Bardziej szczegółowo przedstawimy krótki przegląd uogólnień patologii, wymieniając przyczyny, konsekwencje i możliwe sposoby leczenia.
Później przejdziemy do szczegółów dedykowanej terapii ruchowej, wymieniając rodzaje i metody interwencji w przypadku cukrzycy typu 2 – nawet z powikłaniami.
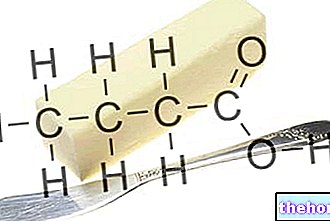
przewlekły (nadmiar glukozy w osoczu) oparty na dwóch mechanizmach patologicznych, współwystępujących lub nie:- Insulinooporność: defekt działania insuliny na tkanki obwodowe (oczywiście insulinozależny);
- Niedobór syntezy insuliny: zmniejszona produkcja hormonu przez trzustkę.
Uwaga: Niedobór syntezy insuliny jest często długotrwałym powikłaniem insulinooporności.
Występuje głównie u dorosłych i jest najczęstszą postacią cukrzycy (90% przypadków).
W przeciwieństwie do typu 1 nie jest insulinozależny – chociaż w ciężkich przypadkach, w których trzustka przestaje funkcjonować tak, jak powinna, egzogenna insulinoterapia może nadal być konieczna.
Przyczyny mogą mieć charakter dziedziczny (poligeniczny) lub środowiskowy; wśród tych ostatnich wyróżniają się przede wszystkim: otyłość, siedzący tryb życia, niezbilansowana dieta charakteryzująca się nadmiarem węglowodanów, stres, inne choroby oraz niektóre leki.
Otyłość i cukrzyca
Otyłość występuje w ponad 80% przypadków cukrzycy typu 2.
Tkanka tłuszczowa jest zdolna do wytwarzania szeregu substancji (leptyna, TNF-α, wolne kwasy tłuszczowe, stawiać opór, adiponektyna), które, jeśli w nadmiarze, przyczyniają się do rozwoju insulinooporności.
Ponadto w otyłości tkanka tłuszczowa jest miejscem przewlekłego stanu zapalnego o niskiej intensywności, będącego źródłem mediatorów chemicznych nasilających insulinooporność.
Cukrzyca typu 2 zwiększa ryzyko przedwczesnej śmierci i trwałego kalectwa; wydaje się zwiększać przede wszystkim ryzyko sercowo-naczyniowe, a zwłaszcza w powiązaniu z innymi postaciami patologicznymi, takimi jak: nadciśnienie tętnicze, dyslipidemia (hipercholesterolemia i hipertriglicerydemia).
We wczesnym stadium cukrzyca typu 2 nie zawsze powoduje zauważalne objawy; wręcz przeciwnie, prawie zawsze jest całkowicie bezobjawowy, dopóki nie pojawią się pierwsze powikłania.
Tylko badanie hematologiczne może ujawnić przewlekłą hiperglikemię, wynikającą z niej kompensacyjną hiperinsulinizm i stan nadmiernej glikacji białek. Bardziej szczegółowe analizy, takie jak krzywa obciążenia, potwierdzą diagnozę.
Jednak przewlekła hiperglikemia może objawiać się: zmęczeniem, częstym oddawaniem moczu, nadmiernym pragnieniem, trudnościami w odchudzaniu lub odwrotnie, nieumotywowaną utratą wagi, powolnym gojeniem się ran, niewyraźnym widzeniem.
Leczenie cukrzycy typu 2 powinno być wielodyscyplinarne. Znaczenie jednego lub drugiego aspektu może się różnić w zależności od subiektywnych ram. Zastosowanie farmakologiczne ma kluczowe znaczenie przede wszystkim w przywróceniu ogólnej homeostazy w krótkim okresie, nawet jeśli terapia pokarmowa i ruchowa są jedynymi rozwiązaniami dla cukrzycy typu 2 niepowikłanej utratą funkcji trzustki.
Najczęstszą strategią jest stosowanie doustnych leków hipoglikemizujących, natomiast podawanie insuliny ogranicza się do przypadków, w których trzustka przestała odpowiednio ją syntetyzować.
U osób otyłych dieta ukierunkowana jest przede wszystkim na utratę tkanki tłuszczowej, zaleca się jej zbilansowaną strukturę, utrzymując frakcję węglowodanową w dolnej granicy normy.Ustalenie ketozy może stanowić znaczne ryzyko dla diabetyków z powikłaniami nerkowymi .
Z drugiej strony aktywność fizyczna, oprócz wspomagania odchudzania, musi:
- Zwiększ wrażliwość na insulinę;
- Popraw zarządzanie węglowodanami w diecie.
Oczywiście wszystko będzie musiało uwzględniać wszelkie komplikacje i przeciwwskazania.
zarówno w ostrym, tj. podczas praktyki, jak i przewlekłym, tj. w długim okresie.Wśród korzyści płynących z treningu na cukrzycę typu 2 uznajemy przede wszystkim wzrost wrażliwości na insulinę oraz wzrost efektywności komórkowego transportu glukozy, przy jednoczesnym obniżeniu poziomu cukru we krwi, insulinemii, triglicerydemii i glikowanych białek.
Poprawa wrażliwości na insulinę i opróżnienie wątrobowych, a zwłaszcza mięśniowych rezerw glikogenu, sprzyja lepszemu zarządzaniu węglowodanami w diecie, pomagając zoptymalizować utratę wagi - czynnik, który sam w sobie zwiększa wrażliwość na insulinę.
Korzyści dla wrażliwości na insulinę
Insulinooporność upośledza wchłanianie glukozy zależnej od insuliny, a więc na tkankach insulinozależnych, o 35-40% w porównaniu z osobami zdrowymi.
Najliczniejszą tkanką insulinozależną w organizmie są mięśnie szkieletowe, co w związku z tym dodatnio koreluje ze zdolnością do wchłaniania glukozy – podczas gdy masa tłuszczowa ma korelację odwrotną.
W ostrych przypadkach aktywność ruchowa zwiększa wrażliwość na insulinę przez 24-72 godziny po treningu nawet u osób z cukrzycą typu 2.
Po tym czasie konieczne jest zastosowanie nowego bodźca fizycznego, aby przywrócić ten korzystny stan. Dlatego szczególnie osoby z cukrzycą typu 2, powinien trenować mniej więcej co drugi dzień.
Korzyści z transportu glukozy
Metaboliczne wykorzystanie glukozy w komórkach włókien mięśniowych przebiega bardzo krótko w następujący sposób:
- Przejście od osocza do tkanki mięśniowej: trening fizyczny poprawia przepływ krwi w mięśniach, dzięki większej akcji serca i kapilaryzacji obwodowej. Dobre spryskiwanie ma kluczowe znaczenie dla zaspokojenia zapotrzebowania na glukozę, tlen itp. mięśnie i umożliwia usuwanie resztek odpadów. Ostre ćwiczenia motoryczne również sprzyjają otwarciu naczyń włosowatych, które nie są normalnie używane; w przewlekłym stymuluje „dalsze rozgałęzienie;
- Przenoszenie glukozy przez błonę komórkową: transkomórkowy transport glukozy odbywa się przez transportery glukozy 4 (GLUT-4), które normalnie znajdują się w wewnątrzkomórkowym cytozolu. Trening fizyczny stymuluje pojawienie się tego ostatniego, dzięki czemu komórka jest bardziej zdolna do wychwytywania glukozy;
- Fosforylacja: energetyczne wykorzystanie glukozy następuje dzięki enzymowi zwanemu heksokinaza, co znacznie zwiększa koncentrację, jeśli aktywność ruchowa jest wykonywana regularnie przez długi czas.
Uwaga! Konsekwentna aktywacja metaboliczna, spowodowana względnym obciążeniem treningowym, w ostrym i bezpośrednim po wysiłku fizycznym, sprawia, że komórki mięśniowe są częściowo niezależne od działania insuliny.
Korzyści w zarządzaniu węglowodanami w diecie
Aktywność ruchowa sprawia, że organizm lepiej radzi sobie z poposiłkowym ładunkiem glikemicznym.
Wynika to, poza metabolicznymi i funkcjonalnymi modyfikacjami ostrej fazy, również z odpowiednim opróżnieniem wątrobowych i mięśniowych rezerw glikogenu.
To wyczerpanie zwiększa „chciwość” tych tkanek glukozy nawet z dala od treningu.
Korzyści z aktywności fizycznej na inne czynniki ryzyka
Wysiłek fizyczny wpływa również na inne czynniki ryzyka zgonu i trwałej niepełnosprawności, związane z miażdżycą i zdarzeniami sercowo-naczyniowymi, mówimy o: pierwotnym nadciśnieniu tętniczym, dyslipidemii, otyłości.
Pierwotne nadciśnienie tętnicze, obecne u ponad 60% chorych na cukrzycę typu 2, jest statystycznie najbardziej szkodliwą i niebezpieczną chorobą współistniejącą.
Są to normalne ciśnienie krwi <140/90 mm Hg, na pograniczu 140/90-160/95 mm Hg i patologiczne, gdy są wyższe.
Regularna aktywność fizyczna obniża ciśnienie krwi u zdrowych osób z cukrzycą typu 2 dzięki poprawie wydolności układu sercowo-naczyniowego.Nadciśnienie tętnicze jest również redukowane w wyniku utraty wagi oraz poprzez zmniejszenie działania ośrodkowego układu nerwowego.
Zalecanym rodzajem treningu jest tło aerobowe, nawet o znacznej intensywności – u osób trenowanych. Używanie ciężarków nie jest przeciwwskazane, chyba że ustanowiono manewr Valsalvy lub z wyjątkiem dużych intensywności.
Aerobowe ćwiczenia fizyczne zmniejszają trójglicerydemię, również w wyniku lepszego zarządzania glikemią.
Poprawia również cholesterolemię, ze wzrostem HDL i procentową redukcją LDL. Całkowity cholesterol nie zawsze spada. W konsekwencji zmniejsza się również ryzyko miażdżycy i choroby wieńcowej serca.
Aktywność fizyczna sprzyja utracie wagi tylko w połączeniu z kontrolowaną (hipokaloryczną) terapią dietą.Odwrotnie, w wymiarze około 20-30 minut dziennie przy umiarkowanej intensywności, ma przede wszystkim „działanie zapobiegawcze na” wzrost.
i otyłych. Poprawia także wrażliwość na insulinę, zwiększa spalanie kalorii i optymalizuje jakość życia; zwiększa również siłę mięśni, beztłuszczową masę i gęstość mineralną kości.Właściwe obciążenie treningowe to co najmniej 2-3 dni w tygodniu, z 8-10 ćwiczeniami ukierunkowanymi na największe grupy mięśniowe, po 1-3 zestawy po 10-15 powtórzeń każda. „Intensywność” musi rosnąć, aw każdym razie nie mniej niż 50% 1RM.
są dozwolone, należy jednak zwrócić uwagę na te, które już same w sobie są groźne lub dla których „hipoglikemia mogłaby wywołać poważne konsekwencje.
Wskazane jest, aby wybierać głównie aerobową aktywność fizyczną z kwasem alaktycznym, nie zapominając, że osiągnięcie wysokich intensywności koreluje z poprawą różnych parametrów czynnościowych i metabolicznych (wydolność krążeniowo-krążeniowa, oddechowa itp.).
Łącząc również trening oporowy, możliwe będzie skorzystanie z korzyści, których sama aktywność aerobowa o niskiej intensywności nie daje.
Nie należy również pomijać aspektu elastyczności, elastyczności i ruchomości stawów. Ten rodzaj treningu znacznie zmniejsza ryzyko kontuzji i poprawia ogólną jakość życia, ale nie przynosi korzyści metabolicznych.
Częstotliwość
Częstotliwość zalecanej aktywności fizycznej waha się od 3 do 5 sesji tygodniowo, unikając okresów braku aktywności przez więcej niż 2 dni z rzędu - z powodów wyjaśnionych powyżej.
Czas trwania
Zaleca się nie mniej niż 20-30 "i do 60" aktywności na trening, plus 5-10 minut rozgrzewki i 5-10 minut odpoczynku - również dla protokołów elastyczności, elastyczności i mobilności.
Intensywność
Aktywność tlenowa powinna być początkowo niska, a następnie umiarkowana (40-60% VO2max lub 50-70% HRmax) w sumie 150-200” tygodniowo.
Wraz ze wzrostem intensywności (>60% VO2max lub>70% Fcmax) możliwe jest zmniejszenie głośności do 90” tygodniowo.
Środki ostrożności
Przed rozpoczęciem programu aktywności fizycznej pacjent powinien być świadomy środków ostrożności, jakie należy podjąć przed, w trakcie i po aktywności.
Kontrola glikemii jest podstawowym elementem do sprawdzenia przed rozpoczęciem, ale także w trakcie (jeśli aktywność trwa w czasie) i po aktywności fizycznej.
W zasadzie wytyczne zalecają unikanie podejmowania aktywności, jeśli glikemia wynosi > 250 mg/dl lub występuje ketonuria.
Należy jednak zauważyć, że „lekka lub umiarkowana intensywność może być użyteczna w” obniżeniu ostrego poziomu glikemii.
Należy również zwrócić uwagę na połączenie aktywności ruchowej i farmakoterapii. Często poprawa sprawności metabolicznej powoduje, że leczenie jest nadmiernie hipoglikemiczne.
Uważaj, aby utrzymać wysoki stan nawodnienia.
Wytyczne dotyczące aktywności fizycznej w przypadku powikłań
Protokół aktywności fizycznej dla osób z powikłaniami musi być dostosowany zgodnie z tym samym; w szczególności: choroba niedokrwienna serca, nefropatia cukrzycowa, retinopatia, neuropatia czuciowo-ruchowa i neuropatia autonomiczna.
Choroba niedokrwienna serca
Należy unikać aktywności fizycznej, która powoduje ból w okolicy przedsercowej lub silny wzrost częstości akcji serca, natomiast zaleca się wykonywanie aktywności fizycznej o niskiej, umiarkowanej intensywności (40% VO2max lub 50% HRmax).
Nefropatja cukrzycowa
Zalecane są tylko ćwiczenia fizyczne o umiarkowanej intensywności (spacery, pływanie, jazda na rowerze).
Retinopatia cukrzycowa
Aktywności fizyczne, które wiążą się ze wzrostem ciśnienia krwi (takie jak podnoszenie ciężarów o wysokiej intensywności i Valsalva) lub wymagające kontaktu fizycznego (takie jak sporty walki), powinny być unikane, podczas gdy aktywność fizyczna o umiarkowanej intensywności jest dozwolona.
Neuropatia czuciowo-ruchowa
Regularna praktyka ćwiczeń aerobowych z kwasem alaktycznym może spowolnić postęp neuropatii obwodowej, ale w przypadku potencjalnych urazów stóp zaleca się jedynie ćwiczenia w stanie nieważkości (jazda na rowerze stacjonarnym, wiosłowanie, pływanie).
Neuropatia autonomiczna
Lekkie ćwiczenia fizyczne i aerobowe dozwolone są w odpowiednich warunkach temperaturowych, przy odpowiednim nawodnieniu.



.jpg)