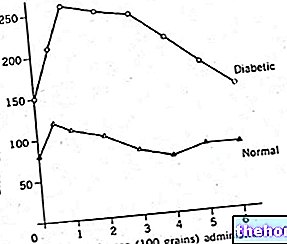
Cukrzyca nie jest prawdziwą chorobą, ale zespołem przewlekłych zespołów charakteryzujących się przede wszystkim hiperglikemią, a także z powodu nieprawidłowego funkcjonowania komórek trzustki odpowiedzialnych za produkcję insuliny i/lub wzrostu insulinooporności przez tkanki obwodowe ( mięśnie, tłuszcz i tkanki wątrobowe).
Wydzielanie insuliny zachodzi w trzustce dokrewnej i jest powierzone komórkom β wysp Langerhansa. W trzustce wydzielane są również inne ważne hormony, takie jak glukagon z komórek α, somatostatyna z komórek δ i polipeptyd trzustkowy z komórek PP; hormony te kontrolują się nawzajem, regulując również uwalnianie insuliny.
Synteza insuliny przebiega wieloetapowo; najpierw prekursor pre-insuliny jest wydzielany przez komórki β do szorstkiej retikulum endoplazmatycznego; po czym preinsulina – składająca się z trzech łańcuchów poliptydowych A, B i C – najpierw na poziomie aparatu Golgiego jest przekształcana w proinsulinę, przez endopeptydazy odrywające jednostkę C, a na końcu w insulinę (polipeptyd łańcuchowy A połączone mostkami dwusiarczkowymi z łańcuchem polipeptydowym B) związanym z peptydem G.
Wydzielanie insuliny jest regulowane: odpowiednio przez orto i przywspółczulny układ neurowegetatywny orto stymuluje wydzielanie, a para hamuje, z zasad żywieniowych, odpowiednio z hormonów trzustkowych, somatostatyna hamuje i glukagon stymuluje, a z hormonów żołądkowo-jelitowych Generalnie mówimy, że wydzielanie insuliny jest regulowane przez poziom glukozy we krwi, w rzeczywistości wszystkie składniki odżywcze, węglowodany, lipidy i białka są w stanie podnieść poziom cukru we krwi, a tym samym wpływać na wydzielanie insuliny.
Główną funkcją insuliny jest utrzymywanie stałego stężenia glukozy we krwi poprzez różne urządzenia metaboliczne: przekształcanie glukozy w glikogen (rezerwa energii) w wątrobie, odkładanie nadmiaru glukozy w trójglicerydy w tkance tłuszczowej; wzrost obwodowego wychwytu glukozy przez komórki w celach energetycznych wzrost wychwytu aminokwasów na poziomie komórkowym, zwłaszcza w mięśniach, gdzie są one kierowane do produkcji białek. Kiedy wydzielanie insuliny jest zahamowane, sprzyja rozkładowi glikogenu, białek i triglicerydów, uwalnianiu prostej glukozy, wolnych aminokwasów i kwasów tłuszczowych. Znaczenie insuliny polega właśnie na jej właściwościach regulujących źródła energii; są one gromadzone w formie rezerw, jeśli są w nadmiarze, lub są zużywane, gdy jest to konieczne.
Insulina spełnia swoją funkcję poprzez interakcję z metabotropowym receptorem kinazy tyrozynowej. Jest to monomer, który przechodzi przez błonę komórkową z „końcem zewnętrznym, który działa jako miejsce wiązania, oraz „końcem wewnątrzkomórkowym, który pełni funkcję kinazy. Fosforylacja krzyżówka dwóch monomery receptorów umożliwiają aktywację obu receptorów i późniejsze reakcje fosforylacji, które prowadzą do wszystkich wymienionych powyżej reakcji metabolicznych, charakteryzujących się powolną ewolucją.
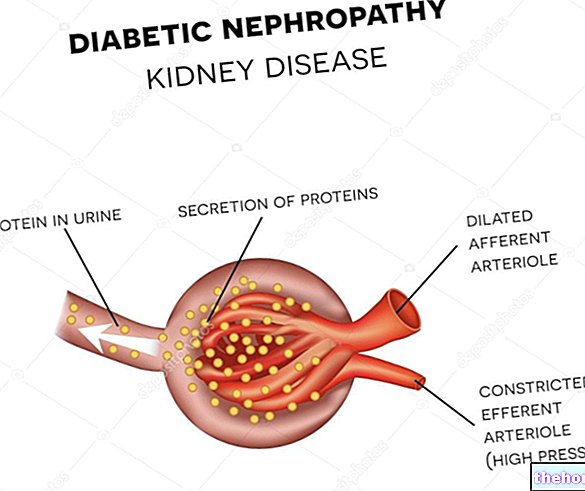
Cukrzyca zatem nie tylko zmienia poziom cukru we krwi, ale także metabolizm białek i lipidów; ponadto cukrzyca zwiększa ryzyko wystąpienia chorób sercowo-naczyniowych, zwłaszcza retinopatii, glomerulopatii i neuropatii, ze względu na pogrubienie ściany naczynia i niedostateczne krążenie krwi.
Cukrzyca jest chorobą powszechną, zwłaszcza w tzw. krajach opiekuńczych, gdzie jej wystąpieniu sprzyjają niektóre czynniki ryzyka, takie jak otyłość i siedzący tryb życia. Cukrzycę można podzielić na różne typy zespołów; najważniejsze to:
- ten cukrzyca pierwotna lub samoistna reprezentuje najczęstszą, z kolei dzieli się na cukrzycę typu 1 i cukrzycę typu 2;
- ten cukrzyca wtórna, wynikające z chorób związanych z trzustką lub intensywnego leczenia farmakologicznego opartego na glikokortykosteroidach;
- cukrzyca ciążowa.
Cukrzyca typu 1 lub cukrzyca insulinozależna charakteryzuje pacjentów z całkowitym niedoborem insuliny i całkowicie zdegenerowanymi komórkami β. Czasami może to być spowodowane nieprawidłowymi odpowiedziami autoimmunologicznymi przeciwko komórkom β trzustki, częściej może być wywołane obecnością otyłości, czynników środowiskowych i dziedzicznych; w tym przypadku nazywa się to cukrzycą idiopatyczną. Ten typ cukrzycy pojawia się bardzo wcześnie, nawet w dzieciństwie.Terapia insulinowa jest wyjątkowa i nie można jej wyeliminować przez całe życie.
Z drugiej strony cukrzyca typu 2 lub cukrzyca insulinoniezależna charakteryzuje pacjentów, którzy zachowują pewną funkcjonalność komórek β (choć niewystarczającą do utrzymania stabilnego poziomu glukozy we krwi), ale mają słabą wrażliwość tkanek obwodowych na insulinę. odporna, ale wieloczynnikowa, oparta na elementach behawioralnych, dziedzicznych i środowiskowych. W przeciwieństwie do pierwszego typu, ta forma cukrzycy najczęściej pojawia się w starszym wieku, dlatego nazywana jest również cukrzycą starczą.
Najważniejsze zmiany wywołane cukrzycą dotyczą kilku ważnych reakcji katabolicznych, w przeciwieństwie do anabolicznych, w których pośredniczy insulina: hiperglikemii, spowodowanej obniżonym wychwytem glukozy w obwodzie, intensywniejszą glukoneogenezą wątrobową i zmniejszeniem rezerw glikogenu; „podwyższona degradacja białek i zmniejszona zdolność wychwytywania aminokwasów przez komórki; „nasilona degradacja lipidów, z w konsekwencji tworzeniem glicerolu, wykorzystywanego jako substrat do tworzenia nowej glukozy i kwasów tłuszczowych (te ostatnie niosą do tworzenia ciał ketonowych, które kumulują się, powodując kwasicę metaboliczną).
Inne artykuły na temat „Cukrzyca, rodzaje cukrzycy, przyczyny i konsekwencje cukrzycy”
- Zaparcia: środki przeczyszczające i leki przeciw zaparciom
- Insulina w leczeniu cukrzycy