Ogólność
Śpiączka cukrzycowa jest jednym z najpoważniejszych powikłań cukrzycy, która nieleczona może być nawet śmiertelna.

Rodzaje śpiączki cukrzycowej
Często termin „śpiączka cukrzycowa” jest używany ogólnie w celu wskazania różnych typów powikłań typowych dla choroby cukrzycowej, charakteryzujących się przedłużającą się utratą przytomności pacjenta.
Dokładniej, często stwierdza się, że śpiączka cukrzycowa jest powikłaniem cukrzycy, które może być spowodowane hipoglikemią, nieketotycznym zespołem hiperglikemiczno-hiperosmolarnym lub cukrzycową kwasicą ketonową.
Jednak to ogólne użycie terminu „śpiączka cukrzycowa” nie jest całkowicie trafne. Właściwie bardziej słusznie byłoby mówić odpowiednio o:
- Śpiączka hipoglikemiczna, spowodowana właśnie sytuacją hipoglikemii, zwana także „wstrząsem insulinowym” lub „reakcją na „insulinę”.
- Nieketotyczna śpiączka hiperglikemiczno-hiperosmolarna, identyfikowana jako zespół hiperglikemiczno-hiperosmolarny, powikłanie cukrzycy typu II, które zwykle występuje po okresie objawowej hiperglikemii.
- Śpiączka ketonowa lub śpiączka cukrzycowa, która może wystąpić w przypadku cukrzycowej kwasicy ketonowej, która nie została odpowiednio leczona i/lub zdiagnozowana.
Dlatego w tym artykule omówimy tylko śpiączkę cukrzycową będącą konsekwencją cukrzycowej kwasicy ketonowej.
Powoduje
W świetle tego, co właśnie zostało powiedziane, śpiączka cukrzycowa występuje w przypadku cukrzycowej kwasicy ketonowej, której stanowi „ewolucję. Nic dziwnego, że niektórzy autorzy używają terminu „śpiączka cukrzycowa” jako synonimu „cukrzycowej kwasicy ketonowej”.
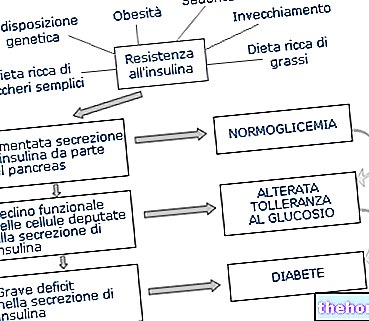
Cukrzycowa kwasica ketonowa jest sama w sobie powikłaniem cukrzycy (zwłaszcza typu I, chociaż w niektórych przypadkach może również wystąpić u pacjentów z cukrzycą typu II) spowodowanym bezwzględnym niedoborem insuliny.
Ze względu na brak insuliny glukoza – chociaż obecna w organizmie i krwiobiegu – nie może dostać się do komórek; dlatego nie można go używać.
Komórki starają się więc nadrobić ten brak, wykorzystując kwasy tłuszczowe, z których metabolizmu czerpią potrzebną im energię.
Jednak metabolizm kwasów tłuszczowych przy braku odpowiedniej ilości glukozy w komórce prowadzi do syntezy tzw. ciał ketonowych.
Co więcej, w tym samym czasie – wobec braku cukru wewnątrzkomórkowego – organizm paradoksalnie wytwarza hormony stymulujące wydzielanie glukozy do krążenia, co tylko pogarsza już obecną u pacjenta hiperglikemię, gdyż przy braku insuliny nowo zsyntetyzowana glukoza nie może osiągnąć poziomu wewnątrzkomórkowego.
Połączenie tych zjawisk prowadzi zatem do wystąpienia kwasicy ketonowej, a więc śpiączki cukrzycowej.
Objawy
Śpiączka cukrzycowa nie pojawia się nagle, ale jej początek poprzedza określona symptomatologia, a jej początek jest powolny i postępujący.
Objawy poprzedzające wystąpienie tego powikłania zasadniczo obejmują:
- Nudności i wymioty;
- Ból brzucha;
- intensywne pragnienie;
- Wielomocz i częstomocz;
- Rozmazany obraz;
- Dezorientacja;
- Splątanie psychiczne;
- Zmęczenie, senność i letarg, które mogą następnie przejść w śpiączkę.
W połączeniu z tymi objawami u pacjenta wystąpi hiperglikemia, cukromocz, ketonemia, ketonuria, zaburzenia rytmu serca i głęboki, świszczący oddech.
Krótko podsumowując można stwierdzić, że utrata przytomności w śpiączce cukrzycowej związana jest z silnym globalnym odwodnieniem pacjenta (w szczególności oczy wydają się zapadnięte, a błony śluzowe wysychają), oddechem ketozowym (ze względu na wzrost produkcji ciał ketonowych z części ciała), podwyższony poziom cukru we krwi, zmiany elektrolitowe i obniżone pH krwi.
Leczenie
Jak wspomniano, śpiączka cukrzycowa jest powikłaniem cukrzycy, które może być nawet śmiertelne. Z tego powodu, gdy tylko pojawią się charakterystyczne objawy cukrzycowej kwasicy ketonowej, należy koniecznie skontaktować się z lekarzem i udać się do szpitala.
Jest zatem jasne, że profilaktyka i terminowość diagnozy stanowią najlepsze dostępne leczenie tego poważnego powikłania.
W każdym razie leczenie śpiączki cukrzycowej musi bezwzględnie odbywać się w warunkach szpitalnych i pod ścisłym nadzorem lekarza:
- Po pierwsze, konieczne jest nawodnienie pacjenta poprzez dożylne podanie płynów.
Jeśli odwodnienie jest bardzo nasilone, zwykle wykonujemy szybką infuzję dożylną roztworu fizjologicznego, natomiast jeśli odwodnienie jest mniej nasilone, ilość płynów do podania określi lekarz na podstawie indywidualnego przypadku. na zasadzie indywidualnej.
Oczywiście lekarz będzie również leczył wszelkie zaburzenia równowagi elektrolitowej. - Później lub jednocześnie z procesem nawadniania (w zależności od decyzji lekarza) pacjentowi należy podać również „odpowiednią dawkę insuliny (zawsze ustalaną indywidualnie przez lekarza), aby przywrócić prawidłowe glikemii oraz w celu zatrzymania syntezy ciał ketonowych przez organizm.
Naturalnie, poziomy glukozy we krwi będą musiały być regularnie monitorowane, aby ocenić odpowiedź pacjenta na terapię, w celu konsekwentnego dostosowania dawki podawanej pacjentowi insuliny, aż do uzyskania pożądanego efektu.








.jpg)