Odkąd zaczęła być stosowana w terapii w latach dwudziestych, insulina stopniowo przekształcała cukrzycę ze śmiertelnej choroby w stan, który można opanować z coraz większą łatwością. Początkowo stosowano formy bydlęce i wieprzowe, niosące duże ryzyko uczulenia i reakcji alergicznych, ale począwszy od lat 80. zaczęła się rozprzestrzeniać bardzo czysta insulina, identyczna z ludzką insuliną. Ta substancja białkowa jest produkowana przez genetycznie zmodyfikowane szczepy bakterii, aby nadać jej zdolność do syntezy ludzkiej insuliny. Dzięki dalszemu udoskonalaniu technik farmaceutycznych, dziś diabetycy mają do dyspozycji różne rodzaje insulin: ultraszybkie analogi (insulina lispro i aspart), szybkie (lub normalne), półwolne, NpH, wolne, ultracienkie i różne wstępnie zmieszane kombinacje poprzednich, wszystko dzięki „prostej” modyfikacji niektórych części struktury białkowej insuliny ludzkiej wytwarzanej przez bakterie. Charakterystyczne cechy różnych rodzajów insuliny to zasadniczo trzy:
- czas utajenia (przedział między podaniem a początkiem hipoglikemizującego efektu terapeutycznego);
- czas szczytowy (przerwa między podaniem a maksymalnym efektem hipoglikemicznym);
- czas działania (przerwa między podaniem a zanikiem efektu hipoglikemicznego).


Aby dowiedzieć się więcej: Pełna lista artykułów na stronie poświęconej lekom na bazie insuliny
Ultraszybka insulina
Ultraszybkie analogi (insulina lispro i aspart) zaczynają działać 10-15 minut po wstrzyknięciu, osiągają szczyt w ciągu 30-60 minut i utrzymują się przez około cztery godziny.Te cechy sprawiają, że są idealne do jednoczesnego przyjmowania z posiłkami i pozwalają cukrzykom stawić czoła nagłe i nieoczekiwane zmiany w jego zwykłym stylu życia.
Szybka insulina
Szybka (lub normalna) insulina ma półgodzinne opóźnienie, osiąga szczyt w ciągu dwóch do czterech godzin i ustępuje po czterech do ośmiu godzinach. Stosuje się go przed posiłkami w celu kontrolowania hiperglikemii następującej po spożyciu pokarmu i szybkiego obniżenia poziomu cukru we krwi, gdy jest on zbyt wysoki.
Insulina półwolna
Insulina półwolna zaczyna działać po jednej do dwóch godzin, osiąga szczyt działania w ciągu dwóch do pięciu godzin i jest nieaktywna po ośmiu do dwunastu godzinach. Podobnie jak poprzednia, służy do kontrolowania hiperglikemii poposiłkowej i często kojarzy się z powolną insuliną.
Insulina NpH
Insulina NpH (Neutralna protamina Hagedorn) zawiera substancję (protaminę), która spowalnia jej działanie; w ten sposób latencja osiąga dwie do czterech godzin, szczyt pojawia się sześć do ośmiu godzin po wstrzyknięciu, a całkowity czas trwania osiąga 12-15 h. Zwykle dwa wstrzyknięcia dziennie pozwalają na wystarczającą kontrolę glikemii.
Powolna insulina
Wolna insulina, która zawiera cynk, ma cechy bardzo podobne do Nph: latencja od jednej do dwóch godzin, szczyt 6-12 godzin i czas trwania 18-24 h. Podobnie jak poprzednia, teoretycznie pozwala na zadowalającą kontrolę glikemii. dwa zastrzyki dziennie.
Ultrawolna insulina
Ultrawolna insulina zawiera większą ilość cynku, co dodatkowo opóźnia jego działanie, dzięki czemu latencja wzrasta do czterech do sześciu godzin, szczyt do ośmiu do piętnastu godzin, natomiast zanik efektu następuje po 18-24 godzinach. Z tego powodu wystarczy tylko jeden zastrzyk dziennie, kojarząc go z małymi dawkami szybkiej insuliny (np. przed posiłkami).
Insulina glargine
Istnieje również analog ultrawolnej insuliny ludzkiej, zwany insuliną glargine, który ma latencję od czterech do sześciu godzin, trwa dłużej niż 24 godziny i charakteryzuje się brakiem szczytu (innymi słowy jego aktywność pozostaje stała przez U niektórych pacjentów pojedyncze wstrzyknięcie tego produktu dziennie zapewnia dobrą kontrolę glikemii.
Gotowe mieszanki insulin
Wstępnie przygotowane mieszaniny (najczęstsze to NpH: normalne w proporcji 70:30 lub 50:50) mają średni czas utajenia pół godziny, czas szczytu, który różni się w zależności od receptury i czas działania do 18- 24 godziny. Ich zastosowanie pozwala maksymalnie dostosować terapię insulinową.
Którą i ile insuliny użyć?
U osoby z cukrzycą terapeutyczna ilość insuliny zależy od różnych czynników, takich jak wiek, waga, ruch, resztkowa aktywność funkcjonalna limfocytów B trzustki oraz ilość przyjmowanego pokarmu w ciągu dnia.

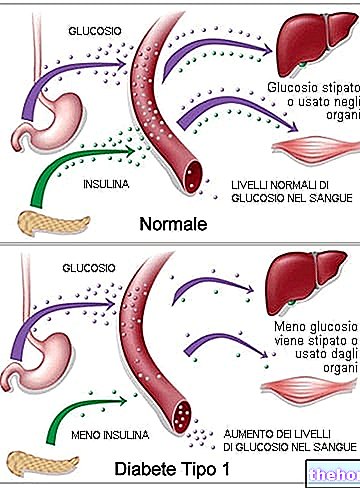
Czysto jako wskazanie, należy stosować tyle jednostek insuliny na dobę, ile waży osoba, parametr ten, jak również kombinacja różnych preparatów insuliny, zależy od wyboru terapeutycznego zaleconego przez lekarza. u zdrowej osoby (kliknij na zdjęcie, aby powiększyć) charakteryzuje się poziomem „podstawowym” (który pełni funkcję regulowania produkcji glukozy przez wątrobę) oraz szczytami podczas posiłków. Ten wzorzec jest z grubsza odtworzony przez połączenie insuliny szybko działającej (w celu kontrolowania podwyższonego poziomu cukru we krwi podczas posiłku, wstrzykiwaną tuż przed każdym posiłkiem) z insuliną wolno działającą (w celu kontrolowania produkcji glukozy na czczo). pacjent, który będzie musiał nauczyć się wstrzykiwać insulinę (również sposób wykonywania wstrzyknięć jest ważny dla dobrej kontroli glikemii), radzić sobie w nagłych wypadkach, przestrzegać schematu, monitorować kilka razy dziennie poziom cukru we krwi i odnotowywać zmiany, zgłaszanie lekarzowi jakichkolwiek objawów hipoglikemii/hiperglikemii lub zmian nawyków behawioralnych.
Pompy insulinowe
Jednorazowe strzykawki i wstępnie załadowane peny (za pomocą których można wykonać więcej iniekcji poprzez wymianę samej igły) są teraz wspierane przez tzw. do kontrolowanego zbiornika na insulinę z komputera (do wydzielania podstawowego) i od samego pacjenta do „wlewu bolusa” (większe ilości insuliny podczas posiłków bogatych w węglowodany lub epizody nieoczekiwanej hiperglikemii).