Dokładne przyczyny zachorowania na chwilę obecną nadal pozostają nieznane, jednak przypuszcza się, że przyczyną polimialgii reumatycznej jest połączenie czynników genetycznych i środowiskowych.
Dzięki wczesnej diagnozie można uniknąć niebezpieczeństwa powikłań, czasem nawet bardzo poważnych. Zabieg polega na przyjmowaniu kortykosteroidów, silnych leków przeciwzapalnych o nie znikomych skutkach ubocznych.

Polymyalgia reumatica przypomina z pewnych punktów widzenia różne stany patologiczne; w okresie niemowlęcym można go pomylić z grypą, w bardziej zaawansowanym stadium może jednak pamiętać reumatoidalne zapalenie stawów.miejsce zapalenia (stawu w przypadku reumatoidalnego zapalenia stawów).
POLYMYLIA REUMATYCZNA I ZAPALENIE TĘTNIC HORTONA
Często ci, którzy cierpią na polimialgię reumatyczną, cierpią jednocześnie na zapalenie tętnic Hortona. Ten ostatni to stan zapalny tętnic średniego i dużego kalibru, zwłaszcza tych, które przecinają obszar skroniowy głowy (przy skroniach).
Zapalenie tętnic Hortona jest stanem patologicznym, który można leczyć, ale w porównaniu z polimialgią reumatyczną może rozwinąć się znacznie poważniejsze powikłania (zwłaszcza jeśli diagnoza lub leczenie są opóźnione).
EPIDEMIOLOGIA
Co roku jedna osoba na 1200 choruje na polimialgię reumatyczną. Osoby dotknięte chorobą to często osoby starsze (65-70 lat) płci żeńskiej (kobiety są dwa razy bardziej dotknięte niż mężczyźni).
Co więcej, osoby z Europy Północnej, zwłaszcza Skandynawii, są szczególnie podatne na manifestację zaburzenia.
Zapalenie tętnic Hortona i polimialgia reumatyczna: epidemiologia
Z wyjątkiem częstości występowania, inne opisane właśnie cechy epidemiologiczne dotyczą również zapalenia tętnic Hortona. Potwierdza to podobieństwa między dwoma stanami patologicznymi.
Według niektórych statystyk około 15-30% osób z polimialgią reumatyczną cierpi również na zapalenie tętnic Hortona, podczas gdy około połowa osób z zapaleniem tętnic Hortona ma (lub była w przeszłości) na polimialgię reumatyczną.
CZYNNIKI RYZYKA
Zgodnie z przewidywaniami, istnieją pewne warunki, które sprzyjają wystąpieniu polimialgii reumatycznej.
- Podeszły wiek. Najbardziej dotknięte są osoby w wieku 65-70 lat i starsze. Może się zdarzyć, ale rzadko zdarza się, że chorują ludzie w wieku 50-55 lat.
- Płeć żeńska. U kobiet polimialgia reumatyczna występuje dwukrotnie częściej niż u mężczyzn.
- Pochodzenie skandynawskie. Większą częstość występowania polimialgii reumatycznej odnotowano u osób z Europy Północnej, w szczególności ze Szwecji, Finlandii i Norwegii. Jednak przyczyny tego nie zostały jeszcze zrozumiane.
Ze względu na objawy, jakie wywołuje, polimialgia reumatyczna przypomina normalną grypę; jednak w przeciwieństwie do tych ostatnich nie ustępuje samoistnie bez leczenia.
Objawy i oznaki są różne, ale wszystkie dotyczą procesu zapalnego, który rozpoczyna się w mięśniach szyi, ramion i bioder.
Ból mięśni (mialgia) jest głównym objawem patologicznym: najpierw pojawia się tylko po jednej stronie ciała, a następnie po obu stronach.
Oprócz bólu mięśni pacjent zwykle doświadcza:
- Sztywność i bolesność obszarów dotkniętych bólami mięśni, a więc: barków, szyi, bioder i kończyn.
- Ograniczona ruchliwość mięśni w okolicy stawów
- Obolałe kolana i nadgarstki
- Średnia gorączka (37-38 °)
- Poczucie zmęczenia
- Poczucie złego samopoczucia
- Utrata apetytu
- Niewyjaśniony spadek masy ciała
- Depresja
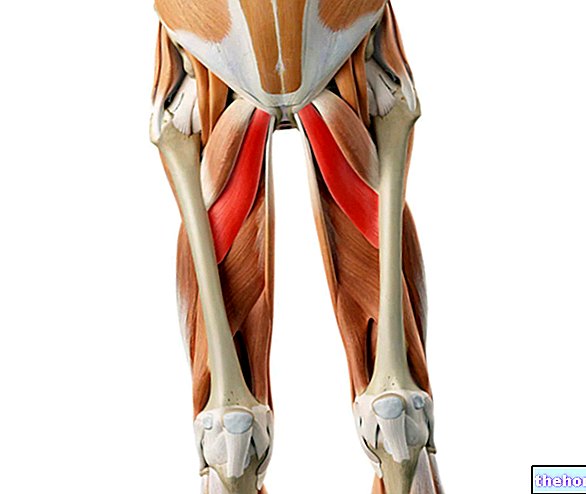
BÓL MIĘŚNI (MIALGIA)
Jak wspomniano, ból mięśni jest kluczowym objawem charakteryzującym polimialgię reumatyczną; na początku pojawia się w określonych punktach ciała: szyi, barkach i biodrach, następnie ma tendencję do zajmowania kończyn (górnych i dolnych) oraz mięśni przystawowych (zwłaszcza kolan i nadgarstków).

Postać: czerwone obszary podkreślają obszary anatomiczne, w których odczuwany jest ból i sztywność mięśni.. Ze strony: http://pdg.molig.com
Pacjent, jeśli nie jest leczony, skarży się na ból, gdy musi wykonywać najbardziej normalne codzienne czynności, takie jak wstawanie z łóżka lub krzesła, wsiadanie i wysiadanie z samochodu, ubieranie się, czesanie włosów itp.
POCZUCIE SZTYWNOŚCI €
W tych samych obszarach ciała dotkniętych bólem mięśni pacjent odczuwa również sztywność mięśni. Jest to drugi ważny objaw polimialgii reumatycznej.
Ta sztywność jest odczuwana przede wszystkim w pierwszych godzinach po przebudzeniu; z biegiem czasu (przy braku odpowiednich zabiegów) ma tendencję do rozprzestrzeniania się na inne części ciała.
DEPRESJA
Można się zastanawiać, dlaczego pacjent z polimialgią reumatyczną czasami cierpi również na depresję. Powód jest prosty: w ciągu kilku dni chorym trudno jest przeprowadzić nawet najprostsze codzienne operacje. Fakt ten, zwłaszcza w przypadku osoby starszej z innymi dolegliwościami, może mieć poważne konsekwencje psychologiczne.
KIEDY ZOBACZYĆ LEKARZA?
Na początku polimialgia reumatyczna przypomina zwykłą grypę i można ją z nią pomylić, jednak w ciągu kilku dni objawy, zamiast się poprawiać, drastycznie się nasilają: to sygnał, że należy skontaktować się z lekarzem w celu dokładnego zbadania.
Ogólnie rzecz biorąc, nie należy pomijać następujących objawów:
- Pojawienie się nowych bólów mięśni
- Pojawienie się sztywności tam, gdzie ból był już odczuwalny
- Trudności w wykonywaniu najprostszych codziennych czynności
- Ograniczona ruchomość stawów
POWIKŁANIA
Powikłania polimialgii reumatycznej powstają z powodu zaniedbania przez pacjenta objawów, których doświadcza.
Prowadzi to w lżejszych przypadkach do pogorszenia stanu zdrowia i stopnia upośledzenia ruchowego, natomiast w najbardziej niefortunnych sytuacjach może pojawić się zapalenie tętnic Hortona, które nie jest jeszcze jasne, jak rozwija się ono z polimialgii reumatycznej. u sporej liczby pacjentów.
Jak rozpoznać „zapalenie tętnic Hortona”?
Zapalenie tętnic Hortona może powodować poważne konsekwencje, takie jak całkowita ślepota, dlatego tak ważne jest wczesne rozpoznanie głównych objawów: uporczywego bólu głowy (zwłaszcza w skroniach), nagła utrata wzroku, podwójne widzenie i ból w szczęce lub szyi.
Dzięki wczesnej diagnozie i szybkiej interwencji terapeutycznej zapalenie tętnic Hortona można wyleczyć, unikając niebezpieczeństwa wyżej wymienionych powikłań.
Jeśli istnieje podejrzenie wystąpienia polimialgii reumatycznej, istotne informacje może dostarczyć badanie sedymentacji erytrocytów wykonane na krwi pacjenta, oparte na ocenie szybkości osadzania się czerwonych krwinek na dnie zawierającej je probówki. Im szybszy ten ruch (podwyższony ESR), tym bardziej prawdopodobne jest, że trwa „zapalenie”.
Innym parametrem krwi, wykrywalnym w stanie zapalnym, jest wysoka obecność określonego białka wytwarzanego przez wątrobę, zwanego białkiem C-reaktywnym.
Oba testy, zarówno sedymentacji, jak i białka C-reaktywnego, są szybkie i nieinwazyjne.
Badania krwi oceniają również:
- Obecność czynników zakaźnych, takich jak wirusy lub bakterie
- Czynność nerek (poziom kreatyniny)
- Czynność tarczycy (ilość hormonów tarczycy)
TESTY INSTRUMENTALNE
Testy instrumentalne są szczególnie przydatne, ponieważ dostarczają dogłębnych obrazów tkanek wewnętrznych (mięśni, stawów, kości itp.) oraz wyjaśniają dokładną przyczynę bólu mięśni (jeśli pozostają wątpliwości). W rzeczywistości, jeśli występuje stan zapalny, jest to rozpoznawane, a także możliwa inna przyczyna wywołująca bolesne uczucie.
Diagnostyka instrumentalna obejmuje: magnetyczny rezonans jądrowy (MRI) i ultradźwięki.
Obrazowanie metodą magnetycznego rezonansu jądrowego zapewnia obrazy struktur kostnych i stawowych danej osoby. Pomaga odróżnić reumatoidalne zapalenie stawów, które atakuje stawy, od polimialgii reumatycznej, która obejmuje mięśnie.
Z drugiej strony USG pokazuje ogólny stan mięśni i tkanek miękkich.
W obu przypadkach pacjent nie jest poddawany żadnemu szkodliwemu promieniowaniu.
DIAGNOZA ZAPALENIA TĘTNIC HORTONA
Jeśli zapalenie tętnic Hortona zostanie dodane do polimialgii reumatycznej, to ostatnie należy zdiagnozować jak najszybciej, aby uniknąć nieprzyjemnych konsekwencji.
W takich przypadkach oprócz rozpoznania objawów i badań krwi (tak jak w przypadku polimialgii reumatycznej) niezbędny jest doppler USG i PET (pozytronowa tomografia emisyjna).
PODSTAWOWE KRYTERIA POPRAWNEJ DIAGNOZY
Podsumowując, aby nie pomylić polimialgii reumatycznej z inną patologią (na przykład reumatoidalnym zapaleniem stawów lub grypą), należy pamiętać o następujących kryteriach diagnostycznych:
- Ponad 55 lat
- Uczucie bólu w barkach i/lub biodrach
- Uczucie sztywności mięśni, szczególnie rano po przebudzeniu
- Uporczywe objawy, które nie wykazują oznak poprawy w ciągu dwóch tygodni
- Badania krwi wykazujące wewnętrzny stan zapalny
- Szybka poprawa objawów wraz z rozpoczęciem terapii opartej na kortykosteroidach (patrz rozdział poświęcony terapii).
Inne istniejące metody leczenia farmakologicznego to nie alternatywy dla kortykosteroidów, lecz leki przyjmowane w skojarzeniu.
Z terapeutycznego punktu widzenia zasadniczą rolę odgrywa zbilansowana dieta, suplementacja witamin oraz regularne ćwiczenia fizyczne (adekwatne do wieku pacjenta).
Czas gojenia, nawet po wczesnej diagnozie i skrupulatnej pielęgnacji, jest bardzo długi: od roku do dwóch lat.
KORTYKOSTEROIDY
Skutki uboczne leczenia kortykosteroidami:
- Osteoporoza
- Nadciśnienie (wysokie ciśnienie krwi)
- Słabe mięśnie
- Jaskra
- Zaćma
- Przybranie na wadze
- Cukrzyca (wzrost poziomu glukozy we krwi)
- Wrażliwa skóra i łatwość powstawania siniaków
- Osłabienie układu odpornościowego
U pacjentów z polimialgią reumatyczną, kortykosteroidem pierwszego wyboru podawanym jest prednizolon.
Korzystne efekty są natychmiastowe, lecz leczenie należy kontynuować do czasu, gdy lekarz uzna stan zapalny za wyczerpany.
Lek przyjmuje się doustnie i codziennie. Na początku dawki są wysokie, ale po kilku tygodniach można je zmniejszyć do minimalnej ilości zdolnej do opanowania stanu zapalnego.
Jedynym prawdziwym problemem związanym z prednizolonem (i wszystkimi kortykosteroidami) są skutki uboczne: są one liczne i, jeśli nie są dokładnie kontrolowane, mogą stać się bardzo niebezpieczne.
ZABIEGI DO TOWARZYSZENIA
Lekarz może przepisać niektóre leki do łączenia z kortykosteroidami, w celu obniżenia dawek tych ostatnich i złagodzenia skutków ubocznych, czyli leków zdolnych do przeciwdziałania stanom zapalnym i jego czynnikom wywołującym.
- Metotreksat (lub metotreksat). Zmniejsza działanie układu odpornościowego (działanie immunosupresyjne), a tym samym łagodzi stan zapalny, pozwala na ograniczenie dawek kortykosteroidów.
- Anty-TNF. TNF jest cząsteczką odgrywającą centralną rolę w stanach zapalnych.Anti-TNFs działają przeciwko TNF, zmniejszając stan zapalny.
KILKA WSKAZÓWEK DO POSTĘPOWANIA
Oto kilka pomocnych wskazówek medycznych, których należy przestrzegać, jeśli chcesz ograniczyć skutki uboczne kortykosteroidów.
Przede wszystkim dobrze jest skorygować dietę, aby nie sprzyjać wzrostowi ciśnienia krwi i cukru we krwi (glukozy we krwi), dlatego należy unikać dodawania soli kuchennej i ograniczać tłuste potrawy, słodycze, cukry i alkohol na korzyść owoców, warzyw, produktów pełnoziarnistych, chudego mięsa i ryb.
Po drugie, zaleca się przyjmowanie suplementów wapnia i witaminy D przeciwko osteoporozie.
Więcej informacji: Dieta na polimialgię reumatyczną
Wreszcie, jeśli pozwala na to wiek, ważne jest, aby pozostać aktywnym, ponieważ ćwiczenia fizyczne (nawet umiarkowane) pozwalają na obrót kostny, utrzymanie napięcia mięśniowego i stabilność masy ciała.