Kolonoskopia to zabieg diagnostyczny mający na celu bezpośrednie widzenie wewnętrznych ścian jelita grubego (w szczególności okrężnicy).
Wykonanie
Podczas badania używa się małej elastycznej sondy zwanej kolonoskopem, wyposażonej w wierzchołek w kamerę i źródło światła.
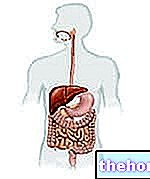
Ta sonda, specjalnie nasmarowana, jest wprowadzana do odbytu i powolnie poruszana w odbytnicy i innych odcinkach jelita grubego, spotykając się w kolejności sigma, okrężnica zstępująca, okrężnica poprzeczna, okrężnica wstępująca i ślepa (patrz rysunek poniżej ), dotarł do ostatniego odcinka jelita cienkiego, zwanego jelitem krętym, kolonoskop jest wycofywany z równą delikatnością.

Dzięki kamerze podczas kolonoskopii lekarz może ocenić stan zdrowia jelita obserwując obrazy przekazywane przez instrument na specjalny ekran.
W celu zapewnienia lepszej wizualizacji błony śluzowej okrężnicy, podczas kolonoskopii konieczne jest rozluźnienie ścian jelit, które uzyskuje się poprzez wdmuchiwanie dwutlenku węgla przez kolonoskop. Może to powodować pewien dyskomfort dla pacjenta.

Podczas całej operacji pacjent leży na lewym boku, ale lekarz może zostać poproszony o wykonanie drobnych ruchów.
Zazwyczaj przed rozpoczęciem kolonoskopii podaje się leki przeciwbólowe i uspokajające, aby badanie było wygodniejsze i złagodziło nieprzyjemne odczucia.
Całość dochodzenia trwa około 30-40 minut.
Po co to jest?
Głównym zastosowaniem kolonoskopii jest badanie stanu zdrowia błony śluzowej okrężnicy w celu wykrycia ewentualnych zmian chorobowych, owrzodzeń, niedrożności, guzów czy polipów.
Kolonoskopia interwencyjna
Oprócz pełnienia funkcji kamery wideo i wdmuchiwania powietrza, kolonoskop może – w razie potrzeby – czyścić ścianki okrężnicy wodą, odsysać treść jelitową lub służyć jako nośnik narzędzi chirurgicznych do pobierania próbek tkanek lub usuwania polipów.
Kolonoskopia służy zatem nie tylko do celów diagnostycznych, ale może być również wykorzystywana do wykonywania biopsji i interwencji terapeutycznych. W tym przypadku mówimy o kolonoskopii interwencyjnej.
Spostrzeżenia dotyczące kolonoskopii
Wskazania
Kolonoskopia zasadniczo rozpoznaje dwa główne obszary zastosowania: badania przesiewowe raka okrężnicy i poszukiwanie elementów diagnostycznych w obecności oznak i objawów jelitowych.
KOLONSKOPIA I RAK ORĘŻNICY
Badanie może być wykonane jako badanie przesiewowe w kierunku raka jelita grubego pierwszego lub drugiego stopnia.W populacji bez większych czynników ryzyka poza wiekiem wytyczne zalecają wykonywanie kolonoskopii lub sigmoidoskopii między 58 a 60 rokiem życia, które należy powtarzać co dekadę. Oba testy opierają się na tych samych zasadach metodologicznych, z tą różnicą, że sigmoidoskopia ogranicza się do badania endoskopowego ostatniego odcinka okrężnicy, a jej główną wadą jest fakt, że prawie połowa polipów i guzów gruczolakowatych powstaje w górnych cech, a z drugiej strony wykazuje istotną zaletę polegającą na mniejszej inwazyjności niż i narażaniu pacjenta na mniejsze ryzyko. nowotworu, wymaga bardziej żmudnego przygotowania, dłuższego czasu pracy i ma większe ryzyko wystąpienia negatywnych skutków ubocznych (takich jak perforacja jelit i krwawienie), które mogą wystąpić w 2-3 przypadkach na 1000 testów. Z tego powodu u osób o średnim i niskim ryzyku kolonoskopię stosuje się głównie jako badanie drugiego stopnia po wykryciu krwi utajonej w kale lub polipach za pomocą sigmoidoskopii.
W przypadku obecności innych czynników ryzyka, takich jak polipowatość jelita grubego lub znajomość tej i innych form raka, lekarz może zalecić wykonanie kolonoskopii jako badania pierwszego stopnia, począwszy od 40/50 roku życia co pięć lub dziesięć lat.
KOLONSKOPIA I DIAGNOSTYKA CHORÓB JELIT
Oprócz badań przesiewowych w kierunku raka jelita grubego, kolonoskopia jest zwykle stosowana w celu zbadania pochodzenia objawów, takich jak ból brzucha, krwawienie z odbytu, przewlekłe zaparcia lub biegunka, częste zmiany w wypróżnieniu (okresy zaparcia naprzemiennie z epizodami biegunki), niedokrwistość niedobór żelaza o nieznanym pochodzenia, tenesmus (uczucie niepełnego opróżnienia stolca), wydzielanie wstążkowych ekskrementów i obfita obecność śluzu w kale Wiele z tych objawów można również przypisać rakowym postaciom raka jelita grubego.
Czy kolonoskopia jest bolesna?
Chociaż wiele osób niechętnie podchodzi do tego pomysłu, zwłaszcza z powodu zakłopotania związanego z konkretną procedurą diagnostyczną, kolonoskopia jest zwykle dobrze tolerowana. Nawet jeśli badanie jest niewątpliwie bardzo irytujące, działanie środka przeciwbólowego i środka uspokajającego na ogół jest w stanie znacznie złagodzić nieprzyjemne doznania.Kiedy kolonoskop jest przesuwany lub używany do wdmuchiwania powietrza, pacjent może odczuwać łagodne skurcze brzucha lub potrzebę ewakuacji; wszelkie biopsje są zwykle bezbolesne. „Irytacja” badania jest jednak w dużej mierze uzależniona od „umiejętności operatora” i anatomii okrężnicy.
Wszystkie te problemy można przezwyciężyć za pomocą alternatywnej techniki, która jest tylko nieco mniej skuteczna niż standardowa procedura. Mowa o wirtualnej kolonoskopii, która w przeciwieństwie do poprzedniej nie wymaga wprowadzania sondy i stosowania środków uspokajających w celu złagodzenia bólu, ponieważ wykorzystuje specjalny sprzęt radiologiczny trzymany poza pacjentem. Mimo to wirtualna kolonoskopia ma główne ograniczenie polegające na tym, że nie jest w stanie interweniować w przypadku biopsji lub wycięcia jakichkolwiek znalezionych polipów.
Zagrożenia i skutki uboczne
Kolonoskopia jest testem diagnostycznym niskiego ryzyka; Poważne powikłania występują statystycznie w około 3 na 1000 przypadków i mogą być spowodowane przez:
- środki uspokajające stosowane podczas badania,
- przypadkowa perforacja okrężnicy
- jakiekolwiek krwawienie po usunięciu polipów lub innych nieprawidłowych tkanek.
Wśród nich najpoważniejszym powikłaniem (<1 na 2000 przypadków) jest perforacja okrężnicy, która wymaga natychmiastowego poważnego zabiegu chirurgicznego.
Utratę krwi można natomiast zatrzymać przez kauteryzację już podczas kolonoskopii, którą w tym celu należy powtórzyć, jeśli krwawienie wystąpi bez samoistnego ustąpienia w dniach następujących po pierwszym badaniu.
Inne powikłania dotyczą wpływu leków uspokajających na osoby zagrożone, takie jak chorzy na serce.
Przeciwwskazania
Kolonoskopia nie jest zalecana w przypadku ostrego zapalenia uchyłków, toksycznego rozdęcia okrężnicy oraz w okresie rekonwalescencji po operacji w tej części jelita ze względu na większą podatność na ryzyko perforacji jelita.
Po kolonoskopii
Po zakończeniu kolonoskopii może być konieczne od 30 do 120 minut hospitalizacji, aby złagodzić działanie zastosowanych środków uspokajających, również z tego powodu generalnie zaleca się udanie się na wizytę w towarzystwie asystenta i odpoczynek dla przez resztę dnia (stosowane leki mogą powodować senność i zmęczenie; dlatego zdecydowanie odradza się prowadzenie pojazdu, a także angażowanie się w inne czynności, które wymagają „uważnej czujności”).
Wzdęcia i wzdęcia są dość powszechnymi problemami pod koniec badania, ze względu na wdmuchiwane powietrze podczas kolonoskopii. Jeśli chodzi o odżywianie, przez resztę dnia preferowane będą pokarmy lekkie i lekkostrawne.
Nawet jeśli - zwłaszcza u pacjentów poddawanych biopsji lub polipektomii - niewielka utrata krwi z odbytu w połączeniu z pierwszym wypróżnieniem po kolonoskopii jest całkiem normalna, powtarzająca się utrata krwi uzasadnia natychmiastową konsultację lekarską. To samo dotyczy sytuacji, gdy w kolejnych dniach pojawią się bóle brzucha lub wysoka gorączka.
Inne artykuły na temat „Kolonoskopii”
- Przygotowanie do kolonoskopii
- Dieta kolonoskopowa
- Przygotuj się do kolonoskopii z ziołami
- Dieta po kolonoskopii
- Wirtualna Kolonoskopia
Kolonoskopia - wideo: jak i kiedy ją wykonywać
Problemy z odtwarzaniem wideo? Odśwież wideo z youtube.
- Przejdź do strony wideo
- Przejdź do miejsca wellness
- Obejrzyj wideo na youtube