Kurator: dr Mara Cazzola
Epidemiologia
Przewlekła niewydolność nerek to problem zdrowia publicznego.Dzisiaj na świecie można odnotować zachorowalność na ponad 2 mln nowych pacjentów, ale WHO deklaruje, że trend ten stale rośnie.W rzeczywistości szacuje się, że w 2020 roku , w samych Chinach będzie ponad milion pacjentów dializowanych, a aż 30 milionów będzie cierpieć na chorobę nerek z powodu nadciśnienia.

Zmiany metaboliczne
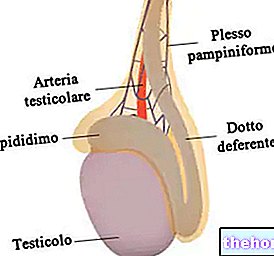
Pacjent z niewydolnością nerek w stadium V określany jest jako „mocznicowy”. Uremia to termin etymologicznie złożony z dwóch słów: „uron”, z greckiego, co oznacza mocz i „haima”, krew. Termin ten odnosi się do zmian metabolicznych i hydroelektrolitycznych związanych z nasileniem tego stanu klinicznego. U pacjenta z mocznicą występują: zaburzenia gospodarki wodnej, brak wydalania sodu, możliwe wystąpienie hiperkaliemii, kwasica metaboliczna, nadciśnienie, insulinooporność, zmiany w metabolizmie wapnia/fosforu, obniżona zdolność chemotaktyczna i fagocytarna komórek układu odpornościowego, postępująca anemia i zaburzenia poznawcze (takie jak utrata pamięci, słaba koncentracja i nieuwaga) obejmujące zarówno OUN, jak i PNS, zmiany w obrazie lipidemicznym dotyczące stężeń cholesterolu, HDL, LDL, triglicerydów i homocysteiny, często nasilane przez mikro- i makroalbuminurię oraz przez ujemny bilans azotowy, który często prowadzi do zmniejszenia masy mięśniowej.
Dieta u pacjenta z mocznicą
Pacjent z mocznicą przeznaczony jest do terapii zastępczej. Postępowanie zgodnie z leczeniem sugerowanym przez własnego nefrologa, wysoce spersonalizowane i doraźne, jest niezbędne dla tych pacjentów, aby zachować jak najlepszy stan zdrowia i zoptymalizować jakość życia. Z chwilą wejścia w terapię zastępczą (o momencie rozpoczęcia dializy decyduje lekarz i personel) terapia zachowawcza ustaje, dlatego dieta i nawyki żywieniowe tych pacjentów ulegają istotnym i znaczącym zmianom.
Zalecenia kaloryczno-białkowe sugerowane w książkach żywieniowych i wytycznych europejskich różnią się w zależności od przyjętej metody dializy (hemodializa lub dializa otrzewnowa).
- Do hemodializy proponują:
- 30-40kcal/kg wagi idealnej/dzień
- Białko 1,2g/kg idealnej wagi/dzień
- Fosfor <15mg/g białka
- Potas <2-3g/dzień
- Sód <2g/dzień
- Wapń: maksymalny poziom 2 g/dzień
- Ilość płynów: diureza resztkowa + 500ml/dzień
- Z drugiej strony w przypadku dializy otrzewnowej:
- 30-35 kcal/pro kg idealnej wagi/dzień
- Białko 1,2-1,5/pro kg idealnej wagi/dzień
- Fosfor <15mg/g białka
- Potas <3g/dzień
- Sód zgodnie z tolerancją
- Ilość płynów: diureza resztkowa + 500ml/dzień + ultrafiltrat
Podaż białka jest wyższa niż u pacjenta hemodializowanego, ponieważ w trakcie dializy otrzewnowej straty tego składnika odżywczego są bardziej widoczne: w przypadku zapalenia otrzewnej może również dojść do utraty 20 g osmolarności glukozy do oczyszczania krwi iw ten sposób dochodzi do nadwyżki wchłaniania cukru. Tę dodatkową kalorię należy wziąć pod uwagę przy opracowywaniu planu diety.
Wytyczne EBPG dotyczące żywienia zalecają następujące przyjmowanie witamin u pacjentów stosujących terapię zastępczą:
- Tiamina: 0,6-1,2 mg / dzień
- Ryboflawina: 1,1-1,3 mg / dzień
- Pirydoksyna: 10mg/dzień
- Kwas askorbinowy: 75-90mg/dzień. Niedobór witaminy C jest powszechny, zwłaszcza u pacjentów hemodializowanych
- Kwas foliowy: 1mg/dzień
- Witamina B12: 2,4 µg/dzień
- Niacyna: 14-16mg/dzień
- Biotyna: 30µg/dzień
- Pantoteniczny: 5mg/dzień
- Witamina A: 700-900 µg/dzień (suplementy nie są zalecane)
- Witamina E: 400-800UI (użyteczny wkład w zapobieganiu zdarzeniom sercowo-naczyniowym i skurczom mięśni)
- Witamina K: 90-120 µg/dobę (suplementacja nie jest konieczna z wyjątkiem pacjentów, którzy przez długi czas otrzymują antybiotyki i mają problemy z krzepliwością krwi)
W przypadku minerałów wytyczne stanowią:
- Żelazo: 8mg/dzień dla mężczyzn, 15mg/dzień dla kobiet. U pacjentów leczonych ESA (środek stymulujący erytropoezę) należy zalecić dodatkowe spożycie w celu utrzymania odpowiedniego poziomu transferyny, ferrytyny i hemoglobiny w surowicy.Doustne suplementy żelaza należy przyjmować między posiłkami (lub co najmniej 2 godziny przed lub 1 godzinę później). aby zmaksymalizować wchłanianie minerału, a nie jednocześnie ze spoiwami fosforu
- Cynk: 10-15mg/dzień dla mężczyzn, 8-12mg/dzień dla kobiet. Suplementacja 50mg/dzień jest zalecana przez 3-6 miesięcy tylko u tych pacjentów, u których występują jawne objawy niedoboru cynku (kruchość skóry, impotencja, neuropatia obwodowa, zmienione odczuwanie smaku i zapachów jedzenia)
- Selen: 55 μg/dzień. Suplementacja selenem jest zalecana u pacjentów z objawami niedoboru: chorobami serca, miopatią, dysfunkcją tarczycy, hemolizą, zapaleniem skóry.
W przypadku osób cierpiących na przewlekłą niewydolność nerek nie ma wystarczających dowodów, aby zabronić spożywania 3-4 filiżanek kawy dziennie.Potrzebne są dalsze badania w celu zbadania korzyści płynących z tej substancji, zwłaszcza u osób starszych, dzieci i osób z pozytywnym wywiad rodzinny dotyczący kamicy wapniowej.
Badania nad związkiem między spożyciem czerwonego wina a chorobą nerek są bardzo ograniczone: u pacjentów z nefropatią cukrzycową stosujących terapię zastępczą umiarkowane spożycie czerwonego wina i dieta bogata zarówno w polifenole, jak i przeciwutleniacze spowalniają postęp uszkodzenia nerek. Pacjenci z chorobą nerek mają wysokie ryzyko sercowo-naczyniowe, a wino, jeśli występuje nawyk umiarkowanego i kontrolowanego spożycia, jest ważnym dodatkiem do posiłku.
Dla pacjentów dializowanych, którzy w związku z tym muszą: kontroluj spożycie potasu, przede wszystkim należy unikać: suszonych i tłustych owoców, herbatników lub innego rodzaju słodyczy, które zawierają czekoladę, niektóre rodzaje ryb, przyprawy i gotowe sosy na rynku.

Kolejny trik polega na wykonywaniu aktywności fizycznej: nie oznacza to wykonywania wyczerpujących programów treningowych, ale wystarczy jeździć na rowerze, spacerować lub, jeśli pozwalają na to warunki fizyczne, uczęszczać na lekcje pływania. na pocenie się: prowadzenie aktywnego trybu życia jest w rzeczywistości doskonałą pomocą w eliminacji potasu. W gotowanych cukiniach, gotowanej rzepie, gotowanej marchwi, boćwinie, cykorii, bakłażanach, ogórkach i cebuli jest niska zawartość potasu. Z owoców można śmiało spożywać: truskawki, jabłka, gruszki, mandarynki i syrop. Pomarańcze, wiśnie, mandarynki i winogrona mają średnią zawartość potasu.
Dieta bogata w białko, taka jak wskazana w terapii zastępczej, jest w konsekwencji bogata w fosfor. Ten minerał, zawarty głównie w mleku i produktach pochodnych, żółtku jaja, mięsie i rybach, ma zalecane spożycie poniżej 15 mg/prog białka, a dieta o niskim spożyciu tych pokarmów może wiązać się z ryzykiem rozwoju kaloryczności - niedożywienie białkowe Pokarmy takie jak ryby, mięso, mleko i produkty pochodne nie mogą i nie mogą być całkowicie usunięte z diety: umiejętność dietetyka polega na zaplanowaniu diety z wystarczającą podażą białka, ale bez nadmiaru fosforu.
Tam dystrybucja energii posiłków musiał odejść w pięciu codziennych wydarzeniach: śniadanie, dwie przekąski, z których jedna jest przedpołudniem, a druga po południu, obiad i kolacja. Na śniadanie jest pokarm stały i płynny; w środku ranka lub popołudniu należy coś zjeść, aby nie dojść do następnego głównego posiłku zbyt głodny. Możesz zaproponować jogurt ze zbożami lub napar i pokarm stały (sucharki lub suche biszkopty), ale możesz też wybrać małą kanapkę z plasterkiem sera lub plastrami (ilości muszą być proporcjonalne do „dobowej energii”) Zazwyczaj obiad składa się z suchego pierwszego dania, któremu towarzyszy danie, dodatek i porcja chleba, a następnie świeże sezonowe owoce, warzywa, a raz w tygodniu można je zastąpić mięsem lub rybą Jeśli chcesz, możesz dodać trochę parmezanu w małych ilościach (zwykle do smaku) Ten sam skład na obiad (pierwsze danie, danie, dodatek, chleb i owoce) : pierwsze danie jest w bulionie warzywnym (średnio bulion porcja jest zmniejszona o połowę w porównaniu z suchą), a jedyną dozwoloną przyprawą jest oliwa z oliwek z pierwszego tłoczenia, ze względu na jej ważne właściwości odżywcze (unikaj margaryny i bura ro). Wskazane jest spożywanie co najmniej dwa razy w tygodniu na obiad pierwszego dania, w którym sosem są rośliny strączkowe lub zupa na bazie warzyw. Porcje pokarmu muszą być proporcjonalne do dziennego zapotrzebowania energetycznego pacjenta, aby zapewnić odpowiednią podaż makro i mikroelementów.W celu przygotowania odpowiedniego i przyjemnego planu diety, dietetyk musi wziąć pod uwagę preferencje żywieniowe osób przewlekle chorych. mocznicy: czerwone mięso, ryby i drób, jaja w hemodializie są mniej mile widziane niż otrzewnowe, w ten sposób przyjemność i przyjemność łączy się z obowiązkiem i przestrzeganiem zasad żywieniowych, aby zachować optymalny stan zdrowia.
Przestrzeganie diety jest ważne
Przestrzeganie diety jest niezbędne dla pacjentów, niezależnie od przyjętej metody: plan żywieniowy zwiększa skuteczność dializy i poprawia stan odżywienia pacjenta.
Ponieważ stan mocznicowy nie jest doskonale korygowany metodami dializacyjnymi, w zależności od metody stosowanej do oceny stanu odżywienia, niedożywienie w dializie występuje od 18% do 75% i jest jednym z czynników odpowiedzialnych za wysoką śmiertelność. dwa typy:
- Marnowanie energii białka (PEW) występuje od 10% do 70%, ze średnią 40% u pacjentów przewlekle dializowanych
- Nadmierne niedożywienie występuje u 50% chorych
Główne przyczyny niedożywienia są związane z ciężkim stanem mocznicowym pacjenta, przyjętą metodą dializy (może wystąpić śróddialityczna utrata aminokwasów; powikłania infekcyjne, takie jak zapalenie otrzewnej; utrata krwi, taka jak pęknięcie filtra lub przedłużone krwawienie z dostępu w hemodializie), terapię medyczną (przyjmowanie leków wywołujących nudności, wymioty lub zmieniających percepcję smaku i smaku jedzenia) oraz psychologiczno-ekonomiczną (pacjenci z mocznicą, zwłaszcza poddawani hemodializie, są w większości w podeszłym wieku i mogą depresja, żałoba, samotność, brak samowystarczalności i autonomii w przygotowywaniu i zamawianiu posiłku).Te wysokie wskaźniki niedożywienia świadczą o tym, jak powszechne jest niedocenianie żywienia dializami: tworzenie programu dietetycznego i edukacja żywieniowa jest utrudnione brakiem zainteresowania żywieniem, ograniczeniami ekonomicznymi i a l wysoka śmiertelność pacjentów z mocznicą. W rzeczywistości pacjenci ci mają poważne problemy kliniczne, które eksperci w tej dziedzinie traktują priorytetowo, co pozwala im na szerokie przekraczanie diety w celu uzyskania z niej chwili satysfakcji.
Bibliografia
- Raport Instytutu Mario Negriego w Mediolanie [http://www.marionegri.it/mn/it/Updating/news/archivionews12/comgan.html#.UVtBTjeICSo]
- Binetti P, Marcelli M, Baisi R. Podręcznik Żywienia Klinicznego i Stosowanych Nauk Dietetycznych, Universo Publishing Company, przedruk 2010
- Foque D, Wennegor M, Ter Wee P, Wanner C i in., Wytyczne EBPG dotyczące żywienia Nephrol Dial Transplant 22, Suppl 2; ii45-ii87
- DavideBolignano, Giuseppe Coppolino, Antonio Barilà et al., Kofeina a nerki: jakie dowody w tej chwili? J RenNutr 2007; 17, 225-234.
- Presti RL., Carollo C., Caimi G. Spożycie wina a choroby nerek: nowe perspektywy. Odżywianie 2007 lipiec-sierpień; 23 (7-8): 598-602
- Renaud SC, Guéguen R, Conard P i in. Umiarkowani pijący wino mają niższą śmiertelność związaną z nadciśnieniem: prospektywne badanie kohortowe wśród francuskich mężczyzn. Am J ClinNutr 2004; 80: 621–625
- Brunori G, Pola A. Stan odżywienia pacjenta dializowanego. Narodowa Akademia Medyczna: serwis Genoa Forum 2005
- Canciaruso, Brunori G, Kopple JD i in., Przekrojowe porównanie niedożywienia u pacjentów z licznymi ambulatoryjnymi dializami otrzewnowymi i hemodializami. Am J. Kidney Dis 1995; 26: 475-486
- Park YK., Kim JH., Kim KJ i in. Badanie przekrojowe porównujące stan odżywienia pacjentów dializowanych i hemodializowanych w Korei, J. RenNutr 1999; 9: 149-156
- Panzetta G, Abaterusso C. Otyłość w dializie i odwrotnej epidemiologii: prawda czy fałsz?
- G ItalNefrol 2010 listopad-grudzień; 27: 629-638
- Fouque D, Kalantar-Zadeh K, Kopple J, Cano N i in. Proponowana nomenklatura i kryteria diagnostyczne marnowania energii białkowo-energetycznej w ostrej i przewlekłej chorobie nerek .Kidney International 73, 391–398