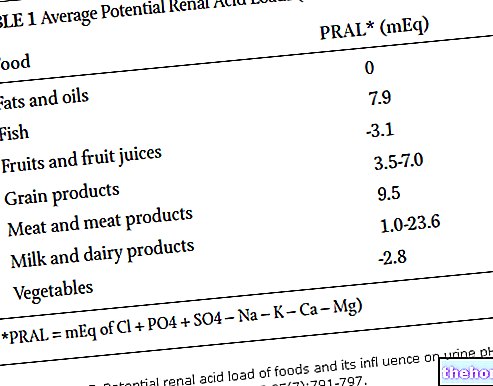
Elektrokardiogram (EKG) to graficzna rejestracja prądów elektrycznych serca, za pomocą odprowadzeń zwanych standardowymi D1-D2-D3, jednobiegunowych AVR-AVL-AVF oraz odprowadzeń przedsercowych od VI do V6.
Rozważymy arytmie, zaburzenia przewodzenia przedsionkowo-komorowego i śródkomorowego w zakresie zaburzeń wykrywalnych elektrokardiograficznie.
Arytmia oznacza zaburzenie rytmu spowodowane upośledzoną pobudliwością lub przewodzeniem bodźca sercowego; można je podzielić na arytmie hipokinetyczne i arytmie hiperkinetyczne (lub tachyarytmie).
Arytmie hipokinetyczne
Bradykardia zatokowa to spowolnienie normalnego tętna, poniżej 50 uderzeń/min. Ocena bradykardii musi uwzględniać warunki treningowe podmiotu w sporcie; w rzeczywistości u wytrenowanego podmiotu bardzo niskie tętno (f.c.) w spoczynku (np. 35 uderzeń/min) nie ma znaczenia patologicznego.
Jeśli tętno spoczynkowe jest mniejsze niż 30 uderzeń/min, zostanie zbadane HR. w stresie, z wykonaniem badania ergometrycznego i dynamicznego EKG (EKG-Holter) podczas sesji treningowej.
Blok zatokowo-przedsionkowy, który występuje, gdy bodziec powstający w węźle zatokowym nie jest regularnie przekazywany do przedsionków, nie jest przeciwwskazaniem do uprawiania sportu, jeśli zanika po próbie wysiłkowej.
Bloki przedsionkowo-komorowe (A-V) to zaburzenia przewodzenia bodźca z przedsionków do komór; o charakterze funkcjonalnym lub organicznym, mogą znajdować się na różnych poziomach dróg przewodzenia i mieć różny stopień.
W bloku AV I stopnia występuje opóźnienie przewodzenia AV, bez przerywania przejścia bodźca do komór. W EKG widać wydłużenie odcinka PR Blok przedsionkowo-komorowy II stopnia polega na okresowym przerwaniu przejścia bodźca z przedsionków do komór; wyróżnia się dwa główne typy: okresy Luciani-Wenckeback lub typ Mobitz I oraz typ Mobitz II. Wreszcie w bloku AV III stopnia następuje całkowite przerwanie przewodzenia AV bodźca.
Hipertonus nerwu błędnego, charakterystyczny dla sportowców, jest najczęściej podkreślany przez trening wytrzymałościowy i często sprzyja wystąpieniu hipokinetycznych zaburzeń rytmu serca.
W przypadku bloków A-V stopnia I i Mobitza typu I zniknięcie zaburzenia wraz z wysiłkiem ma łagodne znaczenie. W pozostałych przypadkach wymagane są kolejne badania, takie jak dynamiczne EKG rejestrowane przez 24 h wraz z sesją treningową.
Zaburzenia przewodzenia śródkomorowego polegają na opóźnieniu lub przerwaniu propagacji bodźca na poziomie gałęzi prawej lub lewej. Opóźnienie może być niepełne lub całkowite, w zależności od amplitudy zespołu QRS (mniejsze lub większe niż 0,11 s).
Niepełny blok prawej odgałęzienia sam w sobie nie stanowi przeciwwskazania do aktywności sportowej, całkowity blok prawej odnogi i blok lewej odnogi z zespołem QRS krótszym niż 0,11 s wymagają wykonania dalszych badań (test maksymalnego wysiłku, echokardiogram). Całkowite zablokowanie lewej gałęzi jest przeciwwskazane do uprawiania sportu.
Tachyarytmie (arytmie hiperkinetyczne)
Dodatkowe skurcze to przewidywane pobudzenia pochodzące z ośrodka ektopowego, którym może być przedsionkowo-komorowy, łączący lub komorowy. Mogą być spowodowane dowolnym rodzajem choroby serca, pojawiają się po niektórych terapiach farmakologicznych, mogą być wtórne do nadużywania kawy i tytoniu, często nie ma konkretnej przyczyny w określeniu ich wystąpienia, na ogół nie powodują subiektywnych zaburzeń, co najwyżej mogą czuć kołatanie serca.
W częstoskurczu przedsionkowo-komorowym nawrotnym (TRAV) obwód reentry obejmuje węzeł AV i/lub jedną lub więcej dróg pomocniczych.
W tachykardii nawrotno-przejściowej obwód reentry znajduje się wi wokół węzła pk śród- i przyzębnego.
Napadowe migotanie przedsionków może wystąpić samoistnie lub jako powikłanie częstoskurczu nawrotnego o wysokiej częstotliwości.
Mechanizmy elektrogeniczne początku i przerwania częstoskurczu nawrotnego zostały szeroko przebadane i często są one łatwe do odtworzenia w badaniach elektrofizjologicznych wewnątrzjamowych i/lub przezprzełykowych. Pobudzenie przedwczesne, częściej nadkomorowe, ze względu na różnice funkcjonalne występujące między różnymi odcinkami obwodu powrotu (oporność, prędkość przewodzenia wstecznego i wstecznego itp.), jest blokowane w jednym z odgałęzień obwodu (jednokierunkowe). blokadę) i wystarczająco opóźnione wzdłuż drugiej gałęzi, aby można je było uznać za ponownie pobudliwe w kierunku wstecznym wcześniej zablokowanej ścieżki (zjawisko ponownego wejścia).
Częstość akcji serca (HR) podczas częstoskurczu nawrotnego zależy od:
- wymiary obwodu powrotu;
- właściwości elektrofizjologiczne (ogniotrwałość/szybkość przewodzenia) tkanek tworzących obwód anatomiczny;
- poziom aktywacji adrenergicznej.
U niektórych pacjentów częstoskurcz może powstać samoistnie lub być indukowany tylko podczas wysiłku.Diagnostyka różnicowa między dwoma typami częstoskurczu, nieprawidłową drogą przedsionkowo-komorową i połączeniową, jest najczęściej możliwa za pomocą śródprzełykowego zapisu elektrokardiograficznego, na podstawie czasu trwania tachykardii. odcinka komorowo-przedsionkowego podczas tachykardii Tą samą metodą można w większości przypadków w obecności aberracji QRS rozróżnić ortodromiczny częstoskurcz naprzemienny z zależnym od częstotliwości blokiem odgałęzienia (tętno opada wzdłuż prawidłowego przedsionka -komorowej i wznosi się wzdłuż nieprawidłowej ścieżki), przez częstoskurcz antydromowy (impuls schodzi wzdłuż nieprawidłowej ścieżki i ponownie podnosi się wzdłuż prawidłowej ścieżki przedsionkowo-komorowej): w tym drugim przypadku odstęp AV jest krótszy niż VN. "
W przebiegu utrwalonego migotania przedsionków można zaobserwować uderzenia o różnym stopniu VEP. W tym stanie szczególnie ważna jest kwantyfikacja odsetka pobudzeń wstępnie wzbudzonych, minimalnego odstępu R-R i średniego odstępu R-R między dwoma wstępnie wzbudzonymi pobudzeniami, parametrów uważanych za istotne dla określenia ryzyka wtórnej desynchronizacji komór.
Należy jednak podkreślić, że zdarzenie arytmii u pacjenta z VP jest wynikiem wielu czynników przyczynowych, których nie zawsze można określić ilościowo, różniących się w zależności od występowania współczulnych lub przywspółczulnych efektów neurowegetatywnych w sercu, które poza tym jest zdrowe. są zgłaszane przypadki, w których początek tachyarytmii napadowych jest z pewnością skorelowany z wysiłkiem fizycznym, rzeczywista arytmogenność tego samego u sportowców z VP jest nadal kontrowersyjna. Należy pamiętać, że kondycjonowanie atletyczne w różnym stopniu modyfikuje ton autonomiczny w zależności od rodzaju i stopnia wytrenowania, a w „oficjalnym zaangażowaniu w zawodach, zwłaszcza w ekstremalnych warunkach, wchodzą w grę dodatkowe elementy, takie jak przede wszystkim psychologiczne. stres”, którego jednostka może się znacznie różnić w zależności od osoby w zależności od cech osobowości. Częstość występowania efektów adrenergicznych może być czynnikiem ryzyka utrwalonego migotania przedsionków u sportowca z udokumentowaną nadwrażliwością nieprawidłowego szlaku na katecholaminy, podczas gdy może ułatwiać preferencyjne przewodzenie w węźle AV u innych osób. W związku z tym liczne badania wykazały obecnie, że u osób z VP ryzyko migotania komór i nagłej śmierci jest większe podczas dokumentowania:
- przebyte spontaniczne migotanie przedsionków i/lub częstoskurcz nawrotny o dużej częstości;
- obecność wielu anomalnych ścieżek;
- minimalny odstęp R-R dla preekscytacji podczas migotania przedsionków <250 ms w spoczynku (<210 ms podczas wysiłku).
Wartość prognostyczna, jaką należy nadać czasowi trwania okresu refrakcji poprzedzającej drogę anomalną, jest nadal kontrowersyjna, zwłaszcza jeśli oceniana jest pośrednio. W rzeczywistości, podczas gdy wartości niższe niż 270 ms w spoczynku są uważane za czynnik ryzyka, „stwierdzenie wartości wyższych niż 270 ms nie wyklucza z pewnością ryzyka śmiertelnych powikłań arytmii, ponieważ przemijające i nieprzewidywalne zmiany w refrakcji są możliwe, czasami związane z nadprzyrodzonym przewodnictwem (w praktyce szybszym niż zwykle) w drogach dodatkowych. W związku z tym wskazana jest dynamiczna ocena parametrów elektrofizjologicznych za pomocą przezprzełykowych badań elektrofizjologicznych powtarzanych w kilku sesjach. niedawno zwalidowana metoda jest z pewnością odpowiednia tam, gdzie technika jest stosowana właściwie.
Uważa się, że skurcze dodatkowe, które zanikają podczas wysiłku i po nim, nie mają charakteru patologicznego; odwrotnie, gdy utrzymują się lub nasilają po wysiłku lub wykazują pewne cechy (powtórzenia, wysoka częstość, polimorfizm w przypadku dodatkowych skurczów komorowych), konieczne jest badanie diagnostyczne, aby wykluczyć patologiczną przyczynę w ich determinizmie.
Hiperkinetyczne zaburzenia rytmu to trzepotanie i migotanie przedsionków, napadowy częstoskurcz nadkomorowy, częstoskurcz komorowy, bardziej złożone postacie o różnej etiologii, które zawsze wymagają pogłębionych badań kardiologicznych, w niektórych przypadkach aż do badania elektrofizjologicznego (rejestracja czynności układu przewodzącego, zwłaszcza w wiązkę His, wprowadzając poszczególne elektrody do jam serca).
Kurator: Lorenzo Boscariol
Inne artykuły na temat „Nieprawidłowości elektrokardiograficzne”
- patologie sercowo-naczyniowe 4
- układu sercowo-naczyniowego
- serce sportowca
- badania kardiologiczne
- patologie sercowo-naczyniowe
- patologie sercowo-naczyniowe 2
- patologie sercowo-naczyniowe 3
- nieprawidłowości elektrokardiograficzne 2
- nieprawidłowości elektrokardiograficzne 3
- choroba niedokrwienna serca
- badania przesiewowe osób starszych
- sprawność wyczynowa
- zaangażowanie w sporty sercowo-naczyniowe
- Zaangażowanie sercowo-naczyniowe sport 2 i BIBLIOGRAFIA









-corpi-estranei-e-altre-cause.jpg)