Wstęp
Gram-ujemne to bakterie, które po poddaniu się technice barwienia metodą Grama przybierają kolor od różowego do czerwonego.

Ściana komórkowa bakterii
Ścianę komórkową bakterii można zdefiniować jako sztywną strukturę, która otacza komórkę bakteryjną, nadając jej pewną wytrzymałość i warunkując jej kształt.
Podstawowym elementem tworzącym ścianę komórkową bakterii jest peptydoglikan (inaczej znany jako mukopeptyd bakteryjny lub murein).
Peptydoglikan jest polimerem składającym się z długich liniowych łańcuchów polisacharydowych, połączonych ze sobą wiązaniami krzyżowymi między resztami aminokwasowymi.
Łańcuchy polisacharydowe składają się z powtórzenia disacharydu, który z kolei składa się z dwóch monosacharydów: N-acetyloglukozamina (lub GDERAĆ) i kwas N-acetylomuramiczny (lub NAM), połączone wiązaniami β-1,6-glikozydowymi.
Disacharydy są następnie łączone ze sobą wiązaniami glikozydowymi typu β-1,4.
W połączeniu z każdą cząsteczką NAM znajdujemy „ogon” pięciu aminokwasów (a pentapeptyd) kończące się dwoma równymi aminokwasami, a dokładniej dwiema cząsteczkami D-Alanina.
To właśnie te końcowe cząsteczki D-alaniny – po działaniu enzymu transpeptydazy – umożliwiają tworzenie wiązań krzyżowych pomiędzy równoległymi łańcuchami peptydoglikanu.
Dokładniej, transpeptydaza tworzy wiązanie peptydowe między trzecim aminokwasem łańcucha polisacharydowego a czwartym aminokwasem równoległego łańcucha polisacharydowego.

Funkcje ściany komórkowej
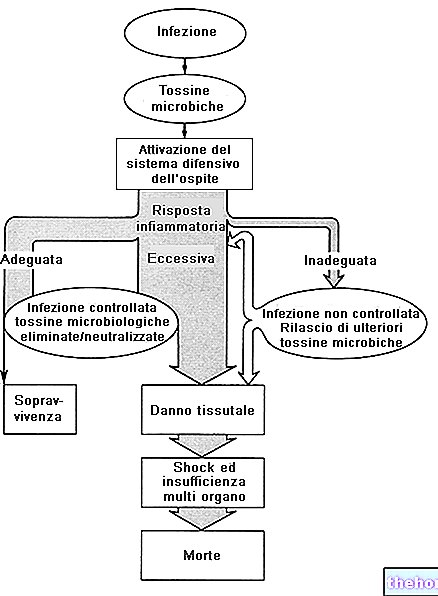
Ściana komórkowa bakterii odgrywa bardzo ważną rolę ochronną w stosunku do komórki bakteryjnej, ale nie tylko jest w stanie regulować transport substancji wewnątrz samej komórki.
Dlatego można powiedzieć, że główne funkcje ściany komórkowej to:
- Zapobiegaj rozpadowi komórek bakteryjnych pod wpływem ciśnienia osmotycznego. W rzeczywistości bardzo często bakterie żyją w środowiskach hipotonicznych, czyli takich, w których obecne są duże ilości wody i które są „bardziej rozcieńczone" niż środowisko wewnętrzne komórki bakteryjnej. Ta różnica stężeń powoduje, że woda przechodzi przez środowisko zewnętrzne (mniej skoncentrowane) do wnętrza komórki bakteryjnej (bardziej skoncentrowane) w celu wyrównania stężenia pomiędzy dwoma środowiskami. Niekontrolowane wejście wody spowodowałoby pęcznienie komórki bakteryjnej, aż do jej pęknięcia (liza osmotyczna).
Zadaniem ściany komórkowej jest właśnie opieranie się zewnętrznemu ciśnieniu wody, zapobiegając w ten sposób pęcznieniu i lizie bakterii. - Chroń błonę plazmatyczną i środowisko komórkowe przed cząsteczkami lub substancjami szkodliwymi dla samych bakterii.
- Reguluj wnikanie składników odżywczych do komórki bakteryjnej.
Wszystko, co zostało dotychczas opisane, dotyczy zarówno ściany komórkowej bakterii Gram-ujemnych, jak i ściany komórkowej bakterii Gram-dodatnich.
Jednakże, ponieważ celem tego artykułu jest dostarczenie informacji o charakterystyce bakterii Gram-ujemnych, poniżej opisana zostanie tylko ściana komórkowa tych ostatnich, a bakterie Gram-dodatnie nie będą brane pod uwagę.
Gram-ujemna ściana komórkowa
W ścianie Gram-ujemnej wiązanie peptydowe, które tworzy się między łańcuchami polisacharydowymi peptydoglikanu, jest bezpośrednie.
Ściana komórkowa bakterii Gram-ujemnych jest bardzo cienka i ma grubość 10 nm, ale jest dość złożona, ponieważ peptydoglikan jest otoczony zakotwiczoną do niej błoną zewnętrzną.
Membrana zewnętrzna składa się z wewnętrznego arkusza typu fosfolipidowego i zewnętrznego arkusza utworzonego przez lipopolisacharyd (lub LPS).
Błona zewnętrzna i peptydoglikan są połączone ze sobą przez lipoproteiny. Ponieważ obecność tylko lipoprotein na błonie zewnętrznej utrudniałaby przechodzenie cząsteczek hydrofilowych, inne szczególne kompleksy białkowe są również obecne na błonie. pore. Poryny to kanały, które umożliwiają przechodzenie małych cząsteczek hydrofilowych.

Z drugiej strony do transportu większych cząsteczek obecne są inne białka transportowe, i przewoźnicy.
Nazywa się przestrzeń pomiędzy błoną zewnętrzną a peptydoglikanem peryplazma i zawiera białka i enzymy o funkcjach biologicznych.
Lipopolisacharyd jest zastąpiony trzema odrębnymi częściami:
- Wewnętrzna część lipidowa zwana lipid A która pełni funkcję endotoksyny, dlatego odgrywa ważną rolę w patogeniczności bakterii Gram-ujemnych;
- Centralna część polisacharydowa zwana rdzeń;
- Zewnętrzny łańcuch polisacharydowy o nazwie antygen O. Ten polisacharyd składa się z różnych rodzajów cukrów prostych, zebranych w bloki po trzy lub pięć jednostek i powtarzanych kilkakrotnie, aby utworzyć cząsteczki o określonych cechach antygenowych typowych dla każdego gatunku bakterii.
Plama Grama
Barwienie metodą Grama to proces opracowany i opracowany w 1884 roku przez duńskiego bakteriologa Hansa Christiana Grama.
Pierwszym krokiem tej procedury jest przygotowanie rozmazu (tj. cienkiej warstwy materiału do analizy) utrwalonej ciepłem. Innymi słowy, próbkę bakterii do analizy umieszcza się na szkiełku i - poprzez zastosowanie ciepła - mikroorganizmy są zabijane i blokowane na samym szkiełku (utrwalanie na gorąco). Po przygotowaniu rozmazu można przystąpić do właściwego barwienia.
Technika barwienia metodą Grama składa się z czterech głównych etapów.
Faza 1
Rozmaz utrwalony na gorąco należy pokryć barwnikiem krystaliczny fiolet (znany również jako fiołek goryczkowy) przez trzy minuty.W ten sposób wszystkie komórki bakteryjne zmienią kolor na fioletowy.
Faza 2
W tym momencie la Rozwiązanie Lugola (wodny roztwór jodu i jodku potasu, określany jako zaprawa, ponieważ jest w stanie utrwalić kolor) i pozostawić na około minutę.
Płyn Lugola jest polarny i przenika do komórki bakteryjnej, gdzie spotyka się z fioletem krystalicznym, z którym tworzy hydrofobowy kompleks.
Faza 3
Szkiełko przemywa się wybielaczem (zwykle alkoholem lub acetonem) przez około dwadzieścia sekund. Następnie myje się wodą, aby zatrzymać działanie środka wybielającego.
Pod koniec tej fazy komórki bakterii Gram-dodatnich zachowają fioletowy kolor.
Z drugiej strony komórki Gram-ujemne odbarwią się. Dzieje się tak, ponieważ alkohol atakuje lipopolisacharydową strukturę błony zewnętrznej tych bakterii, ułatwiając w ten sposób utratę wcześniej wchłoniętego barwnika.
Faza 4
Do szkiełka dodawany jest drugi barwnik (zwykle kwaśna fuksyna lub safranina) i pozwól mu działać przez kilka minut.
Pod koniec tej fazy, wcześniej przebarwione komórki bakterii Gram-ujemnych przyjmą kolor od różowego do czerwonego.
Rodzaje bakterii Gram-ujemnych
Podobnie jak grupa Gram-dodatnia, grupa Gram-ujemna obejmuje również liczne gatunki bakterii.
Poniżej zostaną pokrótce zilustrowane niektóre z głównych bakterii należących do tej grupy.
Escherichia coli
L"E coli jest to bakteria normalnie obecna w ludzkiej florze bakteryjnej jelit, ale u osób z obniżoną odpornością może powodować infekcje oportunistyczne.
W rzeczy samej, E coli jest odpowiedzialny za infekcje oportunistyczne, które powodują patologie, takie jak zapalenie cewki moczowej, zapalenie gruczołu krokowego, zapalenie opon mózgowo-rdzeniowych u noworodków, jelitowo-krwotoczne zapalenie okrężnicy, wodnista biegunka lub biegunka podróżnych lub posocznica.
W zależności od rodzaju infekcji, która E coli wyzwalacze, można stosować różne rodzaje antybiotyków. Najczęściej stosowanymi lekami są karbapenemy, niektóre penicyliny, monobaktamy, aminoglikozydy, cefalosporyny czy makrolidy (takie jak klarytromycyna czy azytromycyna).
Bakterie należące do rodzaju Salmonella
Bakterie te są odpowiedzialne za infekcje przewodu pokarmowego, które mogą powodować choroby, takie jak zapalenie żołądka i jelit, tyfus (gorączka jelitowa) i biegunka.
Do zwalczania infekcji wywoływanych przez te bakterie zwykle stosuje się cyprofloksacynę, amoksycylinę lub ceftriakson.
Klebsiella pneumoniae
Tam K. pneumoniae jest odpowiedzialny za infekcje dróg moczowo-płciowych, które powodują zapalenie pęcherza moczowego, zapalenie gruczołu krokowego lub cewki moczowej oraz infekcje dróg oddechowych, które powodują ropnie płuc lub zapalenie płuc.
Do leczenia infekcji z K. pneumoniae stosuje się cefalosporyny, karbapenemy, fluorochinolony lub niektóre rodzaje penicylin.
Bakterie należące do rodzaju Shigella
Te mikroorganizmy są odpowiedzialne za wystąpienie chorób, takich jak czerwonka bakteryjna i ostre zapalenie żołądka i jelit.
W leczeniu tego typu infekcji zwykle stosuje się fluorochinolony.
Wibracje (lub Vibrio)
Wibracje to zakrzywione prątki, czyli bakterie charakteryzujące się kształtem „przecinka”.
Wśród wibracji chorobotwórczych dla człowieka pamiętamy:
- Vibrio cholerae, odpowiedzialny za początek cholery V. cholerae są leczeni tetracyklinami lub fluorochinolonami.
- Vibrio parahaemolyticus, odpowiedzialny za zapalenie żołądka i jelit, zapalenie jelit, biegunkę i zespół czerwonkowy.
W przypadku zakażenia V. parahaemolyticus można stosować antybiotyki, takie jak fluorochinolony lub tetracykliny. W niektórych przypadkach można uniknąć antybiotykoterapii i kontynuować leczenie objawowe.
Bakterie należące do rodzaju Yersinia
Bakterie z rodzaju Yersinia to prątki, czyli bakterie charakteryzujące się cylindrycznym kształtem.
Wśród patogennej Yersinia dla człowieka pamiętamy:
- Yersinia enterocolitica, odpowiedzialny za „początek” infekcji żołądkowo-jelitowych, które powodują takie choroby, jak ostre zapalenie żołądka i jelit czy zapalenie węzłów chłonnych krezki. Y. enterocolitica zwykle są leczeni antybiotykami, takimi jak fluorochinolony, sulfonamidy lub aminoglikozydy.
- Yersinia pestis, odpowiedzialny za wystąpienie dżumy dymieniczej Y. pestis można je leczyć aminoglikozydami, chloramfenikolem lub fluorochinolonami.
Campylobacter jejuni
ten C. jejuni jest to pałeczka spiralna odpowiedzialna za wystąpienie ostrego zapalenia jelit i biegunki.
Wywołane przez niego infekcje można leczyć makrolidami (takimi jak np. erytromycyna) lub fluorochinolonami.
Helicobacter pylori
H. pylori jest to zakrzywiona pałeczka odpowiedzialna za wystąpienie chorób przewodu pokarmowego, takich jak przewlekłe czynne zapalenie żołądka i wrzód trawienny.
Leczenie „wykorzenienia”Helicobacter pylori przewiduje stosowanie trzech różnych rodzajów leków:
- Bizmut koloidalny, środek cytoochronny stosowany do zapobiegania adhezji Helicobacter pylori do błony śluzowej żołądka;
- Omeprazol lub inny inhibitor pompy protonowej w celu zmniejszenia wydzielania kwasu żołądkowego;
- Amoksycylina i/lub klarytromycyna, tetracykliny lub metronidazol (leki antybiotykowe zabijające komórki bakteryjne).
Haemophilus influenzae
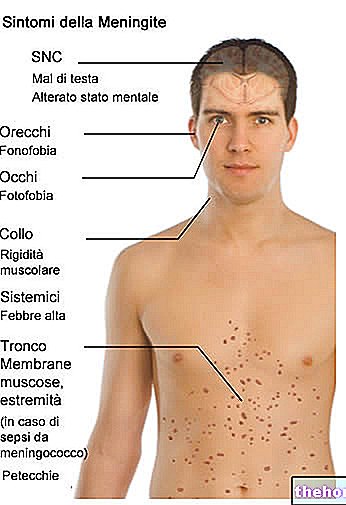
H. grypy jest bakterią Gram-ujemną odpowiedzialną za infekcje dróg oddechowych i układu nerwowego, które mogą powodować ostre zapalenie ucha, zapalenie nagłośni, zapalenie zatok, zapalenie oskrzeli, zapalenie płuc lub ostre bakteryjne zapalenie opon mózgowo-rdzeniowych.
Antybiotyki powszechnie stosowane w leczeniu infekcji z H. grypy są to cefalosporyny, penicyliny lub sulfonamidy.
Legionella pneumophila
Tam L. pneumophila jest bakterią Gram-ujemną odpowiedzialną za legionellozę, „infekcję, która atakuje” układ oddechowy.
Legionellozę można leczyć lekami takimi jak azytromycyna, erytromycyna, klarytromycyna, telitromycyna lub fluorochinolony.














-cos-esami-e-terapia.jpg)







