" wprowadzanie
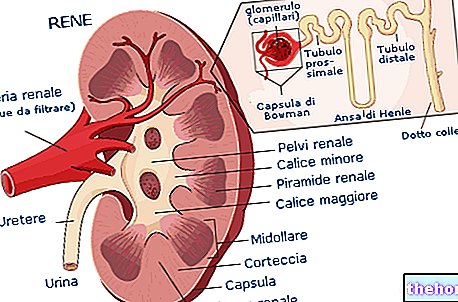
Zgodnie z przewidywaniami cały układ renina-angiotensyna jest regulowany przede wszystkim na poziomie nerkowym, a przechodzenie reniny do krążenia jest w istocie stymulowane przez wszystkie czynniki warunkujące hipotensję, takie jak hipowolemia, niedobór sodu, rozszerzenie naczyń i czynniki temu sprzyjające ( glukagon, bradykinina, PGE2, PGE1).Z drugiej strony, przechodzenie reniny do krążenia, a wraz z nią nadciśnieniowe działanie angiotensyny II, jest hamowane przez „hiperwolemię”, nadciśnienie, zatrzymanie sodu, zwężenie naczyń i przez czynniki, które sprzyjają (mineralokortykoidy, diuretyk wazopresyny, który również wywołuje hiperwolemię poprzez promowanie reabsorpcji wody w nerkach). Wreszcie istnieje kontrola negatywnego sprzężenia zwrotnego, w której produkcja reniny jest hamowana przez jej własny produkt, którym jest właśnie angiotensyna II.

Na regulację układu renina-angiotensyna silnie wpływa również aktywność ACE, ponieważ angiotensyna I wytworzona przez proteolityczne cięcie reniny gwałtownie zwiększa swoją aktywność dopiero po przekształceniu w angiotensynę II przez wspomniany enzym. szczególnie wyrażone na poziomie śródbłonka naczyń płucnych; co bardzo ważne, działa również na bradykininę (która ma działanie rozszerzające naczynia krwionośne), przekształcając ją w produkty nieaktywne. Tkanki organizmu nie są jednak prostym „celem” angiotensyny, ale same są zdolne do jej lokalnego wytwarzania poprzez różne enzymy. Poza dotychczas opisanymi i znanymi od pewnego czasu działaniami, w ostatnich latach uwaga badaczy skupia się na tkankowym układzie renina-angiotensyna (SRA), biorącym udział w takich zdarzeniach jak powstawanie blaszek miażdżycowych i zjawiska proliferacyjne ścian naczyń .
U wielu osób krążący i tkankowy układ renina-angiotensyna jest nadmierny lub nieprawidłowy, do tego stopnia, że odgrywa patologiczną rolę zasadniczo charakteryzującą się nadciśnieniem. W takich przypadkach stosuje się tzw. leki inhibitory ACE, które zmniejszają syntezę angiotensyny II i aldosteronu, wyrównując ciśnienie krwi. Inne nowsze leki, sartan, mają taki sam efekt, blokując receptory AT1 angiotensyny.
Oprócz promowania skurczu komórek mięśni gładkich angiotensyna – jeśli jest wytwarzana w nadmiernych ilościach przewlekle – stymuluje również hiperplazję. Inhibitory ACE znajdują zatem zastosowanie w leczeniu mikro- i makroangiopatii cukrzycowej, również dzięki ich działaniu wazodylatacyjnemu, w którym pośredniczy hamowanie degradacji bradykininy (co prowadzi do zwiększenia produkcji tlenku azotu i innych substancji wazoaktywnych, takich jak EDFH, o działaniu przeciwpłytkowym i antyproliferacyjnym). Jednak wzrost bradykininy i innych kinin determinuje również niektóre typowe skutki uboczne tych leków, takie jak suchy kaszel i obrzęk naczynioruchowy. Leki te znajdują również zastosowanie w leczeniu zawałów serca, przewlekłej niewydolności serca (obniżają ciśnienie tętnicze i przerost mięśnia sercowego, pozytywnie wpływają na przebudowę komór po zawale serca) oraz nefropatii cukrzycowej, mają też prawdopodobny efekt przeciwzakrzepowo-przeciwmiażdżycowy i wynikają z tego przydatność w leczeniu wtórna prewencja choroby niedokrwiennej serca Sartans natomiast nie hamują degradacji bradykininy i innych kinin, a zatem mają mniej skutków ubocznych.

.jpg)

.jpg)