Definicja
Zapalenie macicy jest ogólnym zapaleniem macicy, które zwykle występuje w ciągu pierwszych 7-14 dni po urodzeniu. Termin „zapalenie macicy” jest obecnie przestarzały, ponieważ jest zbyt ogólny i przybliżony. Do tej pory, aby wskazać na proces zakaźny – zapalenie macicy macicy u kobiet, wolimy mówić o „chorobie zapalnej miednicy”, podczas gdy „zapalenie macicy” jest częściej używane w dziedzinie weterynarii.
Klasyfikacja metryk
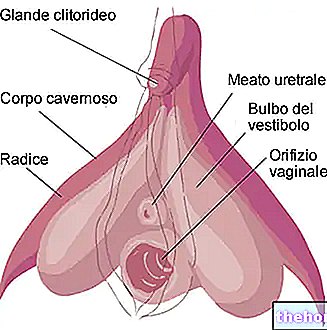
W oparciu o dokładną lokalizację patologii rozróżnia się kilka wariantów zapalenia macicy:
- Zapalenie błony śluzowej macicy: proces zapalny dotyczący endometrium, błony śluzowej wyścielającej od wewnątrz jamę macicy
- Myometritis: zapalenie mięśniówki macicy, warstwy mięśniowej między endometrium a perymetrią
- Perimetritis: zapalenie obwodu, surowiczej tuniki, która pokrywa macicę zewnętrznie tylko w ciele i na dole
- Zapalenie szyjki macicy: proces zapalny obejmujący szyjkę macicy (szyjkę macicy)
- Zapalenie jajników: zapalenie jajników

Powoduje
Zapalenie macicy rozpoznaje „prawie wyłącznie zakaźne pochodzenie. W większości przypadków” zapalenie macicy wiąże się z urazami bakteryjnymi, podtrzymywanymi przez czynniki zakaźne przenoszone drogą płciową.
Najbardziej zaangażowane patogeny to:
- Escherichia coli
- Chlamydia trachomatis
- Neisseria gonorrhoeae
- Mycoplasma hominis
Najczęściej zapalenie macicy jest wynikiem „zakażenia wielobakteryjnego, obejmującego wiele bakterii.
Rzadko zapalenie macicy jest wyrazem infekcji pozagenitalnych, takich jak zapalenie wyrostka robaczkowego czy gruźlica.
Ciekawość
Chociaż pigułka antykoncepcyjna w żaden sposób nie ogranicza szans na zarażenie się chorobami przenoszonymi drogą płciową, jej regularne stosowanie może zminimalizować ryzyko zapalenia macicy. W rzeczywistości pigułka estrogenowo-progestagenowa zwiększa lepkość śluzu szyjkowego, utrudniając w ten sposób wspinanie się bakterii wzdłuż górnych dróg rodnych. W przeciwnym razie poród lub dobrowolne przerwanie ciąży sprzyja przenikaniu bakterii do macicy, zwiększając ryzyko zapalenia macicy.
Ryzyko zapalenia macicy wzrasta po porodzie lub dobrowolnej aborcji. Zatrzymanie poronnych lub łożyskowych pozostałości w macicy jest również możliwym czynnikiem ryzyka zapalenia macicy.
Podobnie stosowanie wszczepialnych metod antykoncepcyjnych, takich jak wkładka domaciczna, może sprzyjać infekcjom bakteryjnym, ponieważ bakterie mają tendencję do czania się tutaj.
Inne możliwe czynniki predysponujące do zapalenia macicy to:
- Wczesny początek aktywności seksualnej (obrona biologiczna nie jest jeszcze w pełni uformowana)
- Płatne związki i prostytucja
- Słaba lub nadmierna higiena osobista
- Historia chorób wenerycznych
- Nieudane procedury diagnostyczne/operacyjne (np. histeroskopia, histerosalpingografia)
- Uzależnienie od narkotyków
Objawy
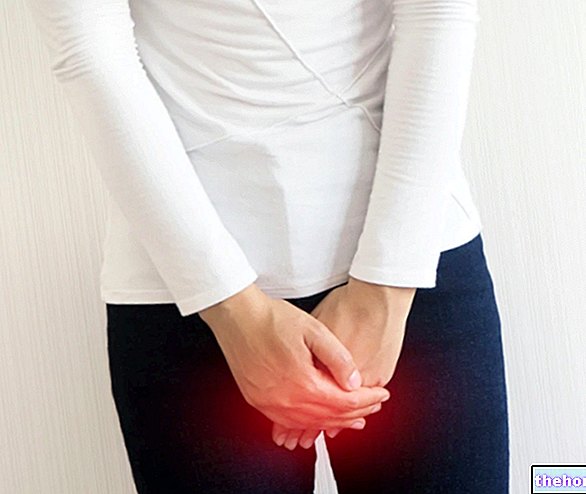
Klinicznie zapalenie macicy objawia się bólem w podbrzuszu i miednicy, związanym z nieprzyjemnym zapachem i ropną wydzieliną z pochwy (leukoksantorrhea). Oprócz wyżej opisanych objawów obraz kliniczny zapalenia macicy uzupełniają: osłabienie, ból podczas stosunku (dyspareunia), stan podgorączkowy/wysoka gorączka, utrata apetytu, nadmierne miesiączkowanie, bóle krzyża, plamienia i wymioty.
Zapalenie macicy wymaga szybkiej interwencji medycznej. Zaniedbane lub nieleczone zapalenie macicy może wywołać szereg katastrofalnych konsekwencji, takich jak ciąża pozamaciczna, ostry ból miednicy i ropnie w jajowodach. Wszystkie opisane powyżej komplikacje mogą prowadzić do niepłodności.
Chociaż dość rzadko, zapalenie macicy może rozwijać się bezobjawowo. Tak jest w przypadku infekcji macicy spowodowanych przez Chlamydia trachomatis. W takich okolicznościach kobieta, nie zdając sobie sprawy z postępującej infekcji, przechodzi nawet poważne komplikacje.
Diagnoza i terapia
Aby zminimalizować ryzyko nieodwracalnych konsekwencji, każde podejrzenie zapalenia macicy wymaga badania diagnostycznego. Ból w podbrzuszu i cuchnąca wydzielina z pochwy to dwa bardzo nawracające objawy w zdecydowanej większości infekcji żeńskich narządów płciowych, dlatego aby wyśledzić przyczynę, konieczne jest badanie ginekologiczne.
Najbardziej akredytowane testy diagnostyczne potwierdzające lub zaprzeczające podejrzeniu zapalenia macicy to:
- Badanie posiewu wydzieliny szyjkowo-pochwowej (wymaz z pochwy z antybiogramem)
- Biopsja endometrium
- Łyżeczkowanie
- USG miednicy
- ESR i PCR
- Wymaz z cewki moczowej partnera (w razie potrzeby)
Po stwierdzeniu zapalenia macicy przystępujemy do terapii, wyłącznie antybiotykowej.
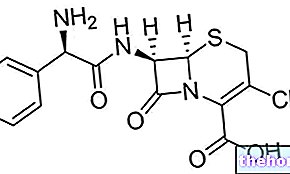
Zapalenie macicy jest dość proste do wyleczenia, o ile leczenie rozpoczyna się od pierwszych objawów, kiedy infekcja jest jeszcze w stadium początkowym. Zwykle podaje się antybiotyki stosowane w leczeniu zapalenia macicy – makrolidy, tetracykliny, chinolony, linkozamidy i penicyliny dożylnie Czas trwania terapii zwykle waha się od jednego do dwóch tygodni.
Zaleca się całkowite powstrzymanie się od współżycia seksualnego przez cały czas trwania antybiotykoterapii
Oprócz leczenia przeciwbakteryjnego pacjentka cierpiąca na zapalenie macicy może przyjmować leki przeciwbólowe w celu zamaskowania bólu i probiotyki, aby wzmocnić zmienioną przez chorobę obronę immunologiczną.

















-cos-cause-e-terapia.jpg)


