Przy wciąż niepewnych przyczynach i bardzo często bezobjawowych, gammapatia monoklonalna może w niektórych rzadkich przypadkach przekształcić się w bardzo poważne nowotwory złośliwe, takie jak szpiczak mnogi lub chłoniak.
Do wykrycia gammapatii monoklonalnej wystarczą niektóre badania krwi; niemniej jednak wielu lekarzy woli zbadać sytuację za pomocą dalszych badań.
Dopóki stan pozostaje bezobjawowy, nie stosuje się leczenia.
Właściwie jedynym wskazaniem medycznym jest okresowe monitorowanie postępów choroby za pomocą odpowiednich badań krwi.
Krótkie przypomnienie szpiku kostnego i jego funkcji
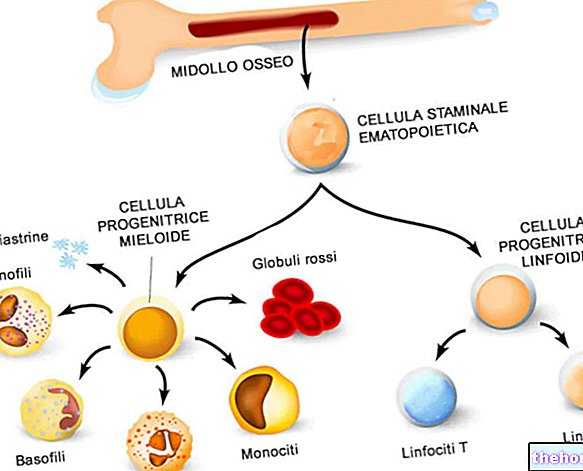
Szpik kostny jest tkanką miękką znajdującą się w jamie wewnętrznej niektórych kości (kość udowa, kość ramienna, kręgi itp.). Jego zadaniem jest wytwarzanie krwinek, czyli czerwonych krwinek (lub erytrocytów), białych krwinek (lub leukocytów) i płytek krwi (lub trombocytów).
Proces ten nazywa się hematopoezą (lub hematopoezą) i rozpoczyna się od określonych komórek, znanych jako hematopoetyczne komórki macierzyste. Te ostatnie są prawdziwymi komórkami progenitorowymi, zdolnymi do ciągłej replikacji i spełniania różnych przeznaczeń, przekształcając się w:
- Czerwone krwinki: przenoszą tlen do tkanek i narządów ciała.
- Białe krwinki: są częścią układu odpornościowego i chronią organizm przed patogenami i wszystkim, co może ci zaszkodzić.
- Płytki krwi: należą do głównych aktorów krzepnięcia.

Postać: hematopoeza rozpoczynająca się od totipotencjalnych komórek macierzystych. Z nich wywodzą się różne typy komórek macierzystych, w tym hematopoetyczne. Hematopoetyczne komórki macierzyste mają dar ciągłej replikacji i wyboru, czy stać się czerwonymi krwinkami, białymi krwinkami czy płytkami krwi.: www.liceotorricelli. to
Uwaga: „emato” i „emo” oznaczają „krew”, a „poiesi” pochodzi od greckiego czasownika „poieo”, który oznacza „robić” lub „produkować”.
; jednak zgodnie z tym, co wyłania się z licznych przypadków klinicznych, może stanowić wstęp do różnych form raka układu odpornościowego lub komórek krwi.
Czym jest układ odpornościowy?
Układ odpornościowy stanowi barierę obronną organizmu przed zagrożeniami pochodzącymi ze środowiska zewnętrznego, jak wirusy, bakterie czy pasożyty, ale także od wewnątrz, jak np. zrujnowane komórki nowotworowe czy te źle funkcjonujące.
Rozpatrywany jako całość, układ odpornościowy reprezentuje złożoną, zintegrowaną sieć, która gromadzi w sobie narządy, komórki i mediatory chemiczne.
Zlokalizowane w różnych miejscach ciała narządami układu odpornościowego (lub narządami odpornościowymi) są: szpik kostny, śledziona, węzły chłonne, migdałki i wyrostek robaczkowy.
Komórki odpornościowe to wspomniane wcześniej białe krwinki lub leukocyty. Istnieją liczne subpopulacje leukocytów: eozynofile, bazofile/komórki tuczne, neutrofile, monocyty/makrofagi, limfocyty/komórki plazmatyczne i komórki dendrytyczne.
Wreszcie, immunologiczne mediatory chemiczne to cząsteczki sygnalizacyjne, które wchodząc w interakcje z różnymi komórkami układu odpornościowego, wymieniają informacje i regulują poziom aktywności obronnej. Innymi słowy, koordynują reakcje immunologiczne.
Istnieją trzy różne typy limfocytów: limfocyty B, limfocyty T i limfocyty NK.
Komórki plazmatyczne to limfocyty B, które po kontakcie z pewną klasą antygenów wyewoluowały i wyspecjalizowały się w przeciwdziałaniu tej klasie antygenów. Książki immunologiczne określają je również jako aktywowane limfocyty B.
Obronne działanie komórek plazmatycznych opiera się na produkcji określonych glikoprotein, zwanych immunoglobulinami lub przeciwciałami.Jako wysoce wyspecjalizowane i selektywne działanie obronne, każda komórka plazmatyczna wytwarza jednakowo immunoglobuliny i wszystkie odpowiedzialne za zwalczanie tylko antygenu, który aktywował B limfocyt w komórce plazmatycznej.
Immunoglobuliny mają konformację bardzo przypominającą grecką literę gamma (γ): z tego powodu nazywane są również globulinami gamma. Raz wytworzone przez komórki plazmatyczne nie niszczą osobiście antygenu, z którym muszą walczyć, ale wiążą się z nim i czynią go widocznym i bardziej podatnym na działanie innych komórek układu odpornościowego (fagocyty i komórki cytotoksyczne). Innymi słowy, przeciwciała działają jak sygnalizatory: znakują obcą substancję, aby inne komórki odpornościowe mogły ją rozpoznać i zniszczyć.
Dlaczego powstaje Gammopatia Monoklonalna?
Obecnie lekarze i badacze nie wyjaśnili jeszcze dokładnie, co dokładnie zmienia komórki plazmatyczne i skłania je do wytwarzania nieprawidłowego białka.
Badania wykazały, że początek gammopatii monoklonalnej jest związany z niektórymi infekcjami i niektórymi chorobami autoimmunologicznymi, takimi jak reumatoidalne zapalenie stawów.
Uwaga: osoby z chorobą autoimmunologiczną mają nieprawidłowo działający układ odpornościowy. W rzeczywistości, poprzez niezliczone komórki, atakuje i uszkadza zdrowe tkanki i narządy.
Epidemiologia i czynniki ryzyka
Gammopatia monoklonalna jest uważana za dość rzadką chorobę; nie ma jednak dokładniejszych informacji dotyczących jego dokładnej dyfuzji w populacji ogólnej.
Jeśli chodzi o czynniki ryzyka, różne badania wykazały, że gammapatia monoklonalna najbardziej wpływa na:
- Osoby starsze, zwłaszcza powyżej 85. roku życia. Podeszły wiek wydaje się być jednym z najważniejszych czynników predysponujących.
- Ludzie koloru. Wydaje się więc, że pochodzenie etniczne odgrywa pewną rolę.
- Tematy płci męskiej.
- Osoby z rodzinną historią tej choroby. Na tej podstawie wysunięto hipotezę, że niektóre przypadki gammopatii monoklonalnej mogą być spowodowane „zmianą genomu przenoszoną przez dziedziczenie”.
W przypadku objawowej gammopatii monoklonalnej wyróżnia się występowanie problemów neurologicznych, takich jak drętwienie i mrowienie rąk i/lub stóp.
Przyczyną tych zaburzeń neurologicznych jest uszkodzenie nerwów obwodowych, które jest najprawdopodobniej spowodowane paraproteiną obecną we krwi. W rzeczywistości wydaje się, że białko monoklonalne, gdy przepływa przez naczynia krwionośne odżywiające nerwy obwodowe, sprzyja pogorszeniu tych ostatnich.
W medycynie stan chorobowy, który powstaje w wyniku uszkodzenia nerwów obwodowych, nazywa się neuropatią obwodową.
Komplikacje
W pewnych niefortunnych okolicznościach gammapatia monoklonalna może rozwinąć się w pełnoprawne choroby, w tym szpiczaka mnogiego, chłoniaka, amyloidozę łańcuchów lekkich czy makroglobulinemię Waldenstroma.
Ponadto należy zauważyć, że pogorszenie gammopatii monoklonalnej może powodować nawracające złamania i zakrzepy krwi, które mogą wpływać na krążenie krwi (choroba zakrzepowo-zatorowa).
Typowe objawy szpiczaka mnogiego
- Bóle kości (szczególnie kręgosłupa, miednicy, żeber, kości długich i czaszki)
- Hiperkalcemia. Powoduje nadmierne pragnienie, nudności, zaparcia, utratę apetytu i splątanie psychiczne
- Niewydolność nerek
- Niedokrwistość. Powoduje astenię, uogólnione osłabienie i trudności w oddychaniu
- Łatwość infekcji
- Małopłytkowość
- Zespół nadlepkości
- Zaburzenia neurologiczne, w tym drętwienie, różne zespoły ucisku nerwów itp.
Szpiczak mnogi i chłoniaki
Szpiczak mnogi jest specyficznym nowotworem złośliwym układu odpornościowego, charakteryzującym się tak wysokim poziomem paraproteiny, że pojawiają się problemy w nerkach i poza nią. W rzeczywistości u osób cierpiących na ten poważny nowotwór rozwijają się również: ból kości (dotykający 70% pacjentów i stanowiący najczęstszy objaw), hiperkalcemia, anemia, zaburzenia krzepnięcia (małopłytkowość) i niedobór układu odpornościowego (leukopenia).
Z kolei chłoniaki to nowotwory złośliwe, które atakują aparat limfatyczny stanowiący układ limfatyczny (limfocyty B i T), zapobiegają gromadzeniu się nadmiaru płynów w tkankach itp.
Jak ocenić ryzyko wystąpienia szpiczaka mnogiego lub chłoniaka w przypadku gammapatii monoklonalnej?
Według lekarzy, aby ustalić, czy osoba z gammopatią monoklonalną jest mniej lub bardziej zagrożona powikłaniami, należy ocenić następujące parametry:
- Ilość paraprotein we krwi. Bardzo wysoki poziom białka M jest bardzo niebezpieczny.
- Rodzaj obecnych paraprotein. Paraproteina nie zawsze ma te same cechy u wszystkich pacjentów. Niektóre rodzaje białek monoklonalnych wydają się być bardziej szkodliwe niż inne.
- Ilość „wolnych” łańcuchów lekkich (zwanych również białkami Bence-Jonesa) we krwi. Immunoglobuliny zasadniczo składają się z dwóch połączonych ze sobą części: łańcuchów lekkich i łańcuchów ciężkich. U osobnika z gammapatią monoklonalną, z powodu nieprawidłowego zachowania komórek plazmatycznych, łańcuchy lekkie nie są związane z łańcuchami ciężkimi i można je znaleźć we krwi. Jeśli są szczególnie wysokie, podejrzewa się szpiczaka mnogiego.
Kiedy iść do lekarza?
Osoba z wcześniej bezobjawową gammopatią monoklonalną powinna natychmiast skontaktować się z lekarzem, jeśli:
- Czuje skrajne i niezwykłe zmęczenie.
- Łatwo przyprawia o kłopoty, nawet w przypadku bardzo prostych czynności.
- Cierpisz na ciągłe bóle kości i zlokalizowane w określonych punktach (np. na poziomie pleców, bioder, żeber czy miednicy).
- W niewytłumaczalny sposób traci na wadze.
- Jest szczególnie podatny na infekcje. Jest to wyraźna oznaka problemu immunologicznego związanego z niedoborem białych krwinek.
Zastosowanie dalszych badań (analiza moczu, inne badania krwi, prześwietlenia, tomografia komputerowa i biopsja szpiku kostnego) służy głównie do oceny nasilenia nieprawidłowości i ryzyka powikłań.
Ponadto bardzo dokładna procedura diagnostyczna pozwala na wykrycie szpiczaka mnogiego lub chłoniaka.
Elektroforeza białek surowicy i immunoelektroforeza
Elektroforeza białek surowicy pozwala ocenić ilościowo 5 białek surowicy: albuminy oraz globulin α1, α2, β i γ. U pacjentów z gammapatią monoklonalną te 5 białek surowicy wykazuje charakterystyczne zmiany, które hematolog (lekarz doświadczony w diagnostyce i leczeniu chorób krwi) jest w stanie rozpoznać.
Natomiast immunoelektroforeza pozwala na ilościowe oznaczenie każdego rodzaju immunoglobuliny obecnej we krwi, a u osób z gammapatią monoklonalną pozwala na „identyfikację białek Bence-Jonesa, czyli „wolnych” łańcuchów lekkich.

Dalsze badania krwi
Aby zbadać sytuację, lekarze stosują inne badania chemii krwi, w tym:
- Pełna morfologia krwi. Służy do oceny (ilościowej i nie tylko) krwinek czerwonych, krwinek białych i płytek krwi. Jest przydatny w przypadku podejrzenia chłoniaka lub szpiczaka mnogiego, ponieważ pozwala na wykrycie wszelkich stanów małopłytkowości, neutropenii (spadek liczby neutrofili) itp.
- Pomiar kreatyniny. Poziom kreatyniny we krwi jest wskaźnikiem aktywności nerek, jeśli jest podwyższony, oznacza to, że nerki nie funkcjonują prawidłowo.Pamiętaj, że szpiczak mnogi upośledza czynność nerek, dlatego w takich sytuacjach kreatynina jest na ogół bardzo wysoka.
- Pomiar wapnia w surowicy. Znalezienie dużych ilości wapnia we krwi może oznaczać szpiczaka mnogiego.
Analiza moczu
U osób z gammopatią monoklonalną i szpiczakiem mnogim mocz zawiera białka Bence-Jonesa (w tym ostatnim przypadku poziom „wolnych” łańcuchów lekkich jest również bardzo wysoki).
Dlatego ich badanie służy jako dalsze potwierdzenie tego, co do tej pory zaobserwowano przy elektroforezie białek surowicy i immunoelektroforezie.
RTG
Promienie rentgenowskie są przydatne w przypadku podejrzenia szpiczaka mnogiego, ponieważ ten poważny nowotwór obejmuje również strukturę szkieletu, powodując nieprawidłowości kości (zwane również przegrupowaniami).
tomografia komputerowa
CT (lub skomputeryzowana tomografia osiowa) to metoda wykorzystująca promieniowanie jonizujące do zbudowania bardzo szczegółowego, trójwymiarowego obrazu danego przedziału ciała.Jest całkowicie bezbolesna, ale dawka promieniowania rentgenowskiego, na którą narażeni są pacjenci, nie jest jest znikoma.
W przypadku gammapatii monoklonalnej praktykuje się ocenę wymiarów węzłów chłonnych, wątroby i śledziony.
W niektórych przypadkach w celu poprawy jakości obrazu lekarze mogą stosować płyn kontrastowy (gadolin), który jest wstrzykiwany do krwi i nie jest wolny od możliwych skutków ubocznych.
Biopsja szpiku kostnego
Biopsja polega na pobraniu i analizie histologicznej w laboratorium próbki komórek z określonej tkanki lub narządu.
Przy okazji biopsji szpiku kostnego pobranie analizowanych komórek odbywa się na poziomie grzebienia biodrowego za pomocą specjalnej igły i po znieczuleniu miejscowym.
Kolejne analizy laboratoryjne służą do ilościowego określenia liczby komórek plazmatycznych (i paraprotein) obecnych w szpiku kostnym.
Pod koniec zabiegu, w miejscu wkłucia igły, u pacjenta może pojawić się niewielki krwiak.
Uwaga: lekarze wykonują biopsję szpiku kostnego tylko wtedy, gdy uważają, że szpiczak mnogi jest wysoce prawdopodobny.
, leki kortykosteroidowe i przeszczep krwiotwórczych komórek macierzystych. Ten ostatni, ze względów związanych z dostępnością odpowiednich dawców, częściej jest typu autologicznego niż allogenicznego, jednak należy zauważyć, że transplantacja allogeniczna ma większy potencjał terapeutyczny.Z drugiej strony pacjenci w wieku powyżej 65 lat są na ogół leczeni tylko chemioterapią i kortykosteroidami (prednizonem), ponieważ przeszczep krwiotwórczych komórek macierzystych (zarówno autologiczny, jak i allogeniczny) jest przeciwwskazaną praktyką ze względów zdrowotnych (Uwaga: może się nie udać i rozwijać poważne komplikacje).
Leki chemioterapeutyczne spodziewane w przypadku szpiczaka mnogiego
Dla pacjentów poniżej 65 roku życia:
- Talidomid
- Bortezomib
- Lenalidomid
Dla pacjentów powyżej 65. roku życia:
- Melfalan
- Bortezomib
Inne metody leczenia gammopatii monoklonalnej
Jeśli pacjenci cierpią z powodu nawracających złamań kości, stosuje się leczenie oparte na bisfosfonianach w celu wzmocnienia kości (a dokładniej zmniejszają resorpcję kości i zwiększają gęstość mineralną kości).
Wśród bisfosfonianów najczęściej podawanych w przypadku gammapatii monoklonalnej są: kwas zoledronowy, kwas alendronowy (alendronian), rizedronian i kwas ibandronowy.
Kilka rad
Dla osób z gammopatią monoklonalną hematolodzy gorąco polecają:
- Dowiedz się o wszystkim, co jest związane z chorobą, która ich dotyka. Znajomość możliwych objawów, powikłań i diagnostyka obserwacyjna pozwala lepiej kontrolować każdą zmianę/ewolucję gammapatii monoklonalnej.
Wręcz przeciwnie, zaniedbanie wyżej wymienionych aspektów lub znajomość ich tylko powierzchownie może być bardzo niebezpieczne. - Przyjmij zdrowy styl życia. Jedzenie owoców i warzyw, niepalenie tytoniu, regularne ćwiczenia i spanie przez odpowiednią liczbę godzin to zachowania, które nie zmniejszają ryzyka powikłań, ale zmniejszają prawdopodobieństwo wystąpienia innych chorób (choroby współistniejących).
- Ściśle przestrzegaj harmonogramu wizyt kontrolnych. Błędem, jaki mogą popełnić niektórzy pacjenci, jest zaniedbywanie kontroli, ponieważ te ostatnie przez jakiś czas dawały negatywne wyniki.