Angioplastyka, charakteryzująca się zastosowaniem cewników zaopatrzonych w balony, jest jednym z zastosowań terapeutycznych wykonywanych w interwencyjnych laboratoriach hemodynamicznych, obecnych w dużych szpitalach.
Synonimy dla Angioplastyka
Angioplastyka jest również znana jako angioplastyka przezskórna.
lub zjawiska zakrzepicy lub w wyniku procesów zapalnych.Angioplastyka ma na celu przywrócenie, w miarę możliwości, przepływu krwi w naczyniach, których drożność jest utrudniona obecnością blaszki miażdżycowej, skrzepliny lub zapalenia naczyń.
Zwężenie i niedrożność naczyń krwionośnych są przykładem zwężenia naczyń krwionośnych.
Co to jest miażdżyca?
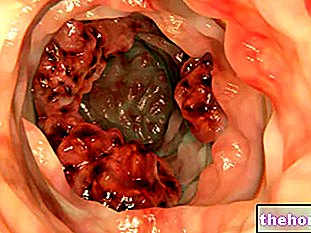
Miażdżyca to zjawisko stwardnienia tętnic średniego i dużego kalibru, które z czasem wywołuje powstawanie miażdżycy na wewnętrznej ścianie wspomnianych naczyń tętniczych.
Miażdżyce zwane również blaszkami miażdżycowymi to agregaty lipidowe (zwłaszcza cholesterolowe), białkowe i włókniste, które ze względu na swoje położenie utrudniają prawidłowy przepływ krwi w tętnicach, a ponadto mogą podlegać procesom zapalnym, które powodują jego fragmentację i rozproszenie w innych naczyniach krwionośnych - tym razem mniejszych - z wynikającymi z tego zjawiskami okluzyjnymi.
Angioplastyka: kiedy to zrobić?

Angioplastyka jest wykonalnym zabiegiem w obecności:
- Zwężenie lub niedrożność tętnic wieńcowych serca. Obecność tych problemów znana jest pod bardziej ogólnym pojęciem choroby wieńcowej serca.
- Zwężenie wielkich tętnic z powodu miażdżycy.
- Choroba tętnic obwodowych. Jest to choroba naczyniowa charakteryzująca się zwężeniem naczyń tętniczych kończyn (górnych lub dolnych) oraz narządów tułowia.
- Zwężenie tętnicy szyjnej. Jest to zwężenie lub niedrożność jednej lub obu tętnic szyjnych, tj. naczyń tętniczych, które rozwijają się od aorty w kierunku szyi i przenoszą natlenioną krew do mózgu.
- Zwężenie lub niedrożność żył klatki piersiowej, brzucha, miednicy lub kończyn (górnych lub dolnych).
- Zwężenie tętnic nerkowych związane z nadciśnieniem nerkowo-naczyniowym. Ten ostatni wpływa na czynność nerek.
- Zwężenie przetoki tętniczo-żylnej u pacjentów wymagających hemodializy.
Angioplastyka wieńcowa: co to jest i dla kogo?
Kiedy angioplastyka ma na celu wyeliminowanie zwężenia znajdującego się w tętnicach wieńcowych, właściwie nazywa się angioplastyką wieńcową lub przezskórną angioplastyką wieńcową.
Angioplastyka wieńcowa to zabieg, który może być wskazany do:
- Osoby z problemami drożności tętnic wieńcowych, które nadal mają objawy, takie jak dusznica bolesna i duszność, nawet pomimo stosowania leków i poprawy stylu życia;
- Osoby z trwającym zawałem serca (lub zawałem mięśnia sercowego);
- Osoby zagrożone zawałem serca.
Stosowanie warunkowego jest obowiązkowe, ponieważ angioplastyka wieńcowa ma zastosowanie tylko do określonej grupy pacjentów należących do kategorii wymienionych powyżej: w rzeczywistości pacjenci z łagodną, umiarkowaną i ograniczoną chorobą wieńcową nadają się do zabiegu. kilka tętnic wieńcowych.
Więcej informacji: Angioplastyka wieńcowa: do czego służy i jak jest wykonywana?Angioplastyka obwodowa: co to jest i do czego służy?
„Angioplastyka obwodowa” i „angioplastyka obwodowa przezskórna” to terminy definiujące procedury angioplastyki mające na celu leczenie zwężenia spowodowanego chorobą tętnic obwodowych.
Angioplastyka tętnic szyjnych: co to jest i do czego służy?
Jak sama nazwa wskazuje, angioplastyka tętnicy szyjnej jest zabiegiem angioplastyki zarezerwowanym dla pacjentów ze zwężeniem tętnicy szyjnej.
Angioplastyka żylna: co to jest i do czego służy?
Angioplastyka żylna to zabieg angioplastyki, który można przeprowadzić w przypadku zwężenia przetoki tętniczo-żylnej lub zwężenia naczyń żylnych.
a czasami elektrokardiogram) oraz dokładne badanie historii klinicznej; to ostatnie w szczególności ma na celu wyjaśnienie ogólnego stanu zdrowia pacjenta, jeśli ten ostatni przechodzi jakąkolwiek terapię lekową, jeśli ma alergie na leki, środki uspokajające itp. oraz jeśli jesteś w ciąży (w przypadku, oczywiście, jest to kobieta w wieku rozrodczym).
Badania kliniczne poprzedzające angioplastykę służą ustaleniu, czy istnieją przeciwwskazania do zabiegu lub szczególne zagrożenia oraz czy pacjent nadaje się do poddania się operacji.
Angioplastyka: co zrobić przed operacją
W dniu angioplastyki na ogół oczekuje się, że pacjent pościł przez co najmniej 6-8 godzin, co oznacza, że jeśli zabieg jest ustawiony na rano, ostatni dozwolony posiłek to posiłek z poprzedniego wieczoru.
Ponadto:
- Jeśli pacjent przechodzi jakąś terapię lekami przeciwzakrzepowymi, prawdopodobne jest, że w związku z angioplastyką lekarz interwencyjny poprosi go o czasowe wstrzymanie leczenia i wznowienie go tylko na jego polecenie.
- Jeżeli pacjent stosuje inne niż dotychczasowe terapie farmakologiczne, proszony jest o zabranie ze sobą do szpitala różnych leków na dzień lub dni hospitalizacji, które mogą nastąpić po interwencji.
- Pacjent musi zorganizować swój powrót do domu, prosząc o pomoc członka rodziny lub przyjaciela, gdyż po operacji może czuć się osłabiony.
Angioplastyka: jak przebiega zabieg?
Zasadniczo istnieje sześć istotnych momentów ogólnej angioplastyki; tutaj są one krótko w porządku chronologicznym:
- Pozycjonowanie i uspokojenie pacjenta oraz monitorowanie jego funkcji życiowych;
- Stworzenie punktu dostępu naczyniowego i wprowadzenie prowadnika do cewnika diagnostycznego;
- Wprowadzenie i pozycjonowanie cewnika diagnostycznego oraz wstrzyknięcie środka kontrastowego;
- Przewodzenie w miejscu niedrożności / zwężenia cewnika balonowego;
- Nadmuchiwanie balonu, a czasami nakładanie stent;
- Ekstrakcja cewników i prowadnika oraz zakończenie zabiegu.
Pozycjonowanie pacjenta
Najpierw pacjent musi się rozebrać i założyć specjalnie dla niego przygotowaną suknię; wraz z ubraniem musi również zdjąć wszelkie okulary, zegarek, różne klejnoty itp.
Następnie, po założeniu fartucha, personel medyczny poinstruuje go, aby usiadł na stole rentgenowskim, na którym następnie lekarz interwencyjny wykona angioplastykę.
Opanowanie
Środki uspokajające są podawane przez igłę-kaniulę zwykle umieszczaną na przedramieniu pacjenta.
Ból spowodowany wprowadzeniem igły-kaniuli jest minimalny, czasem niezauważalny.
Sedacja służy jedynie relaksacji pacjenta; dlatego ten ostatni pozostaje przytomny, nawet jeśli jest senny, przez cały czas trwania zabiegu.
Czasami podawaniu środków uspokajających towarzyszy podawanie antykoagulantów; celem tego ostatniego jest zapobieganie tworzeniu się skrzepów krwi w wyniku późniejszego przejścia różnych cewników.
Monitorowanie funkcji życiowych
Po sedacji asystent lekarza specjalisty jest odpowiedzialny za podłączenie pacjenta do przyrządów medycznych, które służą do pomiaru i monitorowania ciśnienia krwi, tętna i saturacji krwi.
Monitorowanie wyżej wymienionych parametrów życiowych służy do wykrywania na czas wszelkich problemów, które mogą wystąpić podczas angioplastyki.
Utworzenie punktu dostępowego
Punkt dostępu to niewielka perforacja wykonana w tętnicy i gwarantowana przez rodzaj igły-kaniuli, która służy do wprowadzenia na poziomie naczynia prowadnika, cewnika diagnostycznego i cewnika balonowego.
W angioplastyce punkt dostępu może znajdować się na tętnicy udowej na poziomie pachwiny lub na tętnicy ramiennej.
Należy zauważyć, że przed wykonaniem zabiegu, lekarz interwencyjny wraz ze swoimi współpracownikami umyje i zdezynfekuje obszar zainteresowania, a następnie wstrzyknie znieczulenie miejscowe (w celu zmniejszenia dyskomfortu wywołanego zabiegiem borowania).
Wkładanie drutu prowadzącego
Po utworzeniu punktu dostępu lekarz interwencyjny wprowadza bardzo cienki i elastyczny metalowy drut, zwany po prostu przewodem prowadzącym; po czym uruchamia oprzyrządowanie rentgenowskie i przy wsparciu obrazów dostarczonych przez tego ostatniego przystępuje do prowadzenia przewodu prowadzącego w pobliżu przeszkody / zwężenia.
Zadaniem prowadnika jest pełnienie roli toru kolejowego, po którym transportuje się cewnik diagnostyczny w pobliżu przeszkody naczyniowej.

Wprowadzenie i prowadzenie cewnika diagnostycznego w miejscu zwężenia
Po umieszczeniu prowadnika następuje kolej na cewnik diagnostyczny: lekarz interwencyjny wprowadza go do układu naczyniowego przez punkt dostępowy na tętnicy udowej lub ramiennej i za pomocą przewód doprowadzający.
Normalnie operacja doprowadzenia cewnika diagnostycznego do serca nie jest bolesna i nie wywołuje innych szczególnych odczuć, jednak jeśli tak nie jest i pacjent odczuwa jakiś dyskomfort, ważne jest, aby natychmiast to zakomunikował.
Wstrzyknięcie środka kontrastowego
Po założeniu cewnika diagnostycznego lekarz interwencyjny wstrzykuje przez niego widoczny na zdjęciu rentgenowskim środek kontrastowy, który po rozproszeniu w naczyniach, w których został umieszczony, pokazuje na monitorze niedrożność/zwężenie naczyń.
W tym przypadku pacjent wyraźnie odczuwa uwolnienie środka kontrastowego: przy „wstrzyknięciu tego ostatniego” w rzeczywistości odczuwa rodzaj przypływu ciepła, który w języku angielskim nazywa się błyskowy.
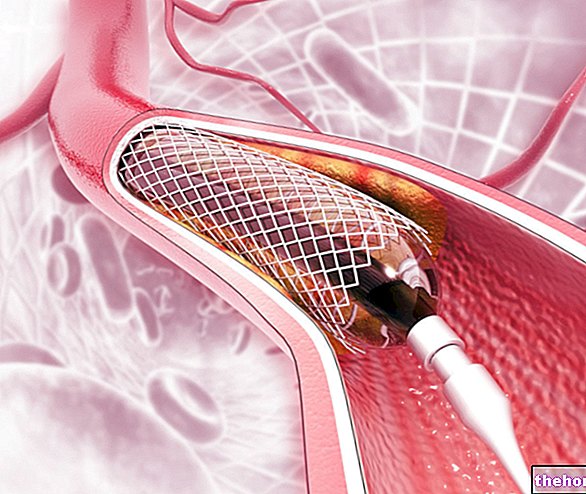
Wprowadzenie cewnika balonowego
Po zidentyfikowaniu utrudnienia w przepływie krwi, interwencjonista wprowadza do cewnika diagnostycznego bardzo cienką sondę i prowadzi do miejsca niedrożności/zwężenia, wyposażonego na końcu penetrującym układ naczyniowy w element rozszerzalny, zwany balonikiem; najczęściej wymieniany cewnik balonowy.
Podstawą prawidłowego przewodzenia cewnika balonowego jest aparatura rentgenowska oraz cewnik diagnostyczny – prowadnik (ten ostatni pozwala na skierowanie cewnika balonowego w miejsce zatkania).
Nadmuchiwanie balonu
Po umieszczeniu cewnika balonowego lekarz interwencyjny napełnia i opróżnia balon; ta ostatnia w momencie rozszerzenia dociska przeszkodę naczyniową do ścian, przywracając drożność zatkanemu/zwężonemu naczyniu krwionośnemu.
Czasami, aby uzyskać lepszy wynik, możesz kilkakrotnie napompować i opróżnić balon.
Napełnienie balonika może wywołać u pacjenta uczucie dyskomfortu; to odczucie jest jednak tymczasowe i znika, gdy tylko balon się opróżni.
Zastosowanie jednego Stent
Teraz coraz częściej po nadmuchaniu balonu następuje aplikacja jednego stent; ten stent są to małe, rozszerzalne cylindry z metalowymi oczkami, które służą do utrzymywania otwartych naczyń krwionośnych z tendencją do zamykania / zwężania.
Zasadniczo zastosowanie jednego stent ma na celu przedłużenie efektów wynikających z napełnienia balonu.
Ekstrakcja cewników i wnioski
Gdy lekarz interwencyjny przywróci drożność naczyń, angioplastykę można uznać za prawie koniec.
Aby potwierdzić wniosek, należy wyjąć różne cewniki i prowadnik, a następnie tamponadę punktu dostępu.
Angioplastyka: jak długo trwa?
Zabiegi angioplastyki mogą trwać od jednej do ponad dwóch godzin, w zależności od stopnia zwężenia/niedrożności.
jednak zaleca się okresowe sprawdzanie wyglądu rany.Angioplastyka: czasy rekonwalescencji
Jeśli operacja się powiedzie, czas powrotu do zdrowia po zaplanowanej angioplastyce wynosi około tygodnia.
Czas ten wydłuża się, czasem nawet znacznie, w przypadku powikłań lub gdy zabieg jest w trybie nagłym (np. zawał serca w przypadku „angioplastyki wieńcowej”).
Co robić po angioplastyce
Po „angioplastyce” wskazane jest:
- Pij dużo wody, aby przyspieszyć usuwanie środka kontrastowego z organizmu;
- Odpocznij przez co najmniej tydzień;
- Poddawać się okresowym kontrolom;
- Postępuj zgodnie z zaleceniami lekarza dotyczącymi:
- Leki przyznane i wskazane. Wśród wskazanych leków można zaliczyć antykoagulanty: są one stosowane w celu zapobiegania zjawiskom zakrzepowo-zatorowym, potencjalnemu ryzyku zabiegów angioplastyki;
- Kiedy wrócić do pracy;
- Jak utrzymać w czystości ranę wynikającą z punktu dostępowego;
- Kiedy wznowić różne codzienne czynności.
- Trwale prowadzić zdrowy tryb życia.
Czego nie robić po angioplastyce
Po „angioplastyce” warto:
- Unikaj wszelkich forsownych czynności przez kilka dni;
- Unikaj prowadzenia pojazdów w ciągu pierwszych 24 godzin po interwencji;
- Unikaj pełnych pryszniców i kąpieli przez co najmniej pierwszy tydzień (zabezpieczenie przed ponownym otwarciem się rany).
Kiedy skontaktować się z lekarzem po angioplastyce?
Po „angioplastyce pacjent powinien niezwłocznie skontaktować się z lekarzem interwencyjnym lub udać się do najbliższego szpitala, jeżeli:
- Punkt wejścia krwawi (krwotok) bez śladu zatrzymania i/lub puchnie. W przypadku krwawienia tymczasowym środkiem zaradczym, oczekującym na leczenie, jest uciskanie rany.
- Ból rany raczej się zwiększa niż zmniejsza.
- Rana zostaje zainfekowana. Klasycznymi objawami infekcji są zaczerwienienie skóry i gorączka.
- Objawy takie jak osłabienie, omdlenia, ból w klatce piersiowej (po „angioplastyce naczyń wieńcowych) itp. są stale obecne.
Poważne komplikacje
- Zjawiska zakrzepowo-zatorowe wywołane przejściem cewnika diagnostycznego wzdłuż układu naczyniowego. W niektórych rodzajach angioplastyki (np. angioplastyce wieńcowej) te zjawiska zakrzepowo-zatorowe mogą być odpowiedzialne za zawał mięśnia sercowego lub udar niedokrwienny).
- Uszkodzenie naczyń tętnic, przez które przechodzi cewnik diagnostyczny.
- Powrót niedrożności / okluzji.
- Tworzenie się skrzepów krwi z powodu stent.
- Uszkodzenie nerek. Wynika to ze środka kontrastowego.
Należy zauważyć, że w zależności od rodzaju angioplastyki do wyżej wymienionych powikłań można dołączyć inne, bardziej specyficzne powikłania (np. arytmia serca, w przypadku angioplastyki wieńcowej).
Angioplastyka: kto jest najbardziej narażony na powikłania
Podczas „angioplastyki” ryzyko powikłań wzrasta przez takie czynniki jak:
- Podeszły wiek;
- Przeprowadzenie procedury bez „odpowiedniego przygotowania (zdarza się w nagłych wypadkach);
- Obecność ciężkiej choroby nerek;
- Obecność ciężkiej choroby serca.
Należy zauważyć, że w zależności od rodzaju angioplastyki do wymienionych przeciwwskazań można dodać inne, bardziej szczegółowe.






-inverno-2021-modelli-pi-belli.jpg)