Przez doktora Francesco Casillo
I na koniec dochodzimy do związków między egzogennym spożyciem testosteronu a problemami zdrowotnymi, takimi jak problemy z sercem, otyłość, stany zapalne, insulinooporność i cukrzyca.

Jones i Saad zaobserwowali związek między niskim poziomem testosteronu a i markery ASCVD, jak również skutki wywołane terapią zastępczą testosteronem Niski (naturalny) poziom testosteronu jest niezdrowy Mężczyźni z niskim poziomem testosteronu są narażeni na wysokie ryzyko choroby niedokrwiennej serca (CHD), zawału serca i dusznicy bolesnej niski poziom testosteronu) są leczone sterydem płci męskiej występują pozytywne zmiany związane z niższym ryzykiem CHD, takie jak: zmniejszenie otyłości trzewnej i insulinooporności, poprawa profilu lipidowego i markery stan zapalny i poprawa zdolności wysiłkowych.
Zwiększone ryzyko zawału mięśnia sercowego wiąże się z wieloma schorzeniami: paleniem tytoniu, nadciśnieniem, wysokim poziomem LDL, niedożywieniem, siedzącym trybem życia, otyłością brzuszno-trzewną i cukrzycą. Wiele z tych schorzeń jest związanych z niskim stylem życia. W 1981 roku konstelacja problemów zdrowotnych została opisana jako „zespół metaboliczny”. Ten stan obejmuje: otyłość brzuszno-trzewną, wysoki poziom trójglicerydów i cholesterolu całkowitego, niski poziom HDL, nadciśnienie, wysoki poziom glikemii na czczo. Nie wszystkie te zmiany muszą koniecznie współistnieć w tym samym czasie u danej osoby, ponieważ można u niej zdiagnozować zespół metaboliczny.
Częściowo również z powodu radykalnej zmiany stylu życia od lat 70. do teraz, warunki, które umożliwiają wystąpienie zespołu metabolicznego, stopniowo się zwiększały.Równolegle do tego spadał również średni poziom testosteronu, za ten sam okres czasu, który jest brany pod uwagę. W rzeczywistości otyłość negatywnie wpływa na zdrowie jednostki, a dotyczy to zwłaszcza zdrowia serca.Badania, które analizowały związek między otyłością a testosteronem, wykazały negatywną korelację.
Im wyższe ogólnoustrojowe stężenie testosteronu u danej osoby, tym mniejsze prawdopodobieństwo, że stanie się ona otyła. I odwrotnie, im bardziej jesteś otyły, tym niższy będzie Twój poziom testosteronu. Jeszcze bardziej przekonujące są wyniki pokazujące, że niskie stężenie testosteronu wiąże się ze zwiększonym poziomem otyłości brzuszno-trzewnej, a także z wyższym odsetkiem tkanki tłuszczowej i wyższym poziomem insuliny. Pamiętaj, że wysoki poziom insuliny sprzyja lipogenezie (magazynowaniu tłuszczu) i hamuje lipolizę (niszczenie trójglicerydów).
Tkanka tłuszczowa i testosteron wykazują rodzaj związku podobnego do tego (przysłowiowego) „kurczaka i „jaja”: czasami nie da się określić, który z dwóch stanów ma początek jako pierwszy, a zatem kto generuje drugi. receptory zmniejszające akumulację tłuszczu, nasilające zjawiska lipolityczne oraz kierujące prekursory adipocytów w miocyty, a nie w dojrzałe adipocyty.
Adipocyty nie są komórkami wyspecjalizowanymi wyłącznie w magazynowaniu trójglicerydów i uwalnianiu kwasów tłuszczowych, ale reprezentują prawdziwy układ hormonalny zdolny do wydzielania hormonów i przekaźników.Wśród przekaźników znajdują się dwie cytokiny (dokładnie adipocytokiny): rezystyna i adiponektyna.
Rezystyna zwiększa insulinooporność i stan zapalny (dwa stany, które prowadzą do cukrzycy typu 2, ASCVD i wszystkich innych chorób związanych z samym stanem zapalnym). Adiponektyna natomiast pełni rolę ochronną, a jej wydzielanie wzrasta wraz ze spadkiem poziomu tłuszczu i/lub odpowiednio do ograniczonych wartości tłuszczu, natomiast wzrost tkanki tłuszczowej determinuje spadek poziomu adiponektyny z jednoczesnym wzrostem poziomu innych zapalnych adipocytokin.
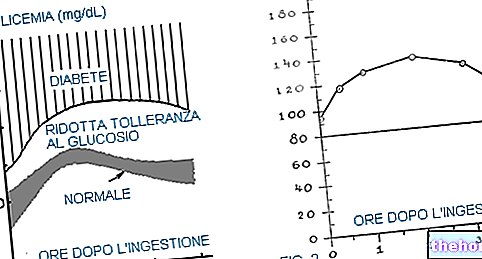
Insulinooporność i cukrzyca typu 2 są ważnymi czynnikami, które należy wziąć pod uwagę przy ocenie ryzyka zawału mięśnia sercowego.W rzeczywistości istnieje odwrotna zależność między poziomem testosteronu a insulinoopornością oraz między testosteronem a cukrzycą typu 2. Niski poziom testosteronu jest wstępem do rozwój cukrzycy typu 2. Wraz ze spadkiem poziomu testosteronu wzrasta insulinooporność; powoduje to, że organizm utrzymuje wysoki poziom insuliny z oczywistych powodów homeostatycznych związanych z kontrolą glikemii. Jeśli poziom insuliny pozostaje wysoki w dłuższej perspektywie, procesy utraty wagi są mniejsze, podczas gdy te, które sprzyjają zwiększeniu masy tłuszczowej, są silne.
Leczenie cukrzycy typu 2 testosteronem obniża poziom glukozy we krwi i insulinooporność, co jest również korzystnym czynnikiem zmniejszającym ryzyko zawału serca u osób podatnych na ten stan. Inne znacznik, hemoglobina A1C (HA1C), ulega zmniejszeniu w stosunku do terapii opartej na testosteronie.
Dopiero niedawno współpraca wyspecjalizowanych agencji zmieniła sposób diagnozowania cukrzycy. Rozpoznanie cukrzycy zawsze było funkcją pomiaru poziomu glikemii na czczo poprzez: test tolerancja na doustne obciążenie glukozą. Taki test ocenia i uwzględnia, w jaki sposób organizm jest w stanie zarządzać dostępnością glikemii w krótkim okresie. Teraz jednak pomiar HA1C pozwala na monitorowanie długoterminowej kontroli glikemii.
Mechanizm działania, w ramach którego testosteron działałby na zmniejszenie insulinooporności, byłby reprezentowany przez jego działanie sprzyjające obniżeniu poziomu trzewnej tkanki tłuszczowej, co warunkuje zmniejszenie procesów zapalnych i przepływu kwasów tłuszczowych w kierunku wątroby - wywołując tym samym redukcję masy tłuszczowej i jednoczesną poprawę funkcji mitochondriów.
Jak wspomniano, gdy poziom testosteronu spada, jego hamująca rola na adipocyty zostaje utracona, co pozwala na zwiększenie masy tkanki tłuszczowej. Niestety najgorsze dopiero nadejdzie. Wraz ze wzrostem masy tkanki tłuszczowej wzrasta również dostępność enzymu „aromatazy”, odpowiedzialnego za konwersję testosteronu do estrogenu, co prowadzi do błędnego koła negatywnego.
W rzeczywistości estrogeny nie tylko sprzyjają procesom akumulacji tkanki tłuszczowej, ale w połączeniu metabolicznym z dwiema adipocytokinami i leptyną zmniejszają wrażliwość układu chemoceptywnego osi hormonalnej HPT (podwzgórze-przysadka-jądra) na niski poziom testosteronu, wywołując w ten sposób hamowanie z sprzężenie zwrotne dodatni tej samej osi w odpowiedzi na niski poziom krążącego hormonu. Prowadzi to do prokrastynacji niskiego poziomu testosteronu, który napędza błędne koło na korzyść zwiększonego poziomu otyłości i insulinooporności.
Badanie. W badaniu przeprowadzonym kilka lat temu 87 mężczyzn z cukrzycą i chorobą wieńcową zostało „randomizowanych” do 12-tygodniowego leczenia undekanianem testosteronu lub placebo, zgodnie z protokołem „podwójnie ślepej” interwencji, co tydzień i na koniec samej interwencji: epizody dusznicy bolesnej, liczbę dobowych epizodów niedokrwiennych oraz całkowity ładunek niedokrwienny metodą Holtera EKG, zmierzono również całkowity poziom cholesterolu w surowicy i stężenie triglicerydów we krwi.
Wyniki: W porównaniu z grupą placebo, grupa testosteronu odnotowała 34% redukcję tygodniowych epizodów dusznicy bolesnej; redukcja cichych epizodów niedokrwiennych o 26% i całkowitego obciążenia niedokrwiennego o 21%. Ponadto po 12 tygodniach poziom cholesterolu całkowitego i trójglicerydów również obniżył się w grupie testosteronu w porównaniu z grupą placebo, więc w tym przypadku terapeutyczne zastosowanie testosteronu było pozytywne.
Wnioski
Przygnębiające jest dowiedzieć się, jak duża część „wiedzy masowej” jest wynikiem biernie przyjmowanych informacji, ze względu na zasługę przypisywaną powtarzalności, z jaką takie „informacje” są podawane, a nie „wiarygodności tego samego”. z naukowych analiz skrupulatny, krytyczny i wybiórczy, potrafiący obalić to, co nie jest poprawne, lub co w zupełnie zmieniony „społeczno-kulturowy” sposób jest rozpowszechniane i propagowane, a co z czasem staje się „dogmatem”. Dopiero wtedy nauka może ostatecznie potwierdzić – słusznie - własna prawda, a tym samym założenie własnej kultury prawdy.
Zadaniem właściwych popularyzatorów, na każdym poziomie iw każdym konkretnym obszarze, jest właśnie szerzenie tych prawd naukowych - zaprzeczanie wszelkim pseudoprawdom. Trzymaj się mocno!
Artykuł dzięki uprzejmości magazynu „Cultura Fisica”
Odniesienia bibliograficzne
1) Heaney R.P., Recker R.R. - „Wpływ azotu, fosforu i kofeiny na równowagę wapniową u kobiet”J Lab Clin Med 99: 46-55, 1982.
2) Kerstetter J.E., Allen L.H. - „Białko w diecie zwiększa wapń w moczu”, J Nutr. 120: 134-136, 1990. 3) Kerstetter J.E., O "Brien K.O., Insogna K.L. - „Białko w diecie wpływa na wchłanianie wapnia w jelitach”Am J Clin Nutr 68: 859-865, 1998.
4) Kerstetter J.E., Caseria D.M., Mitnick M.E. i in. -
„Podwyższone stężenie parathormonu we krwi u zdrowych, młodych kobiet stosujących dietę niskobiałkową”, Am J Clin Nutr.
5) Roughhead Z.K., Johnson L.K., Lykken G.I. i in. - „Kontrolowane diety wysokomięsne nie wpływają na retencję wapnia ani wskaźniki stanu kości u zdrowych kobiet po menopauzie”, J Nutr. 133: 1020-1026, 2003. 6) Dawson-Hughes B., Harris S.S., Rasmussen H. i in. - "Wpływ odżywek białkowych na wydalanie wapnia u zdrowych starszych mężczyzn i kobiet"J Clin Endocrinol Metab 89: 1169-1173, 2004.
7) Cao J.J., Johnson L.K., Hunt J.R. - “Dieta bogata w
białko mięsa i potencjalne obciążenie kwasem nerkowym zwiększa frakcjonowane wchłanianie wapnia i wydalanie wapnia z moczem bez wpływu na markery resorpcji lub tworzenia kości u kobiet po menopauzie”, J Nutr. 1 marca 2011 obj. 141 przyp. 3, 391-397.
8) Metges C.C., Barth C.A. - "Konsekwencje metaboliczne wysokiego spożycia białka w wieku dorosłym: ocena dostępnych dowodów", J Nutr. 2000; 130: 886-889.
9) Brenner B.M., Meyer T.W., Hostetter T.H. - „Spożycie białka w diecie a postępujący charakter choroby nerek: rola hemodynamicznie pośredniczonego uszkodzenia kłębuszków nerkowych w patogenezie postępującego stwardnienia kłębuszkowego w starzeniu się, ablacji nerek i nieodłącznej chorobie nerek”, N Engl J Med. 1982; 307: 652-659.
10) Layman D.K., Boileau R.A., Erickson D.J. i in. -
„Zmniejszony stosunek węglowodanów w diecie do białka poprawia skład ciała i profile lipidowe we krwi podczas odchudzania u dorosłych kobiet”, J Nutr. 2003; 133: 411-417.
11) Dobrze E.J., Feinman R.D. - „Termodynamika diet odchudzających”, Nutr Metab (Londyn) 2004; 1:15. doi: 10.1186 / 1743-7075-1-15.
12) Skov A.R., Toubro S., Ronn B. i in. - „Randomizowana próba dotycząca białka i węglowodanów w diecie o obniżonej zawartości tłuszczu ad libitum w leczeniu otyłości”, Int J Obes Relat Metab Disord. 1999; 23: 528-536.
13) Rada ds. Żywności i Żywienia. Instytut Medycyny Referencyjne Spożycie Diety dla Energii, Węglowodanów, Błonnika, Tłuszczu, Kwasów Tłuszczowych, Cholesterolu, Białka i Aminokwasów (Makroskładników) Waszyngton, D.C., The National Academies Press; 2002. Diety makroskładnikowe i zdrowe; s. 609-696.
14) Levey A.S., Coresh J., Balk E. - „Wytyczne praktyki National Kidney Foundation dotyczące przewlekłej choroby nerek: ocena, klasyfikacja i stratyfikacja”,
Ann Intern Med. 2003; 139: 137-147.
15) Conrad K.P., Novak J., Danielson L.A. i in. - „Mechanizmy rozszerzenia i hiperfiltracji naczyń nerkowych w czasie ciąży: aktualne perspektywy i potencjalne konsekwencje dla stanu przedrzucawkowego”, Śródbłonek, 2005; 12: 57-62.
16) Konrada KP. - „Mechanizmy rozszerzania i hiperfiltracji naczyń nerkowych w czasie ciąży”, J Soc Gynecol Investig. 2004; 11: 438-448.
17) Calderon J.L., Zadshir A., Norris K. - „Ankieta dotycząca chorób nerek i informacji o czynnikach ryzyka w sieci WWW”, Med Gen Med. 2004; 6:3.
18) K. Sugaya, Y. Ogawa, T. Hatano i in. - „Kompensacyjny przerost nerek i zmiany czynności nerek po nefrektomii”, Hinyokika Kiyo, 2000; 46: 235-240.
19) Higashihara E., Horie S., Takeuchi T. i in. - „Długotrwała konsekwencja nefrektomii”, J Urol. 1990; 143: 239-243.
20) Regazzoni B.M., Genton N., Pelet J. i in. - „Długoterminowa obserwacja pojemności czynnościowej rezerwy czynnościowej nerek po jednostronnej nefrektomii w dzieciństwie”, J Urol. 1998; 160: 844-848.
21) Lentine K., Wrone E.M. - „Nowe spojrzenie na spożycie białka i postęp choroby nerek”, Curr Opin Nephrol Hypertens. 2004; 13:333-336.
22) Knight E.L., Stampfer M.J., Hankinson S.E. i in. - „Wpływ spożycia białka na pogorszenie czynności nerek u kobiet z prawidłową czynnością nerek lub łagodną niewydolnością nerek”, Ann Intern Med. 2003, 18 marca; 138: 460-7.
23) Young V.R., El-Khoury A.E., Raguso C.A. - „Ceny
produkcji mocznika i hydrolizy oraz oksydacji leucyny zmieniają się liniowo wraz z bardzo zróżnicowanym spożyciem białka u zdrowych osób dorosłych”, J Nutr. 2000; 130: 761-766. 24) Bankir L., Bouby N., Trinh-Trang-Tan M.M. i in. - „Bezpośredni i pośredni koszt wydalania mocznika”, Nerki Int. 1996; 49: 1598-1607.
25) Strona AtkinsExposed.org http: // www. atkinsexposed.org/atkins/79/American_Kidney_Fund.htm.
26) Martin W.F., Armstrong L.E., Rodriguez N.R. - „Spożycie białka w diecie a czynność nerek”, Nutr Metab (Londyn). 2005; 2:25.
27) Calloway D.H., Spector H. - „Równowaga azotu w zależności od spożycia kalorii i białka u aktywnych młodych mężczyzn”, Am J Clin Nutr. 1954; 2: 405-412.
28) Luscombe N.D., Clifton PM, Noakes M. i in. - „Wpływ wysokobiałkowej, niskoenergetycznej diety na utratę masy ciała i wydatek energetyczny po stabilizacji masy ciała u osób z hiperinsulinemią”, Int J Obes Relat Metab Disord. 2003; 27: 582-590.
29) Brinkworth G.D., Noakes M., Keogh J.B. - „Długotrwały wpływ diety wysokobiałkowej i niskowęglowodanowej na kontrolę masy ciała i markery ryzyka sercowo-naczyniowego u otyłych osób z hiperinsulinemią”, Int J Obes Relat Metab Disord. 2004; 28: 661-670.
30) Johnston C.S., Tjonn S.L., Swan P.D. - „Diety wysokobiałkowe i niskotłuszczowe są skuteczne w odchudzaniu i korzystnie zmieniają biomarkery u zdrowych osób dorosłych”, J Nutr. 2004; 134: 586-591.
31) Layman D.K., Baum J.I. - „Wpływ białka w diecie
o kontroli glikemii podczas odchudzania”, J Nutr. 2004; Suplement 4: 968-973.
32) Stern L., Iqbal N., Seshadri P. - „Skutki diety niskowęglowodanowej w porównaniu z konwencjonalną dietą odchudzającą u osób dorosłych z ciężką otyłością: roczna obserwacja randomizowanego badania”, Ann Intern Med. 2004; 140: 778-785. 33) Skov A.R., Toubro S., Bulow J. - „Zmiany w czynności nerek podczas utraty wagi wywołane dietą wysokobiałkową i niskotłuszczową u osób z nadwagą”, Int J Obes Relat Metab Disord. 1999; 23: 1170-1177.
34) Boden G., Sargrad K., Homko C. i in. - "Wpływ diety niskowęglowodanowej na apetyt, poziom glukozy we krwi i insulinooporność u otyłych pacjentów z cukrzycą typu 2", Ann Intern Med. 2005; 142: 403-411.
35) Cytryna P.W. - „Czy zwiększenie zawartości białka w diecie jest konieczne lub korzystne dla osób prowadzących aktywny fizycznie tryb życia?”, Nutr Rev. 1996; 54: S169-75.
36) Poortmans J.R., Dellalieux O. - „Czy regularne diety wysokobiałkowe mają potencjalne zagrożenie dla zdrowia nerek u sportowców?”, Int J Sport Nutr Exerc Metab. 2000; 10:28-38.
37) Wasserstein AG, Stolley P.D. i in. - „Badanie kliniczno-kontrolne czynników ryzyka idiopatycznej kamicy wapniowej”, Miner Elektrolit Metab. 1987; 13:85-95.
38) Robertson W.G., Heyburn P.J. i in. - „Wpływ wysokiego spożycia białka zwierzęcego na ryzyko powstawania kamieni wapniowych w drogach moczowych”, Clin Sci (Londyn) 1979; 57: 285-288.
39) Reddy ST, Wang CY i in. - "Wpływ diety niskowęglowodanowej i wysokobiałkowej na równowagę kwasowo-zasadową, skłonność do tworzenia kamieni i metabolizm wapnia",
Am J Nerki Dis. 2002; 40: 265-274.
40) Hess B. - „Odżywcze aspekty choroby kamieni
samego siebie", Endocrinol Metab Clin Ameryka Północna 2002; 31: 1017-30, ix-x.
41) Raj GV, Auge B.K. i in. - „Nieprawidłowości metaboliczne związane z kamieniami nerkowymi u pacjentów z nerkami podkowiastymi”, J Endourol. 2004; 18:157-161.
42) Nguyen Q.V., Kalin A. i in. - „Wrażliwość na spożycie białka mięsnego i hiperoksaluria u idiopatycznych formujących kamień wapniowy”, Nerki Int. 2001; 59: 2273-2281.
43) Palmer B.F. - "Zaburzenia autoregulacji nerek i podatność na przewlekłą chorobę nerek wywołaną nadciśnieniem"Am J Med Sci., 2004; 328: 330-343.
44) Vupputuri S., Batuman V. i in. - „Wpływ ciśnienia krwi na wczesny spadek czynności nerek u mężczyzn z nadciśnieniem”, Nadciśnienie, 2003; 42:1144-1149.
45) Wright J.T.J., Bakris G. i in. - „Wpływ klasy leków obniżających ciśnienie krwi i przeciwnadciśnieniowych na progresję nadciśnieniowej choroby nerek: wyniki badania AASK”, Jama. 2002; 288: 2421-2431.
46) Peterson J.C., Adler S. i in. - „Kontrola ciśnienia krwi, białkomocz i postęp choroby nerek. Badanie modyfikacji diety w chorobach nerek”, Ann Intern Med. 1995; 123: 754-762.
47) Zhou B.F., Wu X.G. i in. - „Wzory żywieniowe w 10 grupach i związek z ciśnieniem krwi. Wspólna grupa badawcza chorób układu krążenia i ich czynników ryzyka”, Chin Med Journal (ang.) 1989; 102: 257-261.
48) On J., Klag M.J. i in. - „Dietetyczne makroskładniki odżywcze i ciśnienie krwi w południowo-zachodnich Chinach”, J Nadciśnienie. 1995; 13: 1267-1274.
49) Burke V., Hodgson J.M. i in.- „Białko pokarmowe i błonnik rozpuszczalny obniżają ambulatoryjne ciśnienie krwi
w leczeniu nadciśnienia tętniczego”, Nadciśnienie, 2001; 38:821-826.
50) Tan R.S., Salazar J.A. - „Ryzyko terapii zastępczej testosteronem u starzejących się mężczyzn”, Expert Opin Drug Saf, 2004; 3: 599-606.
51) Huggins C., Hodges CV. - "Badania nad rakiem prostaty, I: wpływ kastracji, iniekcji estrogenów i androgenów na fosfatazy surowicy w raku prostaty z przerzutami", Cancer Res, 1941; 1: 293-7.
52) Morgentaler A. - „Testosteron i rak prostaty: historyczna perspektywa współczesnego mitu”, Urologia Europejska, 2006; 50: 935-9.
53) Huggins C. - "Regresja raka indukowana endokrynnie", Cancer Res 1967; 27: 1925-30.
54) Narodowy Instytut Onkologii - "Program nadzoru, epidemiologii i wyników końcowych 1975-2002", Wydział Kontroli Raka i Nauk Populacyjnych, 2005.
55) Travision T.G., Araujo A.B. i in. - „Spadek na poziomie populacji w poziomie testosteronu w surowicy u amerykańskich mężczyzn”, J Clin Endocrinol Metab, 24 października 2006.
56) Raynaud J.P. - „Ryzyko raka prostaty u mężczyzn leczonych testosteronem”, J Steroid Biochem Mol Biol, 2006; 102: 261-6.
57) Morgentaler A., Bruning C.O. 3. i in. - „Ukryty rak prostaty u mężczyzn z niskim poziomem testosteronu w surowicy”, JAMA, 1996; 276: 1904-6.
58) San Francisco IF, Regan M.M., et al. - „Niski poziom wolnego testosteronu dostosowany do wieku koreluje ze słabo zróżnicowanym rakiem prostaty”J. Urol, 2006; 175: 1341-5.
59) Isom-Batz G., White Jr F.J. i in. - „Testosteron jako predyktor stadium patologicznego w klinicznie zlokalizowanym raku prostaty”J. Urol, 2005; 173: 1935-7.
60) Marks L.S., Mazer N.A. i in. - „Wpływ testosteronowej terapii zastępczej na tkankę prostaty u mężczyzn
z hipogonadyzmem o późnym początku – randomizowane badanie z grupą kontrolną”, JAMA, 2006; 296: 2351-61.
61) Severi G., Morris H.A. i in. - „Krążące hormony steroidowe a ryzyko raka prostaty”, Biomarkery raka epidemii, poprzednie, 2006; 15: 86-91.
62) Van Haarst E.P., Newling D.W.W. i in. - "Rak gruczołu krokowego z przerzutami u osoby transseksualnej z płci męskiej na żeńską”, Brit Jour Urol, 1998; 81: 776.
63) Prehn R.T. - „O profilaktyce i terapii raka prostaty przez podawanie androgenów”, Cancer Res, 1999; 59: 4161-4.
64) Algarte-Genin M., Cussenot O. i in. - „Profilaktyka raka prostaty przez androgeny: eksperymentalny paradoks czy rzeczywistość kliniczna”, Eur Urol, 2004; 46: 285-95.
65) Pipe A. - „Strukturyzowany przegląd krytyczny. Hepatotoksyczność wywołana sterydami anabolicznymi” przez Dickersona i in. Clin J Sports Med. 1999; 9: 34-39, Clin Jour Sport Med 2000; 10:78.
66) Shalender A., Woodhouse L. et al. - „Zależności dawka-odpowiedź testosteronu u zdrowych młodych mężczyzn”Am J Physiol Endocrinol Metab 281: 1172-1181, 2001.
67) Sattler i in. - "Metaboliczne efekty dekanianu nadrolonu i treningu odpornościowego u mężczyzn z HIV"Am J Physiol Endocrinol Metab 283: 1214-1222.
68) Gardner CD, Fortmann S.P. i in. - „Małe cząsteczki lipoprotein o niskiej gęstości są związane z występowaniem choroby wieńcowej u mężczyzn i kobiet”, JAMA 1996; 276: 875-881.
69) Lamarche F., Tchernof A. i in. - „Małe, gęste cząsteczki lipoprotein o niskiej gęstości jako predyktor ryzyka choroby niedokrwiennej serca u mężczyzn”, Obieg, 1997; 95: 69-75.
70) Cornoldi A., Caminiti G. i in. - „Wpływ przewlekłego podawania testosteronu na niedokrwienie mięśnia sercowego, metabolizm lipidów i insulinooporność u starszych mężczyzn z cukrzycą i chorobą wieńcową”, International Journal Cardiol, 8 kwietnia 2009.
71) Yeap B.B., Hyde Z. i in. - „Niższy poziom testosteronu – jeden poziom przepowiada incydent udaru mózgu i przemijający atak niedokrwienny u starszych mężczyzn”, J Clin Endocrinol Metab, 7 kwietnia 2009.
72) Hyerang K., Saningun L. i in. - „Reakcje metaboliczne na dietę wysokobiałkową u elitarnych koreańskich kulturystów z ćwiczeniami oporowymi o wysokiej intensywności”, Ryowon Choue Journal of the International Society of Sports Nutrition.
73) Jones T.H., Saad F. - „Wpływ testosteronu na czynniki ryzyka i mediatory procesu miażdżycowego”, Miażdżyca, 24 kwietnia 2009.
74) Yusuf S., Hawken S. i in. - „Wpływ potencjalnie modyfikowalnych czynników ryzyka związanych z zawałem mięśnia sercowego w 52 krajach (badanie Interheart): studium kontroli przypadku”, Lancet, 11-17 września 2004; 364: 937-952.
75) Travision T.G., Araujo A.B. i in. - „Spadek poziomu testosteronu w surowicy u amerykańskich mężczyzn”, J Clin Endocrinol Metab, styczeń 2007; 92:196-202.
76) Goncharov N.P., Katsya G.V. i in. - „Testosteron a otyłość u mężczyzn poniżej 40 roku życia”, Andrologia, kwiecień 2009; 41: 76-83.
77) Stanworth R.D., Jones T.H. - „Teostosteron w otyłości, zespole metabolicznym i cukrzycy typu 2”, Front Horm Res, 2009; 37: 74-90.
78) De Pergola G. - „Metabolizm tkanki tłuszczowej: rola testosteronu i dehydroepiandrosteronu”, Int Journ Obes Relat Metab Disord, czerwiec 2000; 24 Suplement 2: S59-63.
79) Ryż D., Brannigan R.E. i in. - „Męskie zdrowie, niski poziom testosteronu i cukrzyca, zindywidualizowane leczenie i multidyscyplinarne podejście”, Diabetes Educ, 2008 listopad-grudzień; 34 Suplement 5: 97S-112S.
80) Haffner S.M., Shaten J. i in. - „Niskie poziomy globuliny wiążącej hormony płciowe i testosteronu zapowiadają rozwój cukrzycy insulinoniezależnej u mężczyzn”, MRFIT Research Group, Próba interwencji z wieloma czynnikami ryzyka, AM J Epidemiol, 1 maja 1996; 143: 889-897.
81) Boyanov M.A., Boneva Z. et al. - „Suplementacja testosteronu u mężczyzn z cukrzycą typu 2, otyłością trzewną i częściowym niedoborem androgenów”,
Starzejący się mężczyzna, marzec 2003; 6: 1-7.
82) Kapoor D., Goodwin E. i in. - „Terapia zastępcza testosteronem poprawia insulinooporność, kontrolę glikemii, otyłość trzewną i hipercholesterolemię jonową z hipogonadyzmem u mężczyzn z cukrzycą typu 2”, Eur J Endocrinol, czerwiec 2006; 154: 899-906.
83) Raport Międzynarodowego Komitetu Ekspertów na temat roli oznaczenia HbA1C w diagnostyce cukrzycy.
84) Belanger C., Luu-The V. i in. - „Intracrynologia tkanki tłuszczowej: potencjalne znaczenie lokalnego metabolizmu androgenów/estrogenów w regulacji otłuszczenia”Horm Metab Res, 2002 listopad-grudzień; 34 (11-12): 737-745.
85) Schroeder i in. - „Wpływ doustnego androgenu na mięśnie i metabolizm u starszych mężczyzn mieszkających w społeczności”Am J Physiol Endocrinol Metab 284: E120-28.
86) Businaro R., Ippoliti F. i in. - „Propagowanie choroby Alzheimera przez otyłość: mechanizmy indukowane, powiązania molekularne i perspektywy”, Current Gerontology and Geriatrics Research Volume 2012, artykuł przeglądowy.
Inne artykuły na temat „Testosteron a problemy zdrowotne”
- Wysokie transaminazy w sporcie i zdrowiu wątroby
- Dieta wysokobiałkowa i utrata minerałów kostnych
- Dieta wysokobiałkowa a uszkodzenie nerek
- Wysokie ryzyko testosteronu i raka prostaty
- Wysokie transaminazy w sporcie i zdrowiu wątroby