Częstoskurcz komorowy to „zaburzenie rytmu serca charakteryzujące się wzrostem częstości rytmu serca.
Komory kurczą się zbyt szybko i w sposób zdezorganizowany w porównaniu z przedsionkami → nie są w stanie odpowiednio się wypełnić → zmniejsza się ilość krwi pompowanej do krążenia z każdym uderzeniem → ciśnienie tętnicze spada → ilość krwi, która dotlenia i odżywia serce (krążenie wieńcowe) → kurczliwość serca jest dalej zmniejszona → zwyrodnienie w migotanie komór → śmierć.
Ta niefortunna ewolucja jest bardziej prawdopodobna w przypadku bardzo wysokiej częstości rytmu komór oraz w przypadku współistniejącego zaburzenia czynności serca u pacjentów kardiologicznych.
Częstoskurcz komorowy jest jedną z najczęstszych arytmii występujących u pacjentów z chorobami serca. Chociaż może również wystąpić u całkowicie zdrowych osób, stanowi „arytmię, którą należy leczyć ostrożnie: może w rzeczywistości przerodzić się w migotanie komór, którego wynik często kończy się śmiercią.
Najlepszą profilaktyką jest zdrowy tryb życia.
Co to jest częstoskurcz komorowy

Częstoskurcz komorowy jest jedna z najczęstszych i najgroźniejszych arytmii. Zwykle poważna choroba serca ma początek w „c”, ale może również wystąpić u osób zdrowych.
Patogeneza
Częstoskurcz komorowy występuje, gdy normalny puls skurczu serca ulega zmianie.
Normalny impuls pojawia się w węźle zatokowo-przedsionkowym, ale może się zdarzyć, że dodatkowe impulsy (dodatkowe skurcze) pojawią się w punktach innych niż węzeł zatokowy (zaburzenia rytmu ektopowego).To zdarzenie zmienia normalne bicie serca.
Podczas częstoskurczu komorowego występują kolejno 3 lub więcej dodatkowych skurczów komorowych, które przyspieszają częstość akcji serca i pochodzą dystalnie z pęczka Hisa..
Następstwa
Za rzut serca odpowiada regularny skurcz komory. Przez rzut serca rozumiemy działanie pompujące krwi do krążenia w kierunku płuc i tkanek ludzkiego ciała.
Zmieniony rytm skurczu komorowego powoduje niewystarczającą pojemność minutową serca. W związku z tym natleniona krew nie nawadnia już prawidłowo tkanek i narządów organizmu, w tym serca, co dodatkowo traci swoją kurczliwość. Jeśli ten deficyt jest ciężki, pacjent idzie na śmierć.
Epidemiologia
Dane dotyczące zachorowań pokazują, że:
- Częstoskurcz komorowy jest związany z wiekiem: występuje częściej u osób w średnim i starszym wieku.
- 2-4% osób powyżej 60. roku życia bez chorób serca doświadcza epizodów częstoskurczu komorowego.
- 4-16% osób powyżej 60. roku życia z chorobą serca doświadcza epizodów częstoskurczu komorowego.
Ponadto objawy częstoskurczu komorowego:
- Częściej występują w miesiącach zimowych.
- Mają wzór dobowy: szczyt zachorowań obserwuje się w godzinach porannych.
Klasyfikacja
Może opierać się na kilku parametrach, podsumowanych w tej tabeli:
Przyczyny częstoskurczu komorowego
Głównymi przyczynami częstoskurczu komorowego są choroby serca.
Istnieją następujące przyczyny związane z zaburzeniami równowagi elektrolitowej, które zmieniają aktywność elektryczną serca.
Wreszcie istnieje szereg czynników ryzyka, które predysponują osobę do epizodów tachykardii.
Choroba serca
Osoby najbardziej dotknięte częstoskurczem komorowym to pacjenci z sercem. Choroby serca obserwowane u tych pacjentów to:
- Choroba wieńcowa i przebyte zawały mięśnia sercowego
- Valvulopatie, czyli nieprawidłowe działanie jednej z zastawek serca.
- Kardiomiopatie, czyli choroby mięśnia sercowego (mięśnia sercowego).
Choroba niedokrwienna serca powoduje niedokrwienie (choroba niedokrwienna serca) i jest najczęstszą przyczyną częstoskurczu komorowego.
Najczęstsze walwulopatie dotyczą zastawki mitralnej (patrz Niewydolność zastawki mitralnej).
Kardiomiopatie mają charakter reumatyczny: innymi słowy, wywodzą się z „bakteryjnego zapalenia. W takich przypadkach mówimy o zapaleniu mięśnia sercowego.
Niewielki odsetek przypadków częstoskurczu komorowego wynika również z wrodzonej choroby serca (tj. obecnej od urodzenia). Najbardziej znane to:
- Zespół Brugadów.
- Zespół Wolffa-Parkinsona-White'a
Rzadziej jednak:
- Tetralogia Fallota.
- Zespół Marfana.
Brak równowagi jonowej/elektrolitowej
Impuls skurczu mięśnia sercowego jest sygnałem elektrycznym, który w rzeczywistości porusza jony o ładunku dodatnim i ujemnym obecne w komórkach serca. Ruch tych jonów jest podobny do ruchu ładunków w obwodzie elektrycznym i powoduje skurcz mięśnia sercowego.
Główne naładowane jony to: potas, magnez, wapń i sód. Wśród nich jest delikatna równowaga, która musi być zachowana dla prawidłowego funkcjonowania komórki mięśniowej i nie tylko.Może się zdarzyć, że ta równowaga zostanie zaburzona, a co za tym idzie, impuls skurczu również ulega zmianie i pojawia się częstoskurcz komorowy. Główne zaburzenia równowagi jonowej/elektrolitowej to:
- Hipokaliemia lub hipokaliemia.
- Hipokalcemia.
- Hipomagnezemia.
Inne czynniki ryzyka
Istnieją czynniki ryzyka, które sprzyjają wystąpieniu epizodów tachykardii nawet u zdrowych osób: są to szczególne okoliczności, takie jak ciężki uraz klatki piersiowej lub przyjmowanie niektórych leków. Podsumowanie głównych czynników ryzyka jest następujące:
- Przyjmowanie leków:
- Trójpierścieniowe leki przeciwdepresyjne.
- Nadużywanie kokainy.
- Nadużywanie alkoholu.
- Palić.
- Kofeina.
- Zatrucie gazem:
- Cyklopropan.
- Tlenek węgla.
- Trauma do klatki piersiowej.
- Stres fizyczny i emocjonalny.
Objawy i powikłania
Typowe objawy częstoskurczu komorowego to:
- Kołatanie serca lub bicie serca.
- Ból w klatce piersiowej.
- Duszność.
- Zawroty głowy.
- Półomdlały.
- Omdlenie.
- Duszność.
Większość pacjentów ma te objawy w związku z chorobą niedokrwienną serca lub chorobą serca, która upośledza przepływ krwi (na przykład choroba zastawkowa serca).
Oznaki
Lekarz może zauważyć następujące objawy kliniczne:
- Przyspieszony puls.
- Niedociśnienie.
- Lęk.
- Podniecenie.
- Utrata przytomności.
Ich występowanie zależy od stopnia zaawansowania choroby serca: im cięższa, tym łatwiej do nich dojść.
Komplikacje
Częstoskurcz komorowy może przerodzić się w migotanie komór. Dzieje się tak głównie u osób z chorobami serca, natomiast przypadki napadowego częstoskurczu komorowego są bardzo rzadkie u osób zdrowych.
Migotanie komór ma zwykle przebieg śmiertelny. Określa śmierć pacjenta:
- Na nagłą śmierć sercową.
- Do zatrzymania akcji serca.
Diagnoza
Można przeprowadzić kilka badań, z których każde ma określoną zaletę. Oni są:
- Elektrokardiogram (EKG).
- Echokardiografia.
- Rentgen klatki piersiowej.
- Angiografia wieńcowa.
- Badania krwi.
EKG
Jest to badanie z wyboru, które mierzy aktywność elektryczną serca i pozwala zidentyfikować rodzaj częstoskurczu komorowego, który dotyka pacjenta. Możliwe jest również monitorowanie czynności serca przez 24 godziny; w tym przypadku stosuje się „dynamiczne EKG według Holtera” Jest to przydatne badanie, gdy postać częstoskurczu komorowego jest napadowa, tj. ze sporadycznym i nieprzewidywalnym początkiem.
Echokardiografia
To jest nieinwazyjny test. Wykorzystuje ultradźwięki do oceny stanu głównych struktur serca: przedsionków, komór i zastawek. Jest przydatny przy podejrzeniu choroby zastawkowej.
Rentgen klatki piersiowej
Dostarcza informacji na temat relacji między sercem a płucami. Przyczyną częstoskurczu komorowego może być zakrzepica płuc.Jest to badanie inwazyjne, ponieważ wykorzystuje promieniowanie jonizujące.
Angiografia wieńcowa
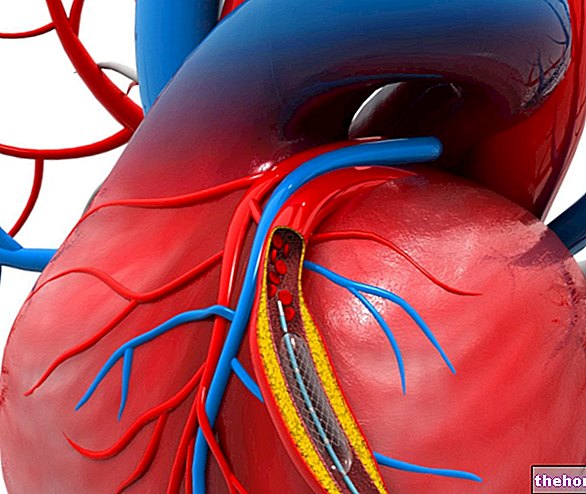
Jest to badanie inwazyjne. Jest to konieczne, gdy przyczyną częstoskurczu komorowego jest choroba niedokrwienna serca. Zmierz położenie i stopień niedrożności tętnic wieńcowych, aby zaplanować ewentualny zabieg chirurgiczny. Jest to delikatny test, ponieważ istnieje ryzyko uszkodzenia naczyń wieńcowych, przez które przechodzi cewnik.
Badania krwi
Podają różne informacje na temat:
- Stężenia jonów/elektrolitów:
- Poziomy wapnia
- Poziomy magnezu
- Poziomy fosforanów
- Stężenie niektórych leków przyjmowanych przez pacjenta.
- Stężenie niektórych markerów sercowych.
Terapia
Założenie: gdy choroba serca jest przyczyną częstoskurczu komorowego, cel leczenia jest dwojaki:
- Rozwiąż podstawowe zaburzenie serca. Główny cel.
- Rozwiąż zaburzenie arytmiczne. Cel drugorzędny.
Tłumaczy się to tym, że drugi problem jest konsekwencją pierwszego.
„Zdrowi” pacjenci ze sporadyczną tachykardią
U osób bez chorób serca częstoskurcz komorowy może ustąpić samoistnie. W ten sposób można uniknąć podawania leków. W każdym razie wskazane jest skonsultowanie się z lekarzem i poddanie się wnikliwym badaniom.
„Zdrowi” pacjenci z utrwaloną lub uporczywą tachykardią
Jeśli pacjent ma wiele utrzymujących się epizodów, w celu zablokowania napadu tachykardii można zastosować:
- Kardiowersja farmakologiczna.
- Kardiowersja elektryczna.
Kardiowersja farmakologiczna to przywrócenie prawidłowego rytmu serca poprzez przyjmowanie leków:
- Antyarytmiczne, aby przywrócić normalny rytm serca.
- Lidokaina
- Amiodaron
- prokainamid
- Beta-blokery, aby spowolnić tętno.
Kardiowersja elektryczna składa się z:
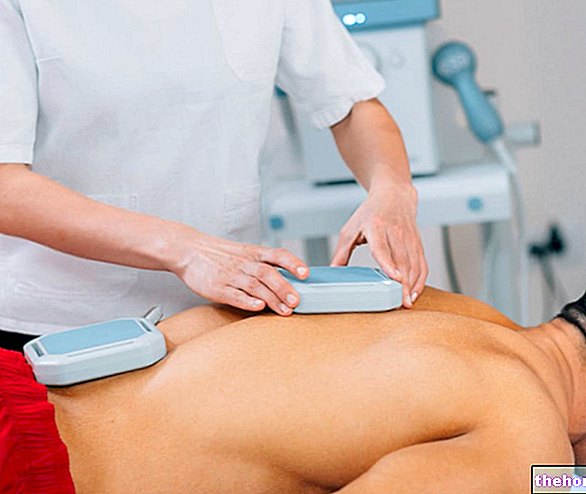
- Porażenie prądem w celu zresetowania i przywrócenia prawidłowego rytmu zatokowego. Wykorzystuje „urządzenie wyposażone w dwie płytki nakładane na klatkę piersiową pacjenta. Jest to technika znana również jako defibrylacja. Obecnie istnieją półautomatyczne i automatyczne defibrylatory, zdolne do oceny stopnia częstoskurczu komorowego i zadawania prawidłowego wstrząsu elektrycznego. Kolejną wielką zaletą jest to, że mogą być używane przez personel niemedyczny.
Pacjenci kardiopatyczni lub pacjenci z innymi patologiami
Terapia lekami jest taka sama jak opisana powyżej. W związku z tym:
- Antyarytmiczne
- Beta-blokery.
Do nich dodaje się:
- Leki przeciwzakrzepowe, aby uniknąć tworzenia się skrzeplin i zatorów z powodu walwulopatii.
Oprócz kardiowersji elektrycznej możliwa jest interwencja chirurgiczna za pomocą:
- Ablacja częstotliwością radiową cewnika. Przez cewnik doprowadzony do serca wyładowanie o częstotliwości radiowej jest wprowadzane do punktu komory, który generuje arytmię. Dotknięty obszar zostaje zniszczony, co powinno przywrócić normalny rytm serca. Jest to technika inwazyjna.
- Wszczepialny defibrylator (ICD). Jest to normalny defibrylator, który jest jednak wszczepiany pod skórę po lewej stronie klatki piersiowej. Jest połączony z sercem za pomocą elektrod, które emitują porażenie prądem, gdy odczuwają nienormalny wzrost częstości akcji serca. Trwają 7-8 lat, po czym należy je wymienić. Możliwy problem może wynikać z nieprawidłowego działania urządzenia, które może powodować niepożądane porażenia prądem.
Oczywiście należy indywidualnie dobrać terapię, nie zapominając o tym, że pierwsza interwencja terapeutyczna musi rozwiązać każdy problem patologiczny, który powoduje częstoskurcz komorowy.Poniżej tabela podsumowująca możliwą terapię.
- Amiodaron
- Lidokaina
- prokainamid
- Amiodaron
- Lidokaina
- prokainamid
Antykoagulanty.
Zapobieganie
Najlepszą profilaktyką jest przyjęcie zdrowego stylu życia. W związku z tym:
- Przestań palić.
- Ogranicz spożycie alkoholu.
- Zmień dietę.
- Nie używaj narkotyków.
- Ćwiczenie.
Tytoń i alkohol są odpowiedzialne nie tylko za sporadyczne epizody tachykardii, ale także za przewlekłe zaburzenia rytmu serca i są w istocie jednymi z najczęstszych czynników ryzyka rozwoju chorób serca.
Zmiana nawyków żywieniowych to kolejny podstawowy krok zapobiegawczy. Wskazane jest ograniczenie tłuszczu, czerwonego mięsa oraz zwiększenie spożycia owoców i warzyw.
Przyjęcie zdrowych nawyków eliminuje możliwość przechodzenia częstoskurczu komorowego w migotanie komór. Ten ostatni jest prawie zawsze śmiertelny.
Zagrożona populacja
Ci, którzy:
- Mają stany patologiczne, takie jak hiperlipidemia, nadciśnienie i cukrzyca. Sprzyjają one rozwojowi chorób serca.
- Mają rodzinną historię choroby wieńcowej serca.
- Palacze.
- Alkoholicy.











.jpg)