Ogólność
Tachykardia napadowa to „arytmia charakteryzująca się wzrostem częstości i szybkości bicia serca. nagły i nagły początek.

Napady częstoskurczu napadowego różnią się czasem trwania, od kilku sekund do kilku godzin, a nawet dni. Mogą wystąpić u osób zdrowych, bez chorób serca i innych dolegliwości organicznych. Ta arytmia w rzeczywistości jest częsta u niemowląt i dzieci, ale może również wystąpić u osób poddawanych silnym emocjom lub ciężkim wysiłkom fizycznym. Typowym objawem tachykardii napadowej jest silne kołatanie serca. Znacznie poważniejsze są przypadki napadowego tachykardii związanej z chorobą serca: objawy kołatania serca dochodzą do duszności, ortopnacji i bólu w klatce piersiowej.
Arytmie, czym one są?
Przed przystąpieniem do opisu częstoskurczu zatokowego należy pokrótce omówić, czym są zaburzenia rytmu serca.
Zaburzenia rytmu serca to zmiany w normalnym rytmie bicia serca, zwanym również rytmem zatokowym, ponieważ wywodzi się z węzła zatokowo-przedsionkowego. Węzeł zatokowo-przedsionkowy emituje impulsy do skurczu serca i jest uważany za dominujący ośrodek szlaku, ponieważ odpowiada za normalne bicie serca.
Tętno wyrażane jest w uderzeniach na minutę i uważa się je za normalne, jeśli ustabilizuje się w zakresie wartości od 60 do 100 uderzeń na minutę. Istnieją trzy możliwe zmiany i wystarczy, że jedna jest obecna, aby „powstała arytmia”. Są to:
- Zmiany częstotliwości i regularności rytmu zatokowego. Częstość akcji serca może stać się szybsza (ponad 100 uderzeń na minutę → tachykardia) lub wolniejsza (mniej niż 60 uderzeń na minutę → bradykardia).
- Zmienność położenia dominującego centrum markerowego, czyli miejsca, z którego pochodzi pierwotny impuls determinujący skurcz mięśnia sercowego. Ośrodków markerowych jest więcej niż jeden w sercu, ale węzeł zatokowo-przedsionkowy jest głównym, a pozostałe powinny służyć jedynie do propagacji generowanych przez niego impulsów.
- Zaburzenia propagacji (lub przewodzenia) impulsów.
Mechanizmy patofizjologiczne * leżące u podstaw tych trzech zmian umożliwiają rozróżnienie arytmii na dwie duże grupy:
- Zaburzenia rytmu spowodowane głównie modyfikacją automatyzmu Zaburzenia rytmu z:
- Zmiany częstotliwości i regularności rytmu zatokowego.
- Odmiana siedziby dominującego centrum markerowego.
- Zaburzenia rytmu spowodowane głównie modyfikacją przewodzenia (lub propagacji) impulsu.
- Zaburzenia propagacji impulsów.
Automatyczność, wraz z rytmicznością, to dwie wyjątkowe właściwości niektórych komórek mięśniowych tworzących mięsień sercowy (mięsień sercowy).
- Automatyczność: jest to zdolność do spontanicznego i mimowolnego tworzenia impulsów skurczu mięśni, to znaczy bez sygnału pochodzącego z mózgu.
- Rytmiczność: to umiejętność starannego przekazywania impulsów skurczowych.
* patofizjologia to nauka o zmienionych funkcjach tkanki, narządu lub ogólnie organizmu, spowodowanych stanem patologicznym
Klasyfikacja fizjopatologiczna nie jest jedyna. Możemy również rozważyć miejsce powstania zaburzenia i rozróżnić arytmie na:
- Arytmie zatokowe. Zaburzenie dotyczy impulsu pochodzącego z węzła zatokowo-przedsionkowego, na ogół zmiany częstotliwości są stopniowe.
- Ektopowe arytmie. Zaburzenie obejmuje szlak inny niż węzeł zatokowo-przedsionkowy. Zazwyczaj pojawiają się nagle.
Dotknięte obszary dzielą ektopowe arytmie na:- Nadkomorowy. Zaburzenie dotyczy okolicy przedsionkowej.
- Przedsionkowo-komorowy lub węzłowy. Dotknięty obszar dotyczy węzła przedsionkowo-komorowego.
- Komorowy. Zaburzenie zlokalizowane jest w okolicy komór.
Co to jest częstoskurcz napadowy
Tachykardia napadowa to arytmia charakteryzująca się nagłym i nagłym wzrostem częstotliwości i szybkości bicia serca.Termin napadowy wskazuje na nagłe pojawienie się „arytmii, tej ostatniej cechy”, która odróżnia ją od częstoskurczu zatokowego.

Te związane z częstoskurczem napadowym można zdefiniować jako prawdziwe napady częstoskurczu, charakteryzujące się częstością akcji serca od 160 do 200 uderzeń na minutę. Mogą wystąpić w ciągu dnia (stojąc) lub w nocy (podczas snu) i mają różny czas trwania, od kilku sekund do kilku godzin, a nawet dni; jednak zwykle trwają nie dłużej niż 2 lub 3 minuty. Gdy napady przekraczają 24 godziny, bardziej słuszne jest przypisanie ich tzw. przetrwałym tachykardiom ektopowym.
Przyczyny częstoskurczu napadowego. Patofizjologia
W większości przypadków epizody częstoskurczu napadowego dotyczą osób zdrowych bez chorób serca lub innych schorzeń. W rzeczywistości manifestacja tachykardii często zbiega się z wysiłkiem fizycznym lub silnymi emocjami i kończy się wraz z końcem tych okoliczności.Ci, którzy są jej poddani, mogą doznać ataku nawet po wielu dniach.
Napady częstoskurczu napadowego są również częste we wczesnym dzieciństwie i u dzieci zdrowych: przyczyną są cechy anatomiczne serca w tym wieku.Nieczęste, ale nadal możliwe są napady częstoskurczu napadowego u kobiet w ciąży.Inna szczególna sytuacja , który nadal dotyczy kobiet, jest związany z cyklem menstruacyjnym: w rzeczywistości epizody napadowego tachykardii mogą wystąpić podczas menstruacji lub w poprzednim tygodniu. Tak więc najczęstsze przyczyny częstoskurczu napadowego, przy braku innych powiązanych zaburzeń, podsumowano w następujący sposób:
- Ćwiczenie.
- Lęk.
- Emocja.
- Ciąża.
- Okres.
- Serce niemowlęcia lub dziecka.
Zupełnie inaczej jest w przypadku osób z chorobami serca lub innymi patologiami organicznymi, takimi jak nadczynność tarczycy.W podobnych okolicznościach przyczyny wystąpienia tachykardii można przypisać leżącemu u podłoża zaburzeniu patologicznemu. Najczęstsze powiązane patologie to:
- Choroba reumatyczna serca, czyli spowodowana chorobą reumatyczną.
- Choroba niedokrwienna serca.
- Wrodzona wada serca.
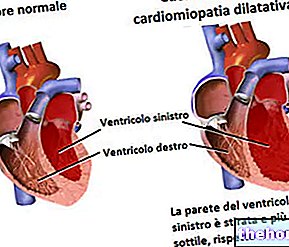
- Kardiomiopatie.
- Choroby naczyniowe mózgu.
- Nadczynność tarczycy.
- Zespół Wolffa-Parkinsona-White'a u dzieci.
Wyjaśnienie patofizjologiczne, w jaki sposób przewodzenie impulsów zmienia się w przypadku wystąpienia częstoskurczu napadowego, jest dość skomplikowane, dlatego ograniczymy się do opisania kilku kluczowych punktów, które wiążą się z prawidłowym impulsem zatokowym pochodzącym z węzła zatokowo-przedsionkowego. Nieprawidłowe połączenie tych dwóch impulsów powoduje zaburzenie w drogach przewodzenia zlokalizowanych między przedsionkami a komorami, w wyniku którego dochodzi do nakładania się kilku impulsów skurczowych, które zwiększają częstość akcji serca.
Objawy
Nasilenie objawów częstoskurczu napadowego zależy rzeczywiście od „powiązania lub nie z zaburzeniami serca i innymi wymienionymi powyżej”. W rzeczywistości osoba, podatna tylko na ataki tachykardii, wykazuje kołatanie serca (lub bicie serca) i rzadko duszność. Z drugiej strony pacjenci cierpiący na choroby serca lub choroby naczyń mózgowych prezentują znacznie bardziej złożoną i poważną symptomatologię.
Głównymi objawami są zatem:
- Kołatanie serca (lub bicie serca). Jest to naturalna konsekwencja zwiększonego tętna.
- Duszność. Trudno oddychać. Występuje częściej u pacjentów z chorobami serca, ponieważ niewydolność serca warunkuje niedostateczny przepływ natlenionej krwi w kierunku tkanek. Innymi słowy, rzut serca jest niewystarczający. Powoduje to, że pacjent zwiększa liczbę oddechów, aby zwiększyć przepływ krwi pompowanej do krążenia. Ten mechanizm kompensacyjny nie daje jednak pożądanych rezultatów i pojawiają się duszności i utrudnione oddychanie, świadczące o powiązaniu układu oddechowego z układem krążenia.
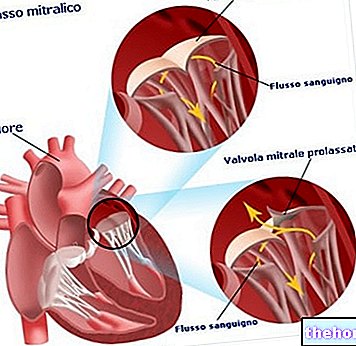
- Ortopnoja. Jest to duszność podczas leżenia (pozycja leżąca). Występuje u osób ze zwężeniem zastawki mitralnej, których najcięższe przypadki mogą przerodzić się w obrzęk płuc.
- Ból w klatce piersiowej spowodowany dusznicą bolesną. Występuje u pacjentów z chorobą niedokrwienną serca, wywołaną np. miażdżycą lub zwężeniem zastawki aortalnej. Istnieje nierównowaga między zapotrzebowaniem (które wzrasta) a podażą (która jest niewystarczająca) tlenu.
- Zawroty głowy, omdlenia i zaburzenia widzenia. Są to trzy objawy związane z chorobami naczyń mózgowych, w wyniku których przepływ natlenionej krwi do mózgu jest mniejszy niż normalnie.
Diagnoza
Dokładna diagnoza wymaga wizyty kardiologicznej. Tradycyjne testy, ważne przy ocenie każdego epizodu arytmii/tachykardii, to:
- Pomiar pulsu.
- Elektrokardiogram (EKG).
- Elektrokardiogram dynamiczny wg Holtera.
Pomiar pulsu. Lekarz może wyciągnąć podstawowe informacje z oceny:
- Puls tętniczy. Informuje o częstotliwości i regularności rytmu serca.
- Tętno żyły szyjnej. Jego ocena odzwierciedla aktywność przedsionków i jest ogólnie przydatna do zrozumienia rodzaju występującego tachykardii.
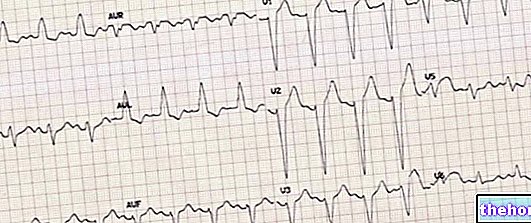
Elektrokardiogram (EKG). Jest to badanie instrumentalne wskazane do oceny przebiegu czynności elektrycznej serca.Na podstawie uzyskanych śladów lekarz może ocenić nasilenie i przyczyny częstoskurczu napadowego.
Dynamiczny elektrokardiogram według Holtera. Jest to normalne EKG, z tą korzystną różnicą, że monitorowanie trwa 24-48 godzin, nie uniemożliwiając pacjentowi wykonywania normalnych czynności życia codziennego. Jest przydatny, gdy epizody tachykardii są sporadyczne i nieprzewidywalne.
Ważną rolę w diagnozie odgrywa również wywiad, czyli zebranie przez lekarza informacji o tym, co pacjent opisuje na temat napadów tachykardii.Wywiad jest konieczny, ponieważ, jak już powiedzieliśmy, częstoskurcz napadowy często występuje z epizodami w odstępie dni/tygodni , nawet u tych, którzy nie mają zaburzeń patologicznych innego rodzaju. Osoby te, o ile nie ma napadu tachykardii, wykazują prawidłowy zapis EKG, co uniemożliwia postawienie prawidłowej diagnozy.
Terapia
Podejście terapeutyczne opiera się na przyczynach, które determinują częstoskurcz napadowy.W rzeczywistości, jeśli jest on spowodowany konkretnymi zaburzeniami serca lub innymi patologiami, możliwe są terapie farmakologiczne, elektryczne i chirurgiczne.Najbardziej odpowiednimi lekami przeciw tachykardii są:
- Antyarytmika. Służą do normalizacji rytmu serca. Na przykład:
- Chinidyna
- prokainamid
- Dizopiramid
- Beta-blokery. Służą do spowolnienia akcji serca. Na przykład:
- Metoprolol
- Tymolol
- Blokery kanału wapniowego. Służą do spowolnienia akcji serca. Na przykład:
- Diltiazem
- Werapamil
Droga podawania jest zarówno doustna, jak i pozajelitowa.
Przez elektroterapię rozumiemy możliwość poddania serca elektrostymulacji za pomocą urządzenia zwanego rozrusznikiem, które przerywa atak tachykardii i normalizuje rytm serca.Wkładane pod skórę, na poziomie klatki piersiowej, urządzenia te mogą być:
- Automatyczny, tzn. potrafiący rozpoznać tachykardię i podać odpowiedni puls.
- Zewnętrznie sterowane, czyli obsługiwane przez samego pacjenta w razie potrzeby.
Rozruszniki serca są również stosowane jako substytut terapii lekowej.
Operacja serca zależy od konkretnej choroby serca związanej z epizodem tachykardii.
Należy zauważyć, że w tych okolicznościach tachykardia jest objawem choroby serca; dlatego chirurgia ma na celu wyleczenie przede wszystkim choroby serca, a w konsekwencji również związanego z nią zaburzenia rytmu serca. W rzeczywistości, gdyby wdrożono samą terapię lekami przeciw tachykardii, nie wystarczyłoby to do rozwiązania problemu.
Jeśli natomiast u osób zdrowych występuje częstoskurcz napadowy, bez problemów z sercem i objawia się sporadycznym epizodem po biegu lub silnymi emocjami, nie są wymagane żadne szczególne środki terapeutyczne. W takich przypadkach w rzeczywistości arytmia kończy się samoistnie, jeśli jednak powinna budzić pewne obawy, warto wiedzieć, że osoby poddane tym atakom mogą również zachowywać się w taki sposób, aby przerwać tachykardię. Za pomocą tzw. manewrów Valsalvy czy Mullera można bowiem zatrzymać częstoskurcz nadkomorowy, w tym napadowy, bez podawania leków. Manewry te opierają się na stymulacji nerwu błędnego, czyli nerwu błędnego, i po raz pierwszy muszą być wykonane przez lekarza, który poinstruuje pacjenta o prawidłowych metodach wykonania.