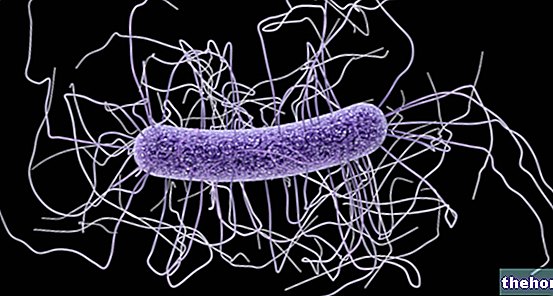
Clostridium Difficile

W człowieku Clostridium difficile występuje u około 3% zdrowych osób dorosłych, jako składnik saprofitycznej flory jelitowej, a u niemowląt w wieku poniżej 1 roku (15-70%) w znaczącym odsetku.
Rzekomobłoniaste zapalenie jelita grubego
W warunkach klinicznych. ten Clostridium difficile jest znana jako główna przyczyna groźnej postaci zapalenia okrężnicy, zdefiniowanego rzekomobłoniastego zapalenia okrężnicy, charakteryzującego się mniej lub bardziej rozległą martwicą, obejmującą głównie odbytnicę i esicy, której towarzyszy często obfita biegunka.

W szczególności niektóre szczepy Clostridium difficile, zdefiniowane enterotoksygeny, ponieważ są zdolne do wytwarzania enterotoksyny A i/lub cytotoksyny B. Toksyny te są internalizowane przez błonę śluzową jelita, powodując śmierć komórkową enterocytu.
Spektrum zmian histologicznych waha się od postaci typu I, charakteryzującej się sporadyczną martwicą nabłonka związaną z naciekiem zapalnym w świetle okrężnicy, do postaci typu III, charakteryzującej się rozlaną martwicą nabłonka i owrzodzeniami pokrytymi szarawymi błonami rzekomymi rzekomobłoniaste zapalenie jelita grubego), składające się z mucyny, neutrofili, fibryny i resztek komórek.
Śmiertelność ciężkich Clostridium difficile ważne jest do tego stopnia, że konieczne jest podjęcie działań profilaktycznych w celu powstrzymania rozprzestrzeniania się choroby w środowiskach szpitalnych.
Objawy
Zgodnie z przewidywaniami, nasilenie infekcji jelitowej przez Clostridium difficile jest zmienna: objawy mogą w rzeczywistości wahać się od łagodnej do obfitej biegunki (do 10 litrów wydzieliny surowiczej dziennie), z toksycznym rozszerzeniem okrężnicy, perforacją jelit, hipokaliemią, krwotokiem jelitowym i sepsą. Biegunce może towarzyszyć gorączka, nudności, anoreksja, ogólne złe samopoczucie, ból, wzdęcie brzucha i odwodnienie. Biegunka może być związana ze śluzem, krwią i gorączką. Noworodki są często bezobjawowymi nosicielami: jeśli kolonizacji z jednej strony sprzyja niedojrzałość flory bakteryjnej jelit, z drugiej strony brak patologicznej ewolucji wynika z niezdolności toksyny do wiązania się z receptorami enterocytów, co są jeszcze niedojrzałe.
Czynniki ryzyka
Oprócz wspomnianej wcześniej zjadliwości bakterii, aktywność immunologiczna osobnika determinuje również ciężkość infekcji: Clostridium difficile są one częstsze u osób z obniżoną odpornością i osłabionych, także i przede wszystkim z powodu przedłużonej antybiotykoterapii. Leki te w rzeczywistości zmieniają normalną florę bakteryjną okrężnicy, sprzyjając kolonizacji jelit przez Clostridium difficile, co nie jest zaskakujące odpowiedzialne za 15-30% przypadków biegunki związanej z antybiotykami.
Prawie wszystkie antybiotyki mogą sprzyjać rozprzestrzenianiu się infekcji, ale przede wszystkim kwestionowane są linkomycyna i klindamycyna, a rzadziej penicyliny, cefalosporyny, tetracykliny, makrolidy, chloramfenikol i sulfonamidy. wzrasta w przypadku skojarzonej i/lub przedłużonej antybiotykoterapii oraz ogólnie, gdy wiąże się ona ze stosowaniem leków o szerokim spektrum działania.
Znowu da Clostridium difficile jest to typowo pochodzenia szpitalnego: jako takie głównym celem są hospitalizowani pacjenci, zwłaszcza osoby starsze. Nawet leki stosowane w chemioterapii i inhibitory pompy protonowej do „eradykacji”Helicobacter pylori wydają się promować infekcję Clostridium difficile; to samo dotyczy wszystkich innych stanów związanych ze zmniejszeniem kwasowości żołądka, jak to ma miejsce u pacjentów poddawanych określonym formom chirurgii przewodu pokarmowego.
Infekcja
Przenoszenie choroby zwykle następuje drogą fekalno-oralną, a więc przez ręce przyniesione do ust po kontakcie ze skażonymi powierzchniami środowiskowymi lub z osobą zakażoną. Im cięższa biegunka, tym bardziej zanieczyszczone środowisko, w którym przebywa pacjent.
Dzięki higienicznej formie, ubijak może przetrwać tygodnie, a nawet miesiące na obojętnych powierzchniach. Zanieczyszczone instrumenty medyczne mogą być również nośnikiem transmisji (endoskopy, termometry doodbytnicze, wanny…).
Rokowanie i leczenie
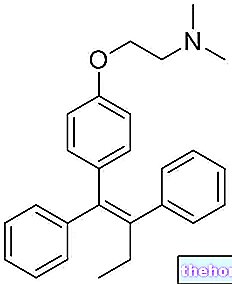
Rozdzielczość Clostridium difficile prowadzi do prawie kompletnego restitutio ad integrum błony śluzowej. Mimo całkowitego wyzdrowienia u dużego odsetka pacjentów prawidłowo leczonych nawroty pojawiają się zwykle w ciągu czterech tygodni od zakończenia antybiotykoterapii, natomiast konieczne może być skorzystanie z innych form antybiotykoterapii, np. z antybiotykoterapią. metronidazol, wankomycyna lub fidaksomycyna (wprowadzony niedawno lek o wąskim spektrum działania, specyficzny w leczeniu dorosłych z infekcjami jelitowymi Clostridium difficile, bez znaczącej zmiany fizjologicznej flory jelitowej).
Bardzo ważne jest również wyrównanie strat soli i wody; ponadto zaproponowano również zastosowanie cholestyraminy, leku prawdopodobnie zdolnego do wiązania toksyny wytwarzanej przez Clostridium difficile sprzyjając jej wydalaniu z kałem.