Wskazania ogólne
Możliwości leczenia białaczki zależą od rodzaju choroby, jej stadium, ogólnego stanu zdrowia pacjenta i wieku w momencie diagnozy.

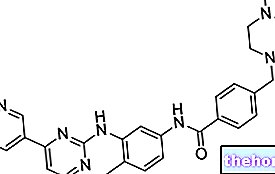
Przewlekła białaczka szpikowa była pierwszym nowotworem, do którego wprowadzono specyficzny lek (mesylan imatinibu), działający przeciwko komórkom białaczki z chromosomem Philadelphia. Ten skuteczny inhibitor kinazy tyrozynowej był prekursorem nowej strategii leczenia, nawet jeśli przez lata rozumiano, w jaki sposób klony guza mogą rozwinąć formę oporności na jego działanie farmakologiczne po mutacji genetycznej. Obecnie trwają badania nad alternatywnymi inhibitorami kinazy tyrozynowej, które mogą interweniować w przypadkach utraty skuteczności mesylanu Imatinibu.Terapie biologiczne (np. interferon) wykorzystują naturalny składnik odpornościowy organizmu do rozpoznawania i niszczenia zmienionych lub niepożądanych komórek. Wreszcie radioterapia pozwala na użycie promieni wysokoenergetycznych w celu uszkodzenia komórek białaczkowych i zatrzymania ich wzrostu.
Przeszczep komórek macierzystych i szpiku kostnego
W przypadkach nawrotów choroby lub gdy standardowe leczenie nie daje dobrych rokowań, można rozważyć bardziej agresywne alternatywy terapeutyczne, takie jak autologiczny lub allogeniczny przeszczep komórek macierzystych.
Przesłanka: źródłem komórek macierzystych są szpik kostny, krew obwodowa i pępowina. Możemy rozróżnić przeszczep:
- Autologiczny: pacjent sam sobie oddaje komórki macierzyste.
- szpik kostny pacjenta;
- krew obwodowa (mobilizacja).
- Allogeniczne: komórki macierzyste pochodzą od dawcy.
- szpik kostny dawcy;
- krew obwodowa (mobilizacja):
- pępowina (krew pępowinowa).
Przeszczep komórek macierzystych to zabieg, który ma na celu zastąpienie zmienionego szpiku kostnego bogactwem zdrowych komórek, uzyskanych od dawcy lub od samego pacjenta, zdolnych do odbudowy układu krwiotwórczego i odpornościowego biorcy.
Przed przeszczepem komórek macierzystych pacjentowi podaje się duże dawki chemioterapii lub radioterapii w celu zmniejszenia pozostałości guza i zniszczenia chorego szpiku kostnego (terapia mieloablacyjna). Następnie narząd krwiotwórczy w stanie aplazji rdzenia kręgowego musi zostać zrekonstruowany poprzez:
- Przeszczep komórek macierzystych: komórki są pobierane z krwi obwodowej pacjenta (poprzez mobilizację za pomocą wysokodawkowej terapii cytostatycznej) lub pobierane od zgodnego dawcy, a następnie ponownie podawane pacjentowi z białaczką poprzez transfuzję krwi. Zawiesina komórek macierzystych pomoże odbudować szpik kostny.
- Przeszczep szpiku kostnego: komórki są pobierane bezpośrednio z narządu krwiotwórczego za pomocą aspiracji cienkoigłowej.
Można wyróżnić dwie różne formy przeszczepu:
- Przeszczep autologiczny: pacjentowi, przed chemioterapią wysokodawkową, pobierane są komórki macierzyste lub próbka szpiku kostnego, które są kriokonserwowane.
- Przeszczep allogeniczny: Osobnik otrzymuje komórki macierzyste lub szpik kostny od odpowiedniego częściowo lub całkowicie zgodnego histokompatybilnego dawcy (przykład: rodzeństwo identyczne pod względem HLA, haploidenny członek rodziny lub dawca niebędący identycznym pod względem HLA).
W przypadku przeszczepu allogenicznego przeszczepione komórki macierzyste, limfocyty T i NK dawcy mogą reagować na wszelkie pozostałości klonów białaczkowych (działanie przeciwnowotworowe o podłożu immunologicznym, zwane „przeszczepem przeciw białaczce”), a także umożliwiać rekonstrukcję immunologiczną. Również z tego powodu przeszczep allogeniczny, w przeciwieństwie do przeszczepu autologicznego, wydaje się potencjalnie leczniczy, zwłaszcza jeśli leczenie ma miejsce przed zarejestrowaniem chemooporności u pacjentów.
Przeszczep szpiku kostnego
Uzasadnienie przeszczepienia szpiku kostnego: w początkowej fazie przygotowawczej, zwanej „schematem kondycjonującym”, cytostatyczną terapię przeciwnowotworową stosuje się w dawce ponadmaksymalnej. Zabieg ten ma na celu zmniejszenie pozostałości nowotworowych i wywołanie długotrwałej lub nieodwracalnej aplazji (niewydolność szpiku kostnego). W kolejnej fazie wstrzyknięcie komórek macierzystych (transfuzja) pozwoli na przywrócenie funkcji szpiku kostnego.
Kondycjonowanie (faza przygotowawcza do przeszczepu) ma dwojaki cel:
- zmniejszyć w jak największym stopniu resztkowe komórki patologiczne (wyeliminować patologię)
- w allogenicznym przeszczepie szpiku kostnego „przygotować” wszczepienie komórek macierzystych dawcy do jamy szpikowej biorcy i wywołać głęboką immunosupresję, aby uniknąć odrzucenia.
24-48 godzin po zakończeniu kondycjonowania przechodzimy do właściwej fazy przeszczepu. Zdrowe komórki, uprzednio zebrane i zamrożone, podaje się dożylnie (lub „ponownie”, jeśli jest to przeszczep autologiczny). Dzięki mechanizmom rozpoznawania, w których pośredniczą określone cząsteczki, komórki objęte infuzją są w stanie samodzielnie znaleźć drogę do szpiku kostnego. Podczas kolejnej fazy „wszczepienia krwiotwórczego” komórki macierzyste są w stanie osiedlić się w mikrośrodowisku rdzeniastym i rozpocząć regenerację hematopoezy, ze wzrostem liczby leukocytów, płytek krwi i hemoglobiny po 15-30 dniach.
Mobilizacja hematopoetycznych komórek macierzystych
Krążące we krwi obwodowej progenitory krwiotwórcze można pobrać za pomocą leukaferezy (zabiegu umożliwiającego pobranie krwiotwórczych komórek macierzystych z krwi obwodowej), a następnie poddać kriokonserwacji, a następnie przeszczepić w celu odtworzenia układu krwiotwórczego pacjentów nowotworowych poddanych wcześniejszej fazie kondycjonowania (przed transplantacji, pacjenci są leczeni potencjalnie leczniczymi (ale mieloablacyjnymi) dawkami chemioterapii lub radioterapii).
Przewaga zabiegu nad przeszczepem szpiku kostnego:
- unikać znieczulenia ogólnego;
- pobiera komórki macierzyste nawet w przypadku wcześniejszej radioterapii miednicy;
- szybsze wszczepienie po infuzji;
- zmniejszenie toksyczności zakaźnej i krwotocznej związanej z cytopenią po kondycjonowaniu.
„Cel przeszczepu krwiotwórczych komórek macierzystych” jest zatem równoznaczny z gojeniem. Osiągnięcie tego warunku zależy z kolei od osiągnięcia następujących celów głównych:
- Całkowity zanik przedziału totipotencjalnych komórek macierzystych: uzyskuje się przez poddanie pacjenta eradykacyjnej terapii cytostatycznej (chemioterapia lub radioterapia) w fazie poprzedzającej przeszczep (faza kondycjonowania).
- Dla hematopoetycznego wszczepienia reinfundowanych komórek macierzystych konieczne jest przezwyciężenie reakcji na przeszczep, w której pośredniczy komórki immunokompetentne:
- z cierpliwy, odpowiedzialny za odrzucenie (poważne powikłanie, w którym organizm odrzuca przeszczepione komórki);
- z dawca, odpowiedzialny za chorobę przeszczep przeciwko gospodarzowi (GVHD), w której komórki poddane reinfuzji odrzucają organizm, do którego zostały przeszczepione.
Przeszczep komórek macierzystych lub szpiku kostnego jest „opcją terapeutyczną, która jest szczególnie rozważana dla młodych pacjentów, ponieważ wymaga dobrych warunków ogólnych i wiąże się z intensywnym zabiegiem i przedłużonym pobytem w szpitalu. Dziś jednak, jeśli pozwalają na to warunki, przeszczep komórek macierzystych może być również wykonywane u osób starszych, dostosowując procedurę do konkretnego przypadku klinicznego białaczki (na przykład stosując niższe dawki chemioterapii w celu uzyskania mieloablacji).
Inne artykuły na temat „Białaczka – przeszczep komórek macierzystych i przeszczep szpiku kostnego”
- Białaczka: lekarstwo i leczenie
- Białaczka
- Białaczka - przyczyny, objawy, epidemiologia
- Białaczka: Diagnoza
- Terapie różnych typów białaczki
- Skutki uboczne leczenia białaczki