W tym filmie opowiemy o jednym z najbardziej subtelnych wrogów zdrowia kobiet, którego wiele kobiet nauczyło się znać i walczyć, aby bronić się przed infekcją i zapobiegać powikłaniom.Mówię o wirusie brodawczaka ludzkiego (zwanym również HPV), którego na lekcji bliżej dowiemy się wraz z konsekwencjami infekcji narządów płciowych, za którą jest odpowiedzialny.Przede wszystkim ważne jest wyjaśnienie, że nie ma jednego typu wirusa brodawczaka.HPV charakteryzuje się bowiem szerokim zmienność genetyczna, dlatego znamy ponad 100 serotypów, które mogą zarażać człowieka.Niektóre wirusy HPV są odpowiedzialne za łagodne zmiany skórne i błon śluzowych, takie jak brodawki, brodawki lub brodawczaki.Z drugiej strony inne szczepy wirusowe mają potencjał onkogenny, to znaczy, że są w stanie wytworzyć zmiany, które mogą przekształcić się w nowotwór.W szczególności wirus brodawczaka jest głównym czynnikiem ryzyka raka szyjki macicy, który jest diagnozowany co roku u około 3500 włoskich kobiet. Na szczęście tylko niewielka część kobiet, które zetknęły się z wirusem brodawczaka, będzie miała tego typu problemy. Dzieje się tak z dwóch powodów. Przede wszystkim w większości przypadków (około 70-90%) infekcja HPV jest eliminowana przez układ odpornościowy bez powodowania uszkodzeń. Ponadto, po drugie, w rzadkich przypadkach, w których wirus przeżywa atak immunologiczny, rak szyjki macicy rozwija się bardzo wolno i jest poprzedzony zmianami przedrakowymi, zwanymi dysplazjami.Wcześnie wykryte, dzięki prostym badaniom, takim jak wymazy cytologiczne i kolposkopia, zmiany te mogą być skutecznie leczone, zanim przekształcą się w nowotwór, usuwając tylko zaatakowaną część błony śluzowej, bez narażania płodności kobiety.
Szacuje się, że ponad 75% aktywnych seksualnie kobiet zaraża się „zakażeniem narządów płciowych HPV w ciągu swojego życia, zwłaszcza na początku stosunku płciowego”. Jednak, jak widzieliśmy, tylko w niewielu przypadkach infekcja ta jest uporczywa i może prowadzić do rozwoju guza. Zakażenie wirusem brodawczaka narządów płciowych przenoszone jest głównie poprzez stosunki płciowe waginalne, analne i oralne.Wśród metod zarażenia należy również uwzględnić manualne kontakty intymne oraz wymianę zabawek erotycznych skażonych przez osoby zakażone.Stosowanie prezerwatyw, w tym przypadku jest zatem tylko częściowo skuteczny w zapobieganiu infekcji, ponieważ może dojść do kontaktu z wirusem między częściami nieobjętymi prezerwatywą.Zakażenie może wystąpić, zwłaszcza jeśli są aktywne komórki wirusowe i jeśli występują rany szarpane, skaleczenia lub otarcia w obrębie prezerwatywy. skóry lub błon śluzowych.Przenoszenie wirusa HPV może również następować pośrednio.Szczególnie zagrożone są miejsca, w których przebywa wiele osób, takie jak ogólnodostępne łazienki, przebieralnie czy baseny, gdzie możliwy jest kontakt z powierzchniami używanymi wcześniej przez nosicieli zakażenia. Widzieliśmy zatem, że w większości przypadków infekcja HPV jest przejściowa i ustępuje samoistnie, nie pozostawiając żadnych konsekwencji.W rzeczywistości mechanizmy obronne organizmu są w stanie zareagować na wirusa, eliminując go, zanim zdąży spowodować poważne szkody. tak się nie stanie, układ odpornościowy nie jest w stanie zwalczyć wirusa, który w ten sposób, choć bardzo powoli, jest w stanie stopniowo powodować dość poważne problemy.W szczególności, jeśli infekcja utrzymuje się i staje się przewlekła, po około 5 latach pojawiają się zmiany przedrakowe może powstać w błonie śluzowej wyściełającej szyjkę macicy, znanej również jako szyjka macicy. Z kolei wraz z upływem czasu (około 7-15 lat) zmiany te mogą przekształcić się w guz. Należy jednak zauważyć, że tę złośliwą ewolucję obserwuje się przede wszystkim u kobiet zakażonych szczepami HPV o wysokim ryzyku onkogennym. W szczególności wśród ponad 100 znanych najbardziej niebezpieczne pod tym względem są genotypy 16 i 18. Na przykład te związane z brodawkami skórnymi i narządów płciowych mają bardzo niski potencjał onkogenny.
Oprócz raka szyjki macicy wirusy brodawczaka ludzkiego mogą również powodować inne objawy kliniczne na poziomie narządów płciowych.Wspomnieliśmy już, w jaki sposób niektóre szczepy wirusowe są zaangażowane w powstawanie brodawek narządów płciowych, zwanych również ostrymi brodawkami lub pręgami. koguta. Mówiąc dokładniej, to genotypy 6 i 11 są odpowiedzialne za 90% brodawek narządów płciowych. Mówimy zatem o genotypach innych niż te, które powodują zmiany nowotworowe. Ogólnie rzecz biorąc, wirusy te rozmnażają się, wykorzystując komórki skóry i błon śluzowych, promując nadmierny wzrost, zwany hiperplazją, który powoduje typowe i nieestetyczne narośla. Brodawki narządów płciowych mogą znajdować się na zewnętrznych narządach płciowych, w pochwie, w okolicy odbytu i na kroczu. Brodawki narządów płciowych są również przenoszone podczas stosunku płciowego z zakażonym partnerem. Wyglądają jak małe, wypukłe lub płaskie guzki lub guzki. skupiska.W większości przypadków nie powodują bólu, ale mogą powodować dyskomfort, swędzenie lub dyskomfort.Te zmiany mają bardzo mały potencjał onkogenny.Jednak są bardzo zakaźne, dlatego należy je leczyć.Pamiętaj, że nadal mogą występować brodawki w miejscach poza narządami płciowymi, np. w jamie ustnej oraz na dłoniach, stopach czy twarzy.Pamiętam też, jak w przeciwieństwie do raka szyjki macicy, brodawki narządów płciowych dotykają również mężczyzn.
Po tej koniecznej dygresji na temat ostrych kłykcin kończymy powrót do rozmowy o najniebezpieczniejszych szczepach HPV, ponieważ są one potencjalnie onkogenne. Wirusy te powodują subtelną infekcję, ponieważ w przeciwieństwie do brodawek nie objawiają się wyraźnie. W rzeczywistości charakteryzuje się bezobjawowymi zmianami dotyczącymi błon śluzowych narządów płciowych, zwykle szyjki macicy. Brak objawów, między innymi, sprzyja ich rozprzestrzenianiu się, ponieważ większość dotkniętych chorobą osób nie zdaje sobie sprawy z toczącego się procesu zakaźnego.Istnieją jednak pewne oznaki, które mogą sugerować „infekcję macicy i mogą sprawić, że staniesz się czujny. Typowe objawy to nietypowe krwawienie, zwłaszcza po stosunku, oraz ból w dolnej części pleców podczas oddawania moczu lub stosunku płciowego. W przypadku tych objawów wskazane jest skonsultowanie się z lekarzem lub ginekologiem.
Podczas badania ginekologicznego lekarz szuka wszelkich zmian związanych z zakażeniem wirusem brodawczaka. Szczególne znaczenie ma test Pap, który omówimy bardziej szczegółowo w następnym filmie. W rzeczywistości badanie to, jeśli jest przeprowadzane regularnie, pozwala wykluczyć obecność komórek nowotworowych, dzięki czemu może wcześnie zidentyfikować „niebezpieczne” uszkodzenie narządów płciowych, nawet zanim przekształci się w raka. Z tego powodu rozmaz Pap jest częścią programu badań przesiewowych w kierunku raka szyjki macicy. Jeśli na podstawie wyników testu cytologicznego istnieją oznaki zmian wartych dalszych badań, ginekolog może zbadać szyjkę macicy za pomocą kolposkopii. Badanie kolposkopowe pozwala na powiększenie widoku tkanek i pogłębia analizę podejrzanych zmian. Podczas kolposkopii można wykonać biopsję celowaną, czyli pobranie niewielkiej ilości tkanki z powierzchni szyi i kanału szyjki macicy. Próbki te zostaną następnie poddane analizom cytologicznym i testom w poszukiwaniu wirusowego DNA.
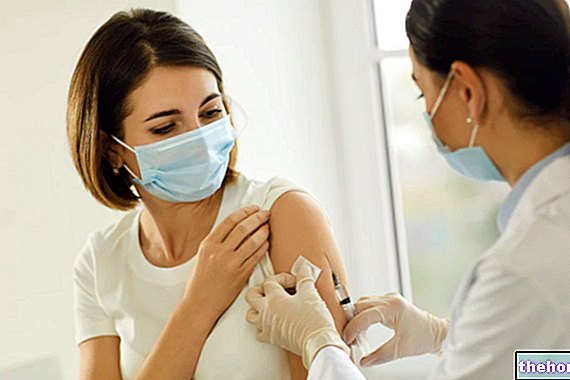
Obecnie nie ma lekarstwa na zakażenie HPV. Jednak możliwe jest skuteczne leczenie zmian przednowotworowych wywołanych przez wirusa. Pamiętaj, że zmiany HPV często ulegają samoistnej regresji, dlatego wiele przypadków łagodnej dysplazji nie jest leczonych, a jedynie monitorowanych w czasie. W razie potrzeby zmiany przedrakowe szyjki macicy usuwa się za pomocą niewielkich zachowawczych zabiegów chirurgicznych lub laseroterapii. W przypadkach, gdy guz już się rozwinął, opcje terapeutyczne obejmują częściowe lub całkowite usunięcie macicy, chemioterapię i radioterapię, w przypadku brodawek narządów płciowych zastosowanie roztworów chemicznych lub leczenie laserem. Jak zobaczymy w następnym filmie, od kilku lat dostępna jest szczepionka, która chroni szyjkę macicy przed najniebezpieczniejszymi szczepami HPV, szczególnie przydatna, jeśli jest przeprowadzana przed rozpoczęciem życia seksualnego.




---video.jpg)