Składniki aktywne: Heparyna (Sól sodowa enoksaparyny)
Clexane 2000 j.m. aXa / 0,2 ml roztwór do wstrzykiwań
Clexane 4000 j.m. aXa / 0,4 ml roztwór do wstrzykiwań
Dlaczego stosuje się Clexane? Po co to jest?
KATEGORIA FARMAKOTERAPEUTYCZNA
Clexane (enoksaparyna) to „heparyna o niskiej masie cząsteczkowej o” wysokim działaniu przeciwzakrzepowym.
WSKAZANIA TERAPEUTYCZNE
- Profilaktyka zakrzepicy żył głębokich (ZŻG) w chirurgii ogólnej, w chirurgii ortopedycznej oraz u obłożnie chorych nieoperacyjnych pacjentów z ryzykiem ZŻG.
- Leczenie zakrzepicy żył głębokich z lub bez zatorowości płucnej.
- Leczenie niestabilnej dławicy piersiowej i zawału mięśnia sercowego innego niż Q w połączeniu z kwasem acetylosalicylowym.
- Zapobieganie koagulacji podczas hemodializy.
Przeciwwskazania Kiedy nie należy stosować leku Clexane
- Nadwrażliwość na substancję czynną, heparynę lub jej pochodne, w tym inne heparyny drobnocząsteczkowe lub na którąkolwiek substancję pomocniczą wymienioną w punkcie „Skład”.
- Małopłytkowość po podaniu enoksaparyny w wywiadzie (patrz także punkt „Specjalne ostrzeżenia”).
- Objawy krwotoczne lub tendencje związane z zaburzeniami hemostazy, z wyjątkiem koagulopatii konsumpcyjnych niezwiązanych z heparyną.
- Zmiany organiczne zagrożone krwawieniem.
- Ostre infekcyjne zapalenie wsierdzia (z wyjątkiem tych związanych z protezami mechanicznymi).
- Krwotoczne incydenty naczyniowo-mózgowe.
- Znieczulenie lokoregionalne do planowych zabiegów chirurgicznych jest przeciwwskazane u pacjentów otrzymujących heparynę z powodów innych niż profilaktyka.
- Względne przeciwwskazania: związek z tyklopidyną, salicylanami lub NLPZ, ze środkami przeciwpłytkowymi (dipirydamol, sulfinpirazon itp.).
Środki ostrożności dotyczące stosowania Informacje ważne przed przyjęciem leku Clexane
- Nie podawać domięśniowo
- Krwotoki. Podobnie jak w przypadku innych leków przeciwzakrzepowych, krwawienie może wystąpić w dowolnym miejscu (patrz punkt „Działania niepożądane”). W przypadku wystąpienia krwawienia należy znaleźć przyczynę krwawienia i wdrożyć odpowiednie leczenie.
- Podobnie jak w przypadku innych leków przeciwzakrzepowych, enoksaparynę sodową należy stosować ostrożnie w stanach potencjalnie zwiększonego krwawienia, takich jak: - zaburzenia hemostatyczne; - choroba wrzodowa w wywiadzie; - niedawno przebyty udar niedokrwienny; - niekontrolowane ciężkie nadciśnienie tętnicze; - retinopatia cukrzycowa; operacje neurologiczne lub okulistyczne, - jednoczesne stosowanie leków wpływających na hemostazę (patrz punkt „Interakcje”).
Mechaniczne protezy zastawek serca
Stosowanie leku Clexane w profilaktyce przeciwzakrzepowej u pacjentów z mechanicznymi protezami zastawek serca nie zostało odpowiednio zbadane.Stwierdzono pojedyncze doniesienia o zakrzepicy zastawek u pacjentów z mechanicznymi protezami zastawek serca podczas leczenia enoksaparyną w profilaktyce przeciwzakrzepowej. Czynniki zakłócające, w tym choroba podstawowa, jak również niewystarczające dane kliniczne ograniczają ocenę tych przypadków.Niektóre z tych przypadków dotyczyły kobiet w ciąży, u których zakrzepica doprowadziła do śmierci matki i płodu.Kobiety w ciąży z mechaniczną protezą zastawki serca mogą mieć zwiększone ryzyko wystąpienia incydentów zakrzepowo-zatorowych (patrz punkt „Ostrzeżenia: Kobiety w ciąży z mechanicznymi protezami zastawek serca”).
Krwotok u pacjentów w podeszłym wieku
Przy dawkach stosowanych w profilaktyce żylnej choroby zakrzepowo-zatorowej u pacjentów w podeszłym wieku nie zaobserwowano zwiększonej skłonności do krwawień. Pacjenci w podeszłym wieku (zwłaszcza w wieku 80 lat lub starsi) mogą mieć zwiększone ryzyko powikłań krwotocznych przy dawkach terapeutycznych. Zaleca się ścisłe monitorowanie kliniczne.
Niewydolność nerek
U pacjentów z niewydolnością nerek istnieje ryzyko zwiększonego stężenia enoksaparyny sodowej, co może prowadzić do zwiększonego ryzyka krwawienia. Ponieważ poziomy enoksaparyny sodowej są znacznie podwyższone u pacjentów z ciężką niewydolnością nerek (klirens kreatyniny <30 ml/min), konieczne jest dostosowanie dawki zarówno w profilaktyce, jak i leczeniu żylnej choroby zakrzepowo-zatorowej. Chociaż dostosowanie dawki nie jest zalecane u pacjentów z umiarkowanymi (klirens kreatyniny 30-50 ml/min) i łagodnymi (klirens kreatyniny 50-80 ml/min) zaburzeniami czynności nerek, zaleca się ścisłą obserwację kliniczną. Hemodializa: dawki będą musiały zostać dostosowane, jeśli aktywność anty-Xa jest mniejsza niż 0,4 j.m./ml lub wyższa niż 1,2 j.m./ml.
Pacjenci z niską masą ciała
U kobiet z niską masą ciała (<45 kg) iu mężczyzn z niską masą ciała (<57 kg) obserwowano zwiększenie stężenia enoksaparyny sodowej po dawkach stosowanych w profilaktyce żylnej choroby zakrzepowo-zatorowej (nie dostosowanych do masy ciała). ); może to prowadzić do zwiększonego ryzyka krwawienia. Jednak u tych pacjentów zaleca się uważną obserwację kliniczną.
Pacjenci otyli
Pacjenci otyli są bardziej narażeni na chorobę zakrzepowo-zatorową. Bezpieczeństwo i skuteczność profilaktycznych dawek u pacjentów otyłych (BMI > 30 kg/m2) nie zostały w pełni ustalone i nie ma zgody co do dostosowania dawki. Pacjenci ci powinni być uważnie obserwowani pod kątem objawów przedmiotowych i podmiotowych choroby zakrzepowo-zatorowej
Interakcje Jakie leki lub pokarmy mogą modyfikować działanie leku Clexane
Poinformuj lekarza lub farmaceutę, jeśli ostatnio przyjmowałeś jakiekolwiek inne leki, nawet te bez recepty.
Niezalecane skojarzenia:
- Kwas acetylosalicylowy i inne salicylany (podawaną drogą ogólną): Zwiększone ryzyko krwotoku (zahamowanie czynności płytek krwi i agresja błony śluzowej żołądka i dwunastnicy przez salicylany). Użyj innych substancji o działaniu przeciwbólowym lub przeciwgorączkowym.
- NLPZ (na ogół) Zwiększone ryzyko krwawienia (zahamowanie czynności płytek krwi i agresja błony śluzowej żołądka i dwunastnicy przez niesteroidowe leki przeciwzapalne). Jeśli nie można uniknąć związku, należy rozpocząć staranny nadzór kliniczny i biologiczny.
- Tiklopidyna Zwiększone ryzyko krwawienia (hamowanie czynności płytek krwi przez tyklopidynę). Nie zaleca się łączenia z wysokimi dawkami heparyny.Skojarzenie z małymi dawkami heparyny (heparynoterapia zapobiegawcza) wymaga starannego nadzoru klinicznego i biologicznego.
- Inne leki przeciwpłytkowe (klopidogrel, dipirydamol, sulfinpirazon itp.) Zwiększone ryzyko krwawienia (zahamowanie czynności płytek).
Stowarzyszenia wymagające środków ostrożności:
- Doustne antykoagulanty Wzmocnienie działania antykoagulacyjnego Heparyna zaburza tempo protrombiny. Zastępując heparynę doustnymi antykoagulantami: a. Wzmocnij nadzór kliniczny b. Aby sprawdzić działanie doustnych antykoagulantów, pobierz próbkę przed podaniem heparyny, jeśli jest to nieciągłe lub, najlepiej, użyj odczynnika niewrażliwego na heparynę.
- Glikokortykosteroidy (droga ogólna) Pogorszenie ryzyka krwotoku typowe dla leczenia glikokortykosteroidami (błona śluzowa żołądka, kruchość naczyń) w dużych dawkach lub podczas długotrwałego leczenia przez ponad dziesięć dni. Powiązanie musi być uzasadnione; wzmocnić nadzór kliniczny.
- Dekstran (droga pozajelitowa) Zwiększone ryzyko krwawienia (zahamowanie czynności płytek krwi). Dostosować dawkowanie heparyny tak, aby podczas skojarzenia i po zawieszeniu dekstranu nie przekroczyć hipokoagulacji większej niż 1,5-krotność wartości referencyjnej.
Ostrzeżenia Ważne jest, aby wiedzieć, że:
Heparyny drobnocząsteczkowe różnią się sposobem wytwarzania, masą cząsteczkową oraz specyficzną aktywnością anty-Xa, jednostką i dawką, dlatego nie jest konieczne przechodzenie z jednej substancji czynnej na inną.
Powoduje to różnice w farmakokinetyce i powiązanych aktywnościach biologicznych (np. aktywności antytrombiny i interakcji płytek krwi). Dlatego wymagana jest szczególna uwaga i przestrzeganie instrukcji stosowania każdego indywidualnego produktu leczniczego.
Znieczulenie podpajęczynówkowe / zewnątrzoponowe
U pacjentów poddawanych znieczuleniu podpajęczynówkowemu lub nadtwardówkowemu, znieczuleniu zewnątrzoponowemu lub nakłuciu lędźwiowemu, profilaktyka przy użyciu małych dawek heparyny drobnocząsteczkowej może rzadko wiązać się z krwiakami rdzeniowymi lub nadtwardówkowymi, które mogą prowadzić do przedłużonego lub trwałego porażenia. Ryzyko zwiększa się w przypadku stosowania założonych na stałe cewników okołotwardówkowych do ciągłego wlewu, jednoczesnego przyjmowania leków wpływających na hemostazę, takich jak niesteroidowe leki przeciwzapalne (NLPZ), inhibitory agregacji płytek krwi lub leki przeciwzakrzepowe, pochodzące z urazów lub wielokrotnych nakłuć rdzenia kręgowego , z powodu obecności ukrytego zaburzenia hemostazy i od podeszłego wieku, lub u pacjentów po operacji kręgosłupa lub deformacji kręgosłupa w wywiadzie. Obecność jednego lub więcej z tych czynników ryzyka należy dokładnie ocenić przed przystąpieniem do tego rodzaju znieczulenia / analgezji podczas profilaktyki heparynami drobnocząsteczkowymi.
Z reguły wprowadzenie cewnika podpajęczynówkowego należy przeprowadzić co najmniej 8-12 godzin po ostatnim podaniu heparyny drobnocząsteczkowej w dawkach profilaktycznych. Kolejnych dawek nie należy podawać przed upływem co najmniej 2-4 godzin od wprowadzenia lub usunięcia cewnika, ani też opóźniać lub nie podawać w przypadku krwotoku aspiracyjnego podczas wstępnego umieszczania igły w rdzeniu kręgowym lub zewnątrzoponowym. Usunięcie „na stałe” cewnika zewnątrzoponowego powinno odbywać się jak najdalej od ostatniej profilaktycznej dawki heparyny (około 8-12 godzin) wykonanej w znieczuleniu.
W przypadku podjęcia decyzji o podaniu heparyny drobnocząsteczkowej przed lub po znieczuleniu zewnątrzoponowym lub podpajęczynówkowym należy zachować szczególną ostrożność i często monitorować w celu zidentyfikowania oznak i objawów zmian neurologicznych, takich jak: ból lędźwiowy, zaburzenia czuciowe i ruchowe (drętwienie i osłabienie). kończyn dolnych), zmiany w czynności pęcherza moczowego lub jelit. Personel pielęgniarski powinien zostać poinstruowany, aby rozpoznał te oznaki i objawy. Pacjentów należy poinstruować, aby niezwłocznie powiadomili personel medyczny lub pielęgniarski w przypadku wystąpienia któregokolwiek z powyższych objawów. lub krwiaka rdzenia kręgowego, należy postawić natychmiastową diagnozę i rozpocząć leczenie, które obejmuje dekompresję rdzenia kręgowego.
Małopłytkowość indukowana heparyną
Małopłytkowość jest dobrze znanym powikłaniem leczenia heparyną i może wystąpić 4 do 10 dni po rozpoczęciu leczenia, ale nawet wcześniej w przypadku wcześniejszej trombocytopenii wywołanej przez heparynę Łagodna trombocytopenia może wystąpić wcześnie u 10 do 20% pacjentów (liczba płytek krwi większa niż 100 000/mm3), które mogą pozostać stabilne lub ulec regresji, nawet jeśli podawanie heparyny jest kontynuowane.
W niektórych przypadkach można określić cięższą postać (trombocytopenię heparyny typu II), o podłożu immunologicznym, charakteryzującą się tworzeniem przeciwciał przeciwko kompleksowi heparyna-czynnik płytkowy 4. U tych pacjentów może rozwinąć się nowy zakrzep związany z małopłytkowością, wynikające z „nieodwracalnej agregacji płytek krwi indukowanej przez „heparynę, tzw. „zespół zakrzepicy białej”. Proces ten może prowadzić do poważnych powikłań zakrzepowo-zatorowych, takich jak martwica skóry, zator tętnicy kończyn, zawał mięśnia sercowego, zator tętnicy płucnej, udar, a czasami zgon. W związku z tym należy przerwać podawanie heparyny drobnocząsteczkowej wraz z wystąpieniem małopłytkowości, nawet jeśli u pacjenta wystąpi nowa zakrzepica lub nasilenie wcześniejszej zakrzepicy. Kontynuację leczenia przeciwzakrzepowego, w przypadku zakrzepicy będącej przyczyną trwającego leczenia lub nowego początku lub pogorszenia jej przebiegu, należy po zawieszeniu w heparynie zastosować alternatywnego leku przeciwzakrzepowego. leczenie jest ryzykowne doustnie (zgłaszano przypadki pogorszenia zakrzepicy).
Dlatego trombocytopenia wszelkiego rodzaju powinna być dokładnie monitorowana. Jeśli liczba płytek krwi spadnie poniżej 100 000/mm3 lub jeśli wystąpi nawracająca zakrzepica, należy odstawić heparynę drobnocząsteczkową.Liczbę płytek krwi należy ocenić przed leczeniem, a następnie dwa razy w tygodniu przez pierwszy miesiąc.
Zabiegi przezskórnej rewaskularyzacji wieńcowej
Aby zminimalizować ryzyko krwawienia po zastosowaniu sprzętu naczyniowego podczas leczenia niestabilnej dławicy piersiowej i zawału serca innego niż Q, introduktor powinien pozostać na miejscu przez 6-8 godzin po podskórnym podaniu dawki enoksaparyny sodu. Następna zaplanowana dawka nie powinna być podana wcześniej niż 6-8 godzin po wyjęciu introduktora.Należy zbadać miejsce dostępu pod kątem jakichkolwiek oznak krwawienia lub siniaków.
Kobiety w ciąży z mechanicznymi protezami zastawek serca
Stosowanie leku Clexane w profilaktyce przeciwzakrzepowej u kobiet w ciąży z mechanicznymi protezami zastawek serca nie zostało odpowiednio zbadane W badaniu klinicznym u kobiet w ciąży z mechanicznymi protezami zastawek serca leczonych enoksaparyną (1 mg/kg mc./dw.dz.) w celu zmniejszenia ryzyka zdarzeń zakrzepowo-zatorowych tylko u dwóch z ośmiu pacjentek wystąpiły zdarzenia zakrzepowe prowadzące do bloku zastawki, a następnie zgonu matki i płodu.Po wprowadzeniu do obrotu odnotowano pojedyncze przypadki zakrzepicy zastawki u kobiet w ciąży z mechanicznymi protezami zastawek i protez serca podczas leczenia enoksaparyną w profilaktyce przeciwzakrzepowej. Mechaniczne protezy zastawek serca mogą wiązać się ze zwiększonym ryzykiem zdarzeń zakrzepowo-zatorowych (patrz punkt „Środki ostrożności dotyczące stosowania: Mechaniczne protezy zastawek serca”).
Testy laboratoryjne:
W dawkach stosowanych w profilaktyce żylnej choroby zakrzepowo-zatorowej enoksaparyna sodowa nie wpływa znacząco na czas krwawienia i całkowity czas krzepnięcia krwi, ani nie wpływa na agregację płytek krwi lub wiązanie fibrynogenu z płytkami krwi.
Przy większych dawkach może wystąpić wydłużenie czasu aPTT (czasu tromboplastyny po częściowej aktywacji) i ACT (czasu krzepnięcia po aktywacji).
Wzrosty aPTT i ACT nie są liniowo skorelowane ze zwiększoną aktywnością przeciwzakrzepową enoksaparyny sodowej i dlatego są nieodpowiednimi i niewiarygodnymi testami do monitorowania aktywności enoksaparyny sodowej.
Ciąża i karmienie piersią
Przed zażyciem jakiegokolwiek leku należy zasięgnąć porady lekarza lub farmaceuty.
Ciąża
Badania na zwierzętach nie wykazały właściwości embriotoksycznych ani teratogennych.U kobiet nie ma dowodów na to, że enoksaparyna sodowa przenika przez barierę łożyskową w drugim trymestrze ciąży.Brak dostępnych informacji dotyczących pierwszego i trzeciego trymestru.Z tych powodów lek ten powinien być stosowany wyłącznie stosować w okresie ciąży, jeśli lekarz stwierdzi, że jest to konieczne. (patrz również rozdział „Ostrzeżenia: Kobiety w ciąży z mechanicznymi protezami zastawek serca” oraz „Środki ostrożności: Mechaniczne protezy zastawek serca”). W przypadku zastosowania znieczulenia zewnątrzoponowego wskazane jest przerwanie leczenia heparyną.
Czas karmienia
Nie wiadomo, czy enoksaparyna sodowa przenika do mleka ludzkiego w postaci niezmienionej.Wchłanianie doustnej enoksaparyny sodowej jest mało prawdopodobne. Jednakże, jako środek ostrożności, matkom karmiącym piersią otrzymującym enoksaparynę sodową należy odradzić karmienie piersią.
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Clexane nie wpływa na zdolność prowadzenia pojazdów i obsługiwania maszyn.
Dawkowanie i sposób użycia Jak stosować Clexane: Dawkowanie
-
Podanie podskórne
Leczenie niestabilnej dławicy piersiowej i zawału mięśnia sercowego innego niż Q
Zalecana dawka enoksaparyny sodowej wynosi 100 j.m. anty-Xa (1 mg)/kg co 12 godzin we wstrzyknięciu podskórnym, podawany jednocześnie z kwasem acetylosalicylowym doustnie (100 do 325 mg na dobę). Leczenie tych pacjentów enoksaparyną sodową należy przepisywać przez co najmniej 2 dni i kontynuować aż do ustabilizowania się sytuacji klinicznej. Generalnie czas trwania kuracji wynosi od 2 do 8 dni.
Profilaktyka i leczenie zakrzepicy żył głębokich (ZŻG)
U pacjentów z umiarkowanym ryzykiem choroby zakrzepowo-zatorowej skuteczne zapobieganie chorobie zakrzepowo-zatorowej osiąga się poprzez wstrzyknięcie 2000 j.m. aXa (0,2 ml) / dzień. W chirurgii ogólnej pierwsze wstrzyknięcie należy podać około 2 godziny przed zabiegiem.
U pacjentów z wysokim ryzykiem zakrzepowo-zatorowym, a zwłaszcza przygotowujących się do operacji ortopedycznej, zaleca się podanie dawki enoksaparyny równej 4000 j.m. aXa (0,4 ml)/dobę jednorazowo dziennie W chirurgii ortopedycznej pierwsze wstrzyknięcie należy podać 12 godzin przed operacją.
Czas trwania leczenia będzie pokrywał się z okresem utrzymywania się ryzyka zakrzepowo-zatorowego i generalnie do czasu chodzenia chorego (średnio od 7 do 10 dni po operacji).W normalnych warunkach stosowania enoksaparyna nie zmienia procesu krzepnięcia parametry Nadzór leczenia oparty na takich testach jest zatem zbędny.
W leczeniu zakrzepicy żył głębokich enoksaparyna jest podawana zgodnie z tradycyjną terapią heparyną ustaloną po pozytywnej diagnozie.Enoksaparyna będzie podawana w tempie jednego wstrzyknięcia co 12 godzin przez 10 dni.
Dawka każdego wstrzyknięcia będzie wynosić 100 j.m. aXa / kg masy ciała. U nieoperacyjnych pacjentów przykutych do łóżka z ryzykiem ZŻG zalecana dawka enoksaparyny sodowej wynosi 40 mg raz na dobę we wstrzyknięciu podskórnym. Leczenie enoksaparyną sodową przepisuje się przez co najmniej 6 dni i kontynuuje aż do powrotu do pełnego chodzenia, przez maksymalnie 14 dni.
Właściwe może być leczenie przez dłuższy czas: podawanie enoksaparyny należy kontynuować tak długo, jak istnieje ryzyko wystąpienia choroby zakrzepowo-zatorowej i dopóki pacjent nie będzie chodził.
Nadzór biologiczny: patrz „Ostrzeżenia specjalne”.
Technika wtrysku
Wstrzyknięcie podskórne, najlepiej u pacjenta w pozycji odleżynowej, należy wykonać w podskórnej tkance komórkowej przednio-bocznego lub tylno-bocznego pasa brzusznego naprzemiennie po prawej i lewej stronie.
Ampułko-strzykawki są gotowe do użycia, więc nie trzeba usuwać powietrza ze strzykawki przed wstrzyknięciem.
Samo wstrzyknięcie musi być wykonane przez całkowite wprowadzenie igły, prostopadle, a nie stycznie, w grubość fałdu skórnego wykonanego między kciukiem a palcem wskazującym operatora.
Fałd skóry należy utrzymywać przez cały czas wstrzyknięcia.
Do strzykawek z automatycznym systemem bezpieczeństwa
Ampułko-strzykawki wyposażone są w automatyczny system zabezpieczający przed przypadkowym zakłuciem się igłą po wstrzyknięciu.Po zakończeniu wstrzyknięcia, trzymając tłok na końcu jego skoku, wyjąć igłę z miejsca wstrzyknięcia.
Odwracając igłę od siebie i innych osób, aktywuj system zabezpieczający naciskając mocno na tłok.Osłona ochronna automatycznie zakryje igłę, a jednocześnie słyszalne „kliknięcie” potwierdzi aktywację systemu zabezpieczającego. pojemnik.
-
Podawanie donaczyniowe
Zapobieganie krzepnięciu krwi podczas hemodializy U pacjentów poddawanych wielokrotnym sesjom hemodializy, zapobieganie krzepnięciu w obrębie obwodu hemodializy można osiągnąć poprzez podanie do linii tętniczej obwodu na początku sesji dawki równej 100 IU/kg. Dawka ta zwykle wystarcza do przeprowadzenia sesji trwającej 4 h. W przypadku pojawienia się włókien fibrynowych w obwodzie można zastosować dodatkową dawkę 50-100 j.m./kg, w zależności od czasu brakującego pod koniec sesji. ryzyko krwawienia (w szczególności w przypadku hemodializy przed- lub pooperacyjnej) lub u których rozwijają się zespoły krwotoczne, dializy można wykonywać w dawce 50 j.m./kg (dostęp dwunaczyniowy) lub 75 j.m./kg ( prosty dostęp naczyniowy).
Przedawkowanie Co zrobić, jeśli pacjent przyjął zbyt dużą dawkę leku Clexane
W przypadku przypadkowego połknięcia/przyjmowania nadmiernej dawki leku Clexane należy natychmiast powiadomić lekarza lub udać się do najbliższego szpitala.
Co do zasady, nie należy obawiać się poważnych konsekwencji masowego doustnego przyjmowania enoksaparyny (brak zgłoszonych przypadków), biorąc pod uwagę minimalne wchłanianie produktu z żołądka i jelit.
W celu weryfikacji można jednak przeprowadzić oznaczenie aktywności anty-Xa i anty-IIa w osoczu.
Przypadkowe przedawkowanie enoksaparyny drogą pozaustrojową (donaczyniową) lub podskórną może spowodować powikłania krwotoczne z powodu pojawienia się działania przeciwzakrzepowego, które można w dużej mierze zneutralizować przez powolne dożylne wstrzyknięcie protaminy (siarczan lub chlorowodorek).
Dawka protaminy powinna być równa dawce wstrzykniętej enoksaparyny, tj.: 1 mg lub 100 jednostek antyheparyny protaminy w celu zneutralizowania aktywności anty-IIa, określonej przez 1 mg (100 j.m. aXa) enoksaparyny, jeśli enoksaparynę podano w ciągu poprzednie 8 godzin. Jednakże, jeśli enoksaparynę podano więcej niż 8 godzin przed podaniem protaminy lub jeśli ustalono, że wymagana jest druga dawka protaminy, można zastosować wlew 0,5 mg protaminy na 1 mg enoksaparyny. Po 12 godzinach podawania enoksaparyny podawanie protaminy może nie być konieczne.
Jednakże, nawet w przypadku wysokich dawek protaminy, aktywność anty-Xa nigdy nie jest całkowicie zneutralizowana (maksymalnie: około 60%), a tym samym pozwala na utrzymanie aktywności przeciwzakrzepowej. W przypadku jakichkolwiek pytań dotyczących stosowania leku Clexane należy zwrócić się do lekarza lub farmaceuty.
Skutki uboczne Jakie są skutki uboczne Clexane?
Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
Częstość występowania działań niepożądanych opisanych poniżej zdefiniowano przy użyciu następującej konwencji: bardzo często (≥ 1/10); często (≥ 1/100 do
Krwotoki
W badaniach klinicznych najczęściej zgłaszanymi działaniami niepożądanymi były krwotoki. Obejmowały one duże krwawienie, zgłaszane z maksymalną częstością 4,2% (pacjenci chirurgiczni). Niektóre z tych przypadków były śmiertelne.
Podobnie jak w przypadku innych leków przeciwzakrzepowych, krwawienie może wystąpić w obecności powiązanych czynników ryzyka, takich jak: zmiany organiczne ze skazą krwotoczną, zabiegi inwazyjne lub jednoczesne stosowanie leków zakłócających hemostazę.
* takie jak krwiaki, siniaki oprócz tych, które pojawiły się w miejscu wstrzyknięcia, rany z krwiakiem, krwiomocz, krwawienie z nosa i krwawienia z przewodu pokarmowego.
Małopłytkowość i trombocytoza
* wzrost liczby płytek > 400 G/L ** łagodne, przemijające i bezobjawowe w pierwszych dniach terapii.
Inne klinicznie istotne działania niepożądane
Reakcje te wymieniono poniżej, niezależnie od wskazań, według klasyfikacji układów i narządów, pogrupowane według częstości i kolejności malejącego nasilenia.
* takie jak obrzęk w miejscu wstrzyknięcia, krwotok, nadwrażliwość, stan zapalny, łagodny obrzęk, ból lub reakcje miejscowe (NOS) ** poziom transaminaz > 3-krotność górnej granicy normy
Doświadczenie postmarketingowe
Następujące działania niepożądane zostały zidentyfikowane podczas stosowania leku Clexane po jego dopuszczeniu do obrotu i dopuszczeniu do obrotu.Reakcje te wynikają ze zgłoszeń spontanicznych, dlatego ich częstość jest „nieznana” (częstość nie może być określona na podstawie dostępnych danych).
- Zaburzenia układu immunologicznego – reakcje anafilaktyczne/rzekomoanafilaktyczne, w tym wstrząs
- Zaburzenia układu nerwowego - Ból głowy
- Zaburzenia naczyniowe – zgłaszano przypadki krwiaków rdzeniowych lub nadtwardówkowych w związku z profilaktycznym stosowaniem heparyny podczas znieczulenia podpajęczynówkowego lub zewnątrzoponowego lub nakłucia lędźwiowego. Reakcje te spowodowały zmiany neurologiczne różnego stopnia, w tym długotrwały lub trwały paraliż (patrz punkt Specjalne ostrzeżenia).
- Zaburzenia krwi i układu chłonnego - Niedokrwistość (głównie w kontekście krwawienia) - Przypadki małopłytkowości immunoalergicznej z zakrzepicą; w niektórych z tych przypadków zakrzepica była powikłana zawałem narządu lub niedokrwieniem kończyny (patrz punkt Specjalne ostrzeżenia) - Eozynofilia izolowana lub związana z objawami skórnymi
- Zaburzenia skóry i tkanki podskórnej - nadwrażliwość zapalenie naczyń krwionośnych skóry, zwykle zlokalizowana martwica skóry w miejscu wstrzyknięcia (reakcje te są zwykle poprzedzone pojawieniem się plamicy lub rumieniowych, naciekających i bolesnych blaszek miażdżycowych). W takich przypadkach konieczne jest przerwanie leczenia enoksaparyną sodową. Guzki w miejscu wstrzyknięcia (guzki zapalne, które nie są torbielowatymi wtrętami enoksaparyny sodowej). Zdarzenia te ustąpiły w ciągu kilku dni i nie wymagały przerwania leczenia
- Zaburzenia mięśniowo-szkieletowe i tkanki łącznej Osteoporoza po długotrwałym leczeniu
Przestrzeganie instrukcji zawartych w ulotce dołączonej do opakowania zmniejsza ryzyko wystąpienia działań niepożądanych.
Zgłaszanie skutków ubocznych
Jeśli którykolwiek z objawów niepożądanych nasili się lub wystąpią jakiekolwiek objawy niepożądane niewymienione w tej ulotce, należy poinformować o tym lekarza lub farmaceutę. Działania niepożądane można również zgłaszać bezpośrednio za pośrednictwem krajowego systemu zgłaszania Włoskiej Agencji Leków Strona internetowa: https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse Zgłaszając działania niepożądane, można uzyskać więcej informacji o bezpieczeństwie tego leku.
Wygaśnięcie i przechowywanie
Termin ważności: patrz data ważności podana na opakowaniu. Termin ważności dotyczy produktu w nienaruszonym opakowaniu, prawidłowo przechowywanego.
Ostrzeżenie: nie należy stosować leku po upływie terminu ważności wskazanego na opakowaniu.
Przechowywać w temperaturze nieprzekraczającej 25°C.
Leków nie należy wyrzucać do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa, co pomoże chronić środowisko.
Lek należy przechowywać w miejscu niedostępnym i niewidocznym dla dzieci.
Skład i postać farmaceutyczna
KOMPOZYCJA
Clexane 2000 j.m. aXa / 0,2 ml roztwór do wstrzykiwań
Jedna ampułko-strzykawka 0,2 ml zawiera:
Składnik aktywny: sól sodowa enoksaparyny 2000 j.m. aXa
Substancje pomocnicze: woda do wstrzykiwań
Clexane 4000 j.m. aXa / 0,4 ml roztwór do wstrzykiwań
Jedna ampułko-strzykawka 0,4 ml zawiera:
Składnik aktywny: sól sodowa enoksaparyny 4000 j.m. aXa
Substancje pomocnicze: woda do wstrzykiwań
FORMA I ZAWARTOŚĆ FARMACEUTYCZNA
Roztwór do wstrzykiwań do podania podskórnego i donaczyniowego.
2000 U.I. aXa / 0,2 ml - 6 ampułko-strzykawek po 0,2 ml z automatycznym systemem bezpieczeństwa lub bez
4000 j.m. aXa / 0,4 ml - 6 ampułko-strzykawek po 0,4 ml z automatycznym systemem bezpieczeństwa lub bez
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO
Clexane 2000 j.m.
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY
Clexane 2000 j.m. aXa / 0,2 ml roztwór do wstrzykiwań
Jedna ampułko-strzykawka 0,2 ml zawiera:
Składnik aktywny: sól sodowa enoksaparyny 2000 j.m. aXa.
Clexane 4000 j.m. aXa / 0,4 ml roztwór do wstrzykiwań
Jedna ampułko-strzykawka 0,4 ml zawiera:
Składnik aktywny: sól sodowa enoksaparyny 4000 j.m. aXa.
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
03.0 POSTAĆ FARMACEUTYCZNA
Roztwór do wstrzykiwań do podania podskórnego i donaczyniowego.
04.0 INFORMACJE KLINICZNE
04.1 Wskazania terapeutyczne
- Profilaktyka zakrzepicy żył głębokich (ZŻG) w chirurgii ogólnej, w chirurgii ortopedycznej oraz u obłożnie chorych nieoperacyjnych pacjentów z ryzykiem ZŻG.
- Leczenie zakrzepicy żył głębokich z lub bez zatorowości płucnej.
- Leczenie niestabilnej dławicy piersiowej i zawału mięśnia sercowego innego niż Q w połączeniu z kwasem acetylosalicylowym.
- Zapobieganie koagulacji podczas hemodializy.
04.2 Dawkowanie i sposób podawania
Leczenie niestabilnej dławicy piersiowej i zawału mięśnia sercowego innego niż Q
Zalecana dawka enoksaparyny sodowej wynosi 100 j.m. anty-Xa (1 mg)/kg co 12 godzin we wstrzyknięciu podskórnym, podawany jednocześnie z kwasem acetylosalicylowym doustnie (100 do 325 mg na dobę). Leczenie tych pacjentów enoksaparyną sodową należy przepisywać przez co najmniej 2 dni i kontynuować aż do ustabilizowania się sytuacji klinicznej. Generalnie czas trwania kuracji wynosi od 2 do 8 dni.
Profilaktyka i leczenie zakrzepicy żył głębokich (ZŻG)
U pacjentów z umiarkowanym ryzykiem zakrzepowo-zatorowym skuteczne zapobieganie chorobie zakrzepowo-zatorowej osiąga się poprzez wstrzyknięcie 2000 j.m. aXa (0,2 ml) / dzień.
w Chirurgia ogólna pierwsze wstrzyknięcie należy podać około 2 godziny przed zabiegiem.
U pacjentów z wysokim ryzykiem zakrzepowo-zatorowym, a zwłaszcza przygotowujących się do operacji ortopedycznej, zaleca się podanie dawki enoksaparyny równej 4000 j.m. aXa (0,4 ml) / dzień w jednorazowym podaniu dziennie.
w Chirurgia ortopedyczna pierwsze wstrzyknięcie zostanie podane 12 godzin przed operacją.
Czas trwania leczenia będzie zbieżny z okresem utrzymywania się ryzyka zakrzepowo-zatorowego i ogólnie do czasu chodzenia pacjenta (średnio od 7 do 10 dni po zabiegu).
W normalnych warunkach stosowania enoksaparyna nie zmienia parametrów krzepnięcia. Nadzór leczenia oparty na tych testach jest zatem zbędny.
w leczenie zakrzepicy żył głębokich, enoksaparyna jest następstwem tradycyjnej terapii heparyną ustalonej po pozytywnej diagnozie.
Enoksaparyna będzie podawana w tempie jednego wstrzyknięcia co 12 godzin przez 10 dni Dawka każdego wstrzyknięcia wyniesie 100 j.m./kg masy ciała.
w przykuci do łóżka pacjenci nieoperacyjni zagrożeni ZŻG, zalecana dawka enoksaparyny sodowej wynosi 40 mg raz na dobę we wstrzyknięciu podskórnym. Leczenie enoksaparyną sodową przepisuje się przez co najmniej 6 dni i kontynuuje aż do powrotu do pełnego chodzenia, przez maksymalnie 14 dni.
Właściwe może być leczenie przez dłuższy czas: podawanie enoksaparyny należy kontynuować tak długo, jak istnieje ryzyko wystąpienia choroby zakrzepowo-zatorowej i dopóki pacjent nie będzie chodził.
Nadzór biologiczny: patrz rozdział 4.4.
Technika wtrysku
Wstrzyknięcie podskórne, najlepiej u pacjenta w pozycji odleżynowej, należy wykonać w podskórnej tkance komórkowej przednio-bocznego lub tylno-bocznego pasa brzusznego naprzemiennie po prawej i lewej stronie.
Ampułko-strzykawki są gotowe do użycia, więc nie trzeba usuwać powietrza ze strzykawki przed wstrzyknięciem.
Samo wstrzyknięcie musi być wykonane przez całkowite wprowadzenie igły, prostopadle, a nie stycznie, w grubość fałdu skórnego, wykonanego pomiędzy kciukiem a palcem wskazującym operatora.
Fałd skóry należy utrzymywać przez cały czas wstrzyknięcia.
Do strzykawek z automatycznym systemem bezpieczeństwa
Ampułko-strzykawki są wyposażone w automatyczny system zabezpieczający przed przypadkowym zakłuciem się igłą po wstrzyknięciu.Pod koniec wstrzyknięcia, trzymając tłok na końcu jego skoku, wyciągnąć igłę z miejsca wstrzyknięcia i odwracając ją od innych osób i siebie, ponownie mocno naciśnij tłok, aby aktywować system zabezpieczający: osłona ochronna automatycznie zakryje igłę i jednocześnie usłyszysz „kliknięcie”, potwierdzające aktywację systemu zabezpieczającego.
Podawanie donaczyniowe
Zapobieganie koagulacji podczas hemodializy
U pacjentów poddawanych powtarzanym sesjom hemodializy, zapobieganie krzepnięciu w obrębie obwodu hemodializy można osiągnąć poprzez podanie do linii tętniczej obwodu na początku sesji dawki 100 jm/kg. Dawka ta jest zwykle wystarczająca. przeprowadzenie 4-godzinnej sesji W przypadku pojawienia się włókien fibrynowych w obwodzie można zastosować dodatkową dawkę 50-100 IU/kg, w zależności od czasu pozostałego do zakończenia sesji pacjenci z dużym ryzykiem krwawienia (w szczególności w przypadku hemodializy przed- lub pooperacyjnej) lub z rozwijającymi się zespołami krwotocznymi dializy można wykonać w dawce 50 IU/kg (podwójny dostęp naczyniowy) lub 75 IU/kg (prosty dostęp naczyniowy).
04.3 Przeciwwskazania
- Nadwrażliwość na substancję czynną, heparynę lub jej pochodne, w tym inne heparyny drobnocząsteczkowe lub na którąkolwiek substancję pomocniczą wymienioną w punkcie 6.1.
- Małopłytkowość po podaniu enoksaparyny w wywiadzie (patrz punkt 4.4).
- Objawy krwotoczne lub tendencje związane z zaburzeniami hemostazy, z wyjątkiem koagulopatii konsumpcyjnych niezwiązanych z heparyną.
- Zmiany organiczne zagrożone krwawieniem.
- Ostre infekcyjne zapalenie wsierdzia (z wyjątkiem tych związanych z protezami mechanicznymi).
- Krwotoczne incydenty naczyniowo-mózgowe.
- Znieczulenie lokoregionalne do planowych zabiegów chirurgicznych jest przeciwwskazane u pacjentów otrzymujących heparynę z powodów innych niż profilaktyka.
- Przeciwwskazania względne: skojarzenie z tyklopidyną, salicylanami lub NLPZ, lekami przeciwpłytkowymi (dipirydamol, sulfinpirazon itp.).
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania
Ostrzeżenia
Heparyny drobnocząsteczkowe różnią się sposobem produkcji, masą cząsteczkową oraz specyficzną aktywnością anty-Xa, jednostką i dawką, dlatego nie wolno zmieniać jednej substancji czynnej na drugą, co determinuje różnice w farmakokinetyce i związane z tym czynności (np. aktywność antytrombiny i interakcje z płytkami krwi).W związku z tym wymagana jest szczególna uwaga i przestrzeganie instrukcji stosowania każdego produktu leczniczego z osobna.
Znieczulenie podpajęczynówkowe / zewnątrzoponowe
U pacjentów poddawanych znieczuleniu podpajęczynówkowemu lub nadtwardówkowemu, znieczuleniu zewnątrzoponowemu lub nakłuciu lędźwiowemu, profilaktyka przy użyciu małych dawek heparyny drobnocząsteczkowej może rzadko wiązać się z krwiakami rdzeniowymi lub nadtwardówkowymi, które mogą prowadzić do przedłużonego lub trwałego porażenia. Ryzyko zwiększa się w przypadku stosowania założonych na stałe cewników okołotwardówkowych do ciągłego wlewu, jednoczesnego przyjmowania leków wpływających na hemostazę, takich jak niesteroidowe leki przeciwzapalne (NLPZ), inhibitory agregacji płytek krwi lub leki przeciwzakrzepowe, pochodzące z urazów lub wielokrotnych nakłuć rdzenia kręgowego , z powodu obecności ukrytego zaburzenia hemostazy i od podeszłego wieku, lub u pacjentów po operacji kręgosłupa lub deformacji kręgosłupa w wywiadzie. Obecność jednego lub więcej z tych czynników ryzyka należy dokładnie ocenić przed przystąpieniem do tego rodzaju znieczulenia / analgezji podczas profilaktyki heparynami drobnocząsteczkowymi.
Z reguły wprowadzenie cewnika podpajęczynówkowego należy przeprowadzić co najmniej 8-12 godzin po ostatnim podaniu heparyny drobnocząsteczkowej w dawkach profilaktycznych. Kolejnych dawek nie należy podawać przed upływem co najmniej 2-4 godzin od wprowadzenia lub usunięcia cewnika, ani też opóźniać lub nie podawać w przypadku krwotoku aspiracyjnego podczas wstępnego umieszczania igły w rdzeniu kręgowym lub zewnątrzoponowym. Usunięcie „na stałe” cewnika zewnątrzoponowego powinno odbywać się jak najdalej od ostatniej profilaktycznej dawki heparyny (około 8-12 godzin) wykonanej w znieczuleniu.
W przypadku podjęcia decyzji o podaniu heparyny drobnocząsteczkowej przed lub po znieczuleniu zewnątrzoponowym lub podpajęczynówkowym należy zachować szczególną ostrożność i często monitorować w celu zidentyfikowania oznak i objawów zmian neurologicznych, takich jak: ból lędźwiowy, deficyt czuciowy i ruchowy ( drętwienie i osłabienie kończyn dolnych), zmiany funkcji pęcherza moczowego lub jelit Personel pielęgniarski powinien zostać poinstruowany, aby rozpoznał te objawy i objawy.
Jeśli podejrzewa się oznaki lub objawy krwiaka nadtwardówkowego lub rdzeniowego, należy postawić natychmiastową diagnozę i rozpocząć leczenie obejmujące odbarczenie rdzenia kręgowego.
Małopłytkowość indukowana heparyną
Małopłytkowość jest dobrze znanym powikłaniem leczenia heparyną i może wystąpić 4 do 10 dni po rozpoczęciu leczenia, ale nawet wcześniej w przypadku wcześniejszej trombocytopenii wywołanej przez heparynę Łagodna trombocytopenia może wystąpić wcześnie u 10 do 20% pacjentów (liczba płytek krwi większa niż 100 000/mm3), które mogą pozostać stabilne lub ulec regresji, nawet jeśli podawanie heparyny jest kontynuowane.
W niektórych przypadkach można określić cięższą postać (trombocytopenię heparyny typu II), o podłożu immunologicznym, charakteryzującą się tworzeniem przeciwciał przeciwko kompleksowi heparyna-czynnik płytkowy 4. U tych pacjentów może rozwinąć się nowy zakrzep związany z małopłytkowością, wynikające z „nieodwracalnej agregacji płytek krwi indukowanej przez „heparynę, tzw. „zespół zakrzepicy białej”. Proces ten może prowadzić do poważnych powikłań zakrzepowo-zatorowych, takich jak martwica skóry, zator tętnicy kończyn, zawał mięśnia sercowego, zator tętnicy płucnej, udar, a czasami zgon. W związku z tym należy przerwać podawanie heparyny drobnocząsteczkowej wraz z wystąpieniem małopłytkowości, nawet jeśli u pacjenta wystąpi nowa zakrzepica lub nasilenie wcześniejszej zakrzepicy. Kontynuację leczenia przeciwzakrzepowego, w przypadku zakrzepicy będącej przyczyną trwającego leczenia lub nowego początku lub pogorszenia jej przebiegu, należy po zawieszeniu w heparynie zastosować alternatywnego leku przeciwzakrzepowego. leczenie jest ryzykowne doustnie (zgłaszano przypadki pogorszenia zakrzepicy).
Dlatego trombocytopenia wszelkiego rodzaju powinna być dokładnie monitorowana.
W przypadku spadku liczby płytek krwi poniżej 100 000/mm3 lub wystąpienia nawracającej zakrzepicy należy odstawić heparynę drobnocząsteczkową.
Liczbę płytek krwi należy oceniać przed leczeniem, a następnie dwa razy w tygodniu przez pierwszy miesiąc w przypadku długotrwałego podawania.
Zabiegi przezskórnej rewaskularyzacji wieńcowej
Aby zminimalizować ryzyko krwawienia po zastosowaniu sprzętu naczyniowego podczas leczenia niestabilnej dławicy piersiowej i zawału serca innego niż Q, introduktor powinien pozostać na miejscu przez 6-8 godzin po podskórnym podaniu dawki enoksaparyny sodu. Następna zaplanowana dawka nie powinna być podana wcześniej niż 6-8 godzin po wyjęciu introduktora.Należy zbadać miejsce dostępu pod kątem jakichkolwiek oznak krwawienia lub siniaków.
Kobiety w ciąży z mechanicznymi protezami zastawek serca
Stosowanie leku Clexane w profilaktyce przeciwzakrzepowej u kobiet w ciąży z mechanicznymi protezami zastawek serca nie zostało odpowiednio zbadane.W badaniu klinicznym u kobiet w ciąży z mechanicznymi protezami zastawek serca leczonych enoksaparyną (1 mg/kg mc./dw.dz.) w celu zmniejszenia ryzyka zdarzeń zakrzepowo-zatorowych tylko u dwóch z ośmiu pacjentek wystąpiły zdarzenia zakrzepowe prowadzące do bloku zastawki, a następnie zgonu matki i płodu.Po wprowadzeniu do obrotu odnotowano pojedyncze doniesienia o zakrzepicy zastawki u kobiet w ciąży z mechanicznymi protezami zastawki podczas leczenia enoksaparyną w profilaktyce przeciwzakrzepowej. protezy zastawek serca mogą być obarczone zwiększonym ryzykiem zdarzeń zakrzepowo-zatorowych (patrz punkt 4.4 „Środki ostrożności dotyczące użytkowania: Mechaniczne protezy zastawki serca').
Testy laboratoryjne:
W dawkach stosowanych w profilaktyce żylnej choroby zakrzepowo-zatorowej enoksaparyna sodowa nie wpływa znacząco na czas krwawienia i całkowity czas krzepnięcia krwi, ani nie wpływa na agregację płytek krwi lub wiązanie fibrynogenu z płytkami krwi.
Przy większych dawkach może wystąpić wydłużenie czasu aPTT (czasu tromboplastyny po częściowej aktywacji) i ACT (czasu krzepnięcia po aktywacji).
Wzrosty aPTT i ACT nie są liniowo skorelowane ze zwiększoną aktywnością przeciwzakrzepową enoksaparyny sodowej i dlatego są nieodpowiednimi i niewiarygodnymi testami do monitorowania aktywności enoksaparyny sodowej.
Środki ostrożności dotyczące stosowania
• Nie podawać domięśniowo
• Krwawienie
Podobnie jak w przypadku innych leków przeciwzakrzepowych, krwawienie może wystąpić w dowolnym miejscu (patrz „Skutki uboczne"). W przypadku krwawienia należy zbadać źródło krwawienia i wdrożyć odpowiednie leczenie.
• Podobnie jak w przypadku innych leków przeciwzakrzepowych, enoksaparynę sodową należy stosować ostrożnie w stanach potencjalnie zwiększonego krwawienia, takich jak:
- zaburzenia hemostazy;
- historia choroby wrzodowej;
- niedawno przebyty udar niedokrwienny;
- ciężkie niekontrolowane nadciśnienie tętnicze;
- retinopatia cukrzycowa;
- niedawna chirurgia neurologiczna lub okulistyka;
- jednoczesne stosowanie leków wpływających na hemostazę (patrz punkt 4.5)
Mechaniczne protezy zastawek serca
Stosowanie leku Clexane w profilaktyce przeciwzakrzepowej u pacjentów z mechanicznymi protezami zastawek serca nie zostało odpowiednio zbadane.Stwierdzono pojedyncze doniesienia o zakrzepicy zastawek u pacjentów z mechanicznymi protezami zastawek serca podczas leczenia enoksaparyną w profilaktyce przeciwzakrzepowej. Czynniki zakłócające, w tym choroba podstawowa, jak również niewystarczające dane kliniczne ograniczają ocenę tych przypadków.Niektóre z tych przypadków dotyczyły kobiet w ciąży, u których zakrzepica doprowadziła do śmierci matki i płodu.Kobiety w ciąży z mechaniczną protezą zastawki serca mogą mieć zwiększone ryzyko wystąpienia incydentów zakrzepowo-zatorowych (patrz punkt 4.4 "Ostrzeżenia: Kobiety w ciąży z mechanicznymi protezami zastawek serca').
Krwotok u pacjentów w podeszłym wieku
Przy dawkach stosowanych w profilaktyce żylnej choroby zakrzepowo-zatorowej u pacjentów w podeszłym wieku nie zaobserwowano zwiększonej skłonności do krwawień. Pacjenci w podeszłym wieku (zwłaszcza w wieku 80 lat lub starsi) mogą mieć zwiększone ryzyko powikłań krwotocznych przy dawkach terapeutycznych. Zaleca się ścisłe monitorowanie kliniczne. (patrz punkt 5.2).
Niewydolność nerek
U pacjentów z niewydolnością nerek istnieje ryzyko zwiększonego stężenia enoksaparyny sodowej, co może prowadzić do zwiększonego ryzyka krwawienia. Ponieważ poziomy enoksaparyny sodowej są znacząco podwyższone u pacjentów z ciężką niewydolnością nerek (dostosowanie dawki klirensu kreatyniny zarówno w profilaktyce, jak i leczeniu żylnej choroby zakrzepowo-zatorowej. kreatynina 30-50 ml/min) i łagodnej (klirens kreatyniny 50-80 ml/min), należy zachować ostrożność kliniczną wskazane jest monitorowanie (patrz punkt 5.2).
Hemodializa: dawki będą musiały zostać dostosowane, jeśli aktywność anty-Xa jest niższa niż 0,4 j.m./ml lub wyższa niż 1,2 j.m./ml.
Pacjenci z niską masą ciała
U kobiet o niskiej masie ciała (
Pacjenci otyli
Pacjenci otyli są bardziej narażeni na chorobę zakrzepowo-zatorową. Bezpieczeństwo i skuteczność profilaktycznych dawek u pacjentów otyłych (BMI > 30 kg/m2) nie zostały w pełni ustalone i nie ma zgody co do dostosowania dawki. Tych pacjentów należy uważnie obserwować pod kątem oznak i objawów choroby zakrzepowo-zatorowej
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji
Stowarzyszenia niezalecane:
- Kwas acetylosalicylowy i inne salicylany (ogólnie):
Zwiększone ryzyko krwawienia (zahamowanie czynności płytek krwi i agresja błony śluzowej żołądka i dwunastnicy przez salicylany).
Użyj innych substancji o działaniu przeciwbólowym lub przeciwgorączkowym.
- NLPZ (ogólnie)
Zwiększone ryzyko krwawienia (zahamowanie czynności płytek krwi i agresja błony śluzowej żołądka i dwunastnicy przez niesteroidowe leki przeciwzapalne).
Jeśli nie można uniknąć związku, należy rozpocząć staranny nadzór kliniczny i biologiczny.
- Tiklopidyna
Zwiększone ryzyko krwawienia (hamowanie czynności płytek krwi przez tyklopidynę).
Nie zaleca się łączenia z wysokimi dawkami heparyny.
Powiązanie z niskimi dawkami heparyny (heparynoterapia zapobiegawcza) wymaga starannego nadzoru klinicznego i biologicznego.
- Inne leki przeciwpłytkowe (klopidogrel, dipirydamol, sulfinpirazon itp.)
Zwiększone ryzyko krwawienia (zahamowanie czynności płytek krwi).
Stowarzyszenia wymagające środków ostrożności przy stosowaniu:
- Doustne antykoagulanty
Wzmocnienie działania przeciwzakrzepowego Heparyna zaburza tempo protrombiny.
Zastępując heparynę doustnymi antykoagulantami:
do. wzmocnić nadzór kliniczny
b. aby sprawdzić działanie doustnych antykoagulantów, należy pobrać próbkę przed podaniem heparyny, jeśli jest to nieciągłe, lub najlepiej użyć odczynnika, który nie jest wrażliwy na heparynę.
- Glikokortykosteroidy (przez ogólne)
Pogorszenie ryzyka krwotoku typowe dla terapii glikokortykosteroidami (błona śluzowa żołądka, kruchość naczyń) w dużych dawkach lub podczas długotrwałego leczenia przez ponad dziesięć dni.
Powiązanie musi być uzasadnione; wzmocnić nadzór kliniczny.
- Oni zręcznie (wstrzykiwanie)
Zwiększone ryzyko krwawienia (zahamowanie czynności płytek krwi).
Dostosować dawkowanie heparyny tak, aby podczas skojarzenia i po zawieszeniu dekstranu nie przekroczyć hipokoagulacji większej niż 1,5-krotność wartości referencyjnej.
04.6 Ciąża i laktacja
Ciąża
Badania na zwierzętach nie wykazały właściwości embriotoksycznych ani teratogennych.
U ciężarnych samic szczura transfer enoksaparyny sodowej znakowanej 35S przez łożysko do płodu jest minimalny.
U kobiet nie ma dowodów na to, że enoksaparyna sodowa przenika przez barierę łożyskową w drugim trymestrze ciąży. Brak dostępnych informacji na temat pierwszego i trzeciego trymestru. Z tych powodów i ponieważ badania na zwierzętach nie zawsze pozwalają przewidzieć reakcję u ludzi, lek ten powinien być stosowany w ciąży tylko po stwierdzeniu przez lekarza, że jest to konieczne.
(patrz również punkt 4.4 "Ostrzeżenia: Kobiety w ciąży z mechanicznymi protezami zastawek serca” I "Środki ostrożności: Mechaniczne protezy zastawek serca')
Ciąża
U karmiących szczurów stężenie enoksaparyny sodowej znakowanej 35S lub jej metabolitów znakowanych w mleku jest bardzo niskie.
Nie wiadomo, czy enoksaparyna sodowa przenika do mleka ludzkiego w postaci niezmienionej.
Wchłanianie enoksaparyny sodowej po podaniu doustnym jest mało prawdopodobne, jednak jako środek ostrożności należy odradzić matkom karmiącym piersią otrzymującym enoksaparynę sodową, aby nie karmiły piersią.
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Clexane nie wpływa na zdolność prowadzenia pojazdów i obsługiwania maszyn.
04.8 Działania niepożądane
Częstość występowania działań niepożądanych opisanych poniżej zdefiniowano przy użyciu następującej konwencji: bardzo często (≥ 1/10); często (≥ 1/100 do
Krwotoki:
W badaniach klinicznych najczęściej zgłaszanymi działaniami niepożądanymi były krwotoki. Obejmowały one duże krwawienie, zgłaszane z maksymalną częstością 4,2% (pacjenci chirurgiczni). Niektóre z tych przypadków były śmiertelne.
Podobnie jak w przypadku innych leków przeciwzakrzepowych, krwawienie może wystąpić w obecności powiązanych czynników ryzyka, takich jak: zmiany organiczne ze skazą krwotoczną, zabiegi inwazyjne lub jednoczesne stosowanie leków zaburzających hemostazę (patrz punkty 4.4 i 4.5).
* takie jak krwiaki, siniaki oprócz tych, które pojawiły się w miejscu wstrzyknięcia, krwiak w miejscu rany, krwiomocz, krwawienie z nosa i krwotoki z przewodu pokarmowego.
Małopłytkowość i trombocytoza:
* zwiększona liczba płytek > 400 G/L
** łagodne, przemijające i bezobjawowe w pierwszych dniach terapii
Inne klinicznie istotne działania niepożądane:
Reakcje te wymieniono poniżej, niezależnie od wskazań, według klasyfikacji układów i narządów, pogrupowane według częstości i kolejności malejącego nasilenia.
* takie jak obrzęk w miejscu wstrzyknięcia, krwotok, nadwrażliwość, stan zapalny, łagodny obrzęk, ból lub reakcje miejscowe (NOS)
**poziom transaminaz >3 razy wyższy od górnej granicy normy
Doświadczenie postmarketingowe
Następujące działania niepożądane zostały zidentyfikowane podczas stosowania leku Clexane po jego dopuszczeniu do obrotu i dopuszczeniu do obrotu.Reakcje te wynikają ze zgłoszeń spontanicznych, dlatego ich częstość jest „nieznana” (częstość nie może być określona na podstawie dostępnych danych).
• Zaburzenia układu odpornościowego
- Reakcje anafilaktyczne / rzekomoanafilaktyczne, w tym wstrząs
• Zaburzenia układu nerwowego
- Bół głowy
• Patologie naczyniowe
- Zgłaszano przypadki krwiaków rdzeniowych lub nadtwardówkowych w związku z profilaktycznym stosowaniem heparyny podczas znieczulenia podpajęczynówkowego lub zewnątrzoponowego lub nakłucia lędźwiowego. Reakcje te spowodowały zmiany neurologiczne różnego stopnia, w tym długotrwały lub trwały paraliż (patrz punkt 4.4).
• Zaburzenia krwi i układu limfatycznego
- niedokrwistość (głównie w kontekście krwawienia)
- Przypadki małopłytkowości immuno-alergicznej z zakrzepicą; w niektórych z tych przypadków zakrzepica była powikłana zawałem narządu lub niedokrwieniem kończyny (patrz punkt 4.4)
- Eozynofilia izolowana lub związana z objawami skórnymi
• Zaburzenia skóry i tkanki podskórnej
- Nadwrażliwość zapalenie naczyń krwionośnych skóry, martwica skóry zwykle zlokalizowana w miejscu wstrzyknięcia (reakcje te są zwykle poprzedzone pojawieniem się plamicy lub rumieniowych, naciekających i bolesnych blaszek miażdżycowych). W takich przypadkach konieczne jest przerwanie leczenia enoksaparyną sodową.
- Guzki w miejscu wstrzyknięcia (guzki zapalne, które nie są torbielowatymi wtrętami enoksaparyny sodowej). Zdarzenia te ustąpiły w ciągu kilku dni i nie wymagały przerwania leczenia
- Łysienie
• Zaburzenia mięśniowo-szkieletowe i tkanki łącznej
- Osteoporoza po długotrwałej terapii
Zgłaszanie działań niepożądanych
Zgłaszanie podejrzewanych działań niepożądanych występujących po dopuszczeniu produktu leczniczego do obrotu jest ważne, ponieważ umożliwia ciągłe monitorowanie stosunku korzyści do ryzyka produktu leczniczego. Osoby należące do fachowego personelu medycznego powinny zgłaszać wszelkie podejrzewane działania niepożądane za pośrednictwem krajowego systemu zgłaszania. „Włoska Agencja Leków . Strona internetowa: www.agenziafarmaco.gov.it/it/responsabili
04.9 Przedawkowanie
Co do zasady, nie należy obawiać się poważnych konsekwencji masowego doustnego przyjmowania enoksaparyny (brak zgłoszonych przypadków), biorąc pod uwagę minimalne wchłanianie produktu z żołądka i jelit.
W celu weryfikacji można jednak przeprowadzić oznaczenie aktywności anty-Xa i anty-IIa w osoczu.
Przypadkowe przedawkowanie enoksaparyny drogą pozaustrojową (donaczyniową) lub podskórną może spowodować powikłania krwotoczne z powodu pojawienia się działania przeciwzakrzepowego, które można w dużej mierze zneutralizować przez powolne dożylne wstrzyknięcie protaminy (siarczan lub chlorowodorek).
Dawka protaminy powinna być równa dawce wstrzykniętej enoksaparyny, tj.: 1 mg lub 100 jednostek antyheparyny protaminy w celu zneutralizowania aktywności anty-IIa, określonej przez 1 mg (100 j.m. aXa) enoksaparyny, jeśli enoksaparynę podano w ciągu poprzednie 8 godzin. Jednakże, jeśli enoksaparynę podano więcej niż 8 godzin przed podaniem protaminy lub jeśli ustalono, że wymagana jest druga dawka protaminy, można zastosować wlew 0,5 mg protaminy na 1 mg enoksaparyny. Po 12 godzinach podawania enoksaparyny podawanie protaminy może nie być konieczne.
Jednakże, nawet w przypadku wysokich dawek protaminy, aktywność anty-Xa nigdy nie jest całkowicie zneutralizowana (maksymalnie: około 60%), a tym samym pozwala na utrzymanie aktywności przeciwzakrzepowej.
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE
05.1 Właściwości farmakodynamiczne
Grupa farmakoterapeutyczna: leki przeciwzakrzepowe – heparyna.
Kod ATC: B01AB05.
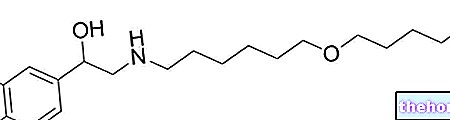
Enoksaparyna sodowa jest heparyną o niskiej masie cząsteczkowej o średniej masie cząsteczkowej około 4500 daltonów.
Rozkład masy cząsteczkowej jest następujący:
2000 do 8000 daltonów ≥ 68%
> 8000 daltonów ≤ 18%.
Sól sodowa enoksaparyny otrzymywana jest przez alkaliczną depolimeryzację estru benzylowego heparyny pochodzącego z błony śluzowej jelita świni.Jej strukturę charakteryzuje grupa kwasu 2-O-sulfo-4-enepiranosuronowego na końcu nieredukującym oraz 2-N,6-O-disulfo-D-glukozamina na redukującym końcu łańcucha Około 20% struktury enoksaparyny (15% do 25%) zawiera bezwodną pochodną 1,6 na redukującym końcu łańcucha. łańcuch polisacharydowy.
W systemie oczyszczonym in vitro enoksaparyna sodowa wykazuje wysoką aktywność anty-Xa (około 100 IU/mg) i niską aktywność anty-IIa lub antytrombiny (około 28 IU/mg) Parametry farmakodynamiczne badane u zdrowych ochotników stężenia enoksaparyny powyżej 100- 200 mg/ml były porównywalne.
Dane kliniczne dotyczące leczenia niestabilnej dławicy piersiowej i zawału mięśnia sercowego innego niż Q
Do dużego, wieloośrodkowego badania włączono i losowo przydzielono 3171 pacjentów z ostrą niestabilną dusznicą bolesną lub zawałem mięśnia sercowego niezwiązanego z zawałem serca, którzy otrzymywali 1 mg enoksaparyny sodowej podskórnie w dawce 1 mg/dobę w skojarzeniu z aspiryną (100 do 325 mg raz na dobę). kg co 12 godzin lub dożylnie w postaci niefrakcjonowanej heparyna w dawkach dostosowanych do czasu częściowej tromboplastyny po aktywacji (aPTT). Pacjenci byli leczeni w szpitalu przez minimum 2 dni do maksimum 8 dni, do czasu ustabilizowania się stanu klinicznego, zabiegu rewaskularyzacji lub wypisu ze szpitala Pacjenci byli obserwowani przez 30 dni Enoksaparyna sodowa w porównaniu z heparyną klasyczną istotnie zmniejszyła częstość występowania nawracająca dusznica bolesna, zawał mięśnia sercowego lub zgon ze względnym zmniejszeniem ryzyka o 16,2% w 14. dniu, przy utrzymaniu przez 30 dni. Ponadto mniej pacjentów w grupie otrzymującej enoksaparynę sodową przeszło rewaskularyzację za pomocą przezskórnej angioplastyki wieńcowej (PTCA) lub pomostowania aortalno-wieńcowego (CABG) (względne zmniejszenie ryzyka w dniu 30: 15,8%).
05.2 Właściwości farmakokinetyczne
Badano parametry farmakokinetyczne enoksaparyny w zalecanych dawkach do jednorazowego i wielokrotnego podania podskórnego oraz po pojedynczym podaniu dożylnym, głównie pod kątem ewolucji aktywności anty-Xa, a także anty-IIa.
Ilościowe oznaczenie aktywności farmakokinetycznej anty-Xa i anty-IIa przeprowadzono metodą amidolityczną zwalidowaną na specyficznym substracie i skalibrowanym wzorcu enoksaparyny w odniesieniu do międzynarodowego wzorca dla heparyn drobnocząsteczkowych (NIBSC).
• Biodostępność i wchłanianie
Całkowita biodostępność enoksaparyny sodowej po wstrzyknięciu podskórnym, oparta na aktywności anty-Xa, jest bliska 100%.U zdrowych ochotników objętość iniekcji w zakresie 100-200 mg/ml nie wpływa na parametry farmakokinetyczne.
Maksymalne działanie anty-Xa w osoczu obserwuje się średnio 3-5 godzin po podaniu podskórnym i osiąga poziomy około 0,2, 0,4, 1,0 i 1,3 j.m./ml anty-Xa po dawkach podskórnych 20 mg, 40 mg, 1,0 mg/kg i 1,5 odpowiednio mg / kg.
Farmakokinetyka enoksaparyny w zalecanych zakresach dawek jest liniowa. Zmienność wewnątrz i między pacjentami jest niewielka.
U zdrowych ochotników, po wielokrotnym podskórnym podaniu dawek 40 mg/dobę i 1,5 mg/kg/dobę, stan stacjonarny osiągany jest w 2. dniu ze średnim wskaźnikiem ekspozycji o około 15% wyższym niż obserwowany po podaniu pojedynczej dawki . Poziomy aktywności enoksaparyny w stanie stacjonarnym można przewidzieć po podaniu pojedynczej dawki. Po wielokrotnym podskórnym podaniu dawek 1 mg/kg dwa razy na dobę, stan stacjonarny osiągany jest po 3 lub 4 dniach ze średnią ekspozycją o 65% większą niż po podaniu pojedynczej dawki oraz ze średnim i minimalnym szczytem wynoszącym około 1,2 i 0,52 jm/ml Ta różnica w stanie stacjonarnym jest spodziewana ze względu na farmakokinetykę enoksaparyny sodowej i mieści się w zakresie terapeutycznym.
Aktywność anty-IIa w osoczu po podaniu podskórnym jest około 10 razy mniejsza niż aktywność anty-Xa. Po wielokrotnym podaniu dawek 1 mg/kg dwa razy na dobę i 1,5 mg/kg/dobę maksymalna aktywność anty-IIa w osoczu jest obserwowana po około 3-4 godzinach od podania podskórnego i osiąga 0,13 j.m./ml i 0,19 j.m./ml.
• Dystrybucja
Objętość dystrybucji aktywności anty-Xa enoksaparyny sodowej wynosi około 5 litrów i jest zbliżona do objętości krwi.
• Metabolizm i eliminacja
Enoksaparyna sodowa jest lekiem o niskim klirensie, średni klirens anty-Xa w osoczu wynosi 0,74 l/h po wlewie dożylnym 1,5 mg/kg trwającym 6 godzin. Wydalanie wydaje się jednofazowe z okresem półtrwania około 4 godzin po pojedynczym podaniu podskórnym i do około 7 godzin po podaniu wielokrotnym. Enoksaparyna sodowa jest metabolizowana głównie w wątrobie poprzez odsiarczanie i/lub depolimeryzację na fragmenty o mniejszej masie cząsteczkowej i bardzo niskiej sile biologicznej.
Klirens nerkowy aktywnych fragmentów stanowi około 10% podanej dawki, podczas gdy całkowite wydalanie nerkowe aktywnych i nieaktywnych fragmentów stanowi 40% dawki.
CHARAKTERYSTYKA PRODUKTU W POSZCZEGÓLNYCH POPULACJACH
• Starsi mieszkańcy
Na podstawie wyników uzyskanych z analizy parametrów farmakokinetycznych w tej populacji, profil farmakokinetyczny enoksaparyny sodowej nie różni się u osób w podeszłym wieku w porównaniu z osobami młodymi, gdy czynność nerek jest prawidłowa. Ponieważ czynność nerek pogarsza się wraz z wiekiem, pacjenci w podeszłym wieku mogą wykazywać zmniejszoną eliminację enoksaparyny sodowej (patrz punkt 4.4).
• Niewydolność nerek
Zaobserwowano liniową zależność w stanie stacjonarnym między klirensem przeciwciała anty-Xa w osoczu a klirensem kreatyniny, wykazując zmniejszenie klirensu enoksaparyny sodowej u pacjentów z zaburzeniami czynności nerek.
Ekspozycja na anty-Xa w stanie stacjonarnym, reprezentowana przez AUC, nieznacznie wzrosła po wielokrotnych podskórnych dawkach 40 mg/dobę u pacjentów z łagodnymi zaburzeniami czynności nerek (klirens kreatyniny 50-80 ml/min) lub umiarkowanymi (klirens kreatyniny 30-50 ml/min). ). U pacjentów z ciężką niewydolnością nerek (klirens kreatyniny
• Waga
U otyłych zdrowych ochotników (BMI 30-48 kg/m2) po wielokrotnym podskórnym podaniu 1,5 mg/kg/dobę średnia wartość AUC aktywności anty-Xa w stanie stacjonarnym jest nieznacznie wyższa niż u osób z grupy kontrolnej. max nie wzrosła. Niższy klirens związany z masą ciała obserwuje się u osób otyłych leczonych podskórnie.
Wykazano, że po podaniu nieskorygowanym pod względem masy ciała, takim jak pojedyncza dawka podskórna 40 mg, ekspozycja na anty-Xa jest o 52% wyższa u kobiet o niskiej masie ciała (
• Hemodializa
W badaniu przeprowadzonym u pacjentów poddawanych dializie po podaniu pojedynczej dawki 0,25 lub 0,50 mg/kg dożylnie szybkość eliminacji była porównywalna, natomiast AUC było podwojone w porównaniu z populacją kontrolną.
05.3 Przedkliniczne dane o bezpieczeństwie
Nie przeprowadzono długoterminowych badań oceniających potencjalne działanie rakotwórcze enoksaparyny.
W badaniach enoksaparyna nie wykazywała działania mutagennego in vitro, w tym test Amesa, test mutacji w komórkach chłoniaka myszy, test aberracji chromosomowych w ludzkich limfocytach oraz badanie aberracji chromosomowych in vivo w szpiku kostnym szczura.
Stwierdzono, że enoksaparyna nie ma wpływu na płodność ani zdolność rozrodczą samców i samic szczurów w dawkach do 20 mg/kg/dobę sc. Badania teratogenne przeprowadzono u ciężarnych samic szczurów i królików z zastosowaniem dawek enoksaparyny do 30 mg/kg/dobę. w dniu podania podskórnego Nie stwierdzono działania teratogennego ani fetotoksycznego powodowanego przez enoksaparynę.
Poza działaniem przeciwzakrzepowym enoksaparyny, w badaniu toksyczności podskórnej u szczurów i psów przy dawce 15 mg/kg/dobę przez 13 tygodni ani w badaniu toksyczności podskórnej i dożylnej przy dawce 10 mg/kg mc. / dzień przez 26 tygodni u szczurów i małp.
06.0 INFORMACJE FARMACEUTYCZNE
06.1 Zaróbki
Woda do wstrzykiwań.
06.2 Niekompatybilność
Nie mieszać z innymi lekami.
06.3 Okres ważności
3 lata.
06.4 Specjalne środki ostrożności przy przechowywaniu
Nie przechowywać w temperaturze powyżej 25°C.
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania
Pudełko zawierające 6 ampułko-strzykawek 0,2 ml (2000 j.m. aXa) z automatycznym systemem bezpieczeństwa lub bez
Pudełko zawierające 6 ampułko-strzykawek po 0,4 ml (4 000 j.m. aXa) z automatycznym systemem bezpieczeństwa lub bez
06.6 Instrukcje użytkowania i obsługi
Ampułko-strzykawka jest gotowa do natychmiastowego użycia.
Roztwór Clexane do wstrzykiwań może być dostarczany w ampułko-strzykawkach z automatycznym systemem zabezpieczającym, który zapobiega ukłuciu się igłą po wstrzyknięciu.
Więcej informacji na temat używania strzykawki, patrz punkt 4.2.
07.0 PODMIOT POZWOLENIA NA DOPUSZCZENIE DO OBROTU
Sanofi S.p.A. - Viale L. Bodio, 37 / B - 20158 Mediolan
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
Clexane 2000 U.I. aXa / 0,2 ml roztwór do wstrzykiwań - 6 ampułko-strzykawek po 0,2 ml AIC n. 026966034
Clexane 2000 U.I. aXa / 0,2 ml roztwór do wstrzykiwań - 6 ampułko-strzykawek po 0,2 ml z systemem bezpieczeństwa AIC n. 026966059
Clexane 4000 j.m. aXa / 0,4 ml roztwór do wstrzykiwań - 6 ampułko-strzykawek po 0,4 ml AIC n. 026966046
Clexane 4000 j.m. aXa / 0,4 ml roztwór do wstrzykiwań - 6 ampułko-strzykawek po 0,4 ml z systemem bezpieczeństwa AIC n. 026966061
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA
01.02.1993 / 16.02.2008
10.0 DATA ZMIAN TEKSTU
Październik 2014