Ogólność
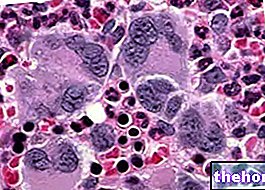
Leczenie przewlekłej białaczki szpikowej (CML) obejmuje kilka opcji terapeutycznych, które mogą utrzymać chorobę pod kontrolą przez dłuższy czas. Rutynowe badania krwi i szpiku kostnego oraz częste badania przez hematologa lub onkologa mogą monitorować postęp nowotworu.

Z wyników badań medycznych (morfologia krwi, badania cytogenetyczne i molekularne) można zrozumieć:
- Stopień skuteczności leczenia w czasie i ewolucja odpowiedzi na terapię;
- Jeśli choroba nie reaguje już na leki (odporność na terapię).
Monitorowanie i odpowiedź na terapię
Prawidłowe monitorowanie przebiegu choroby jest niezbędne do weryfikacji skuteczności terapii, a w konsekwencji do szybkiej interwencji w przypadku niepowodzenia leczenia.
Wykorzystywana jest analiza cytogenetyczna i badania biologii molekularnej, a także w celach diagnostycznych, także w celu oceny stopnia odpowiedzi na protokół terapeutyczny i podkreślenia utrzymywania się choroby po leczeniu (badanie minimalnej choroby resztkowej):
- Pełna odpowiedź hematologiczna: Kiedy terapia zaczyna przynosić efekty, liczba komórek białaczkowych jest zmniejszona. Testy hematologiczne nie są już w stanie wykryć nieprawidłowych klonów, ale jest to możliwe dzięki analizie cytogenetycznej.
- Całkowita odpowiedź cytogenetyczna: uzyskana, gdy obecność chromosomu Filadelfia (Ph) nie jest już wskazywana przez konwencjonalną analizę cytogenetyczną (standardowe podejście do monitorowania odpowiedzi na leczenie) lub przez hybrydyzację fluorescencyjną in situ (FISH), technikę, która ocenia odsetek Ph + komórki szpiku kostnego. Analiza cytogenetyczna, wykonywana na cienkoigłowej aspirowanej próbce szpiku kostnego, jest również jedyną metodą określenia obecności jakichkolwiek zmian chromosomalnych, oprócz chromosomu Filadelfia, mających znaczenie prognostyczne.
- Całkowita odpowiedź molekularna: osiągana, gdy analiza molekularna nie jest w stanie wykryć ekspresji hybrydowego genu BCR/ABL. Terapia okazała się skuteczna, a sygnały molekularne, które promują produkcję białek bcr-abl, są tak niskie, że nie można ich wykryć nawet za pomocą bardzo czułych testów, takich jak molekularne. Podwyższone poziomy transkryptów, które są monitorowane, mogą wskazywać na utratę odpowiedzi na leczenie.
Osiągnięcie tych wyników jest bardzo ważnym wynikiem: wiele badań pokazuje, że pacjenci z pełną odpowiedzią cytogenetyczną i molekularną mają bardzo duże prawdopodobieństwo przeżycia długiego czasu, bez progresji choroby do fazy przyspieszonej i/lub blastycznej .
Na skuteczność terapii może wpływać wiele czynników, dlatego w początkowych etapach zaleca się wykonanie badań po 3, 6, 12 i 18 miesiącach.
Uzyskane dotychczas informacje z badań klinicznych, które definiują optymalną odpowiedź i niepowodzenie w różnych momentach terapii, doprowadziły do sformułowania schematu monitorowania, którego należy przestrzegać w celu prawidłowego postępowania z pacjentem (wskazania zaproponowane przez Europejska sieć białaczki):
Hematolog (lub onkolog) będzie w stanie ustalić pewne cele i zweryfikować skuteczność terapii w konkretnym przypadku klinicznym, ponieważ pacjenci różnie reagują na terapię i nie wszyscy są w stanie osiągnąć optymalne terapeutyczne kamienie milowe w przewidzianym czasie ...
Opcje terapeutyczne
Głównym celem leczenia CML jest „osiągnięcie całkowitej remisji molekularnej: choroba jest kontrolowana przez leczenie (nawet jeśli nie znika całkowicie), a liczba produkowanych patologicznych klonów jest wystarczająco ograniczona, aby nie powodować żadnych objawów. całkowicie pozbyć się komórek białaczkowych, leczenie może pomóc w osiągnięciu długotrwałej remisji choroby.
Cele terapeutyczne mogą obejmować:
- Ogranicz objawy przewlekłej białaczki szpikowej;
- Przywróć normalne parametry związane z morfologią krwi;
- Zmniejszenie liczby komórek białaczki z chromosomem Philadelphia (Ph +) i sygnałów molekularnych (transkrypty BCR / ABL);
- Dążyć do zaniku chromosomów Philadelphia + (pełna odpowiedź cytogenetyczna).
Konwencjonalne leki przeciwblastyczne
Niektóre leki przeciwblastyczne, takie jak busulfan (alkilowanie) i l ”hydroksymocznik (specyficzny inhibitor syntezy DNA), były stosowane, zwłaszcza w przeszłości, do uzyskania cytoredukcji i kontroli choroby w fazie przewlekłej. Leczenie konwencjonalne skutkowało poprawą jakości życia, ale nie było w stanie znacząco zmienić naturalnego przebiegu choroby ani zapobiec progresji do fazy przyspieszonej/blastycznej.
Rekombinowany interferon alfa
Od początku lat 80. wprowadzono interferony pozwoliło zaobserwować, poza redukcją i normalizacją udziału granulocytów, osiągnięcie negatywizacji badań cytogenetycznych i molekularnych, indukujących dłuższy czas trwania fazy przewlekłej, a w konsekwencji zmniejszenie ewolucji w fazie przyspieszonej i/lub blastycznej. Interferon-alfa ograniczył rolę konwencjonalnej terapii CML: lek ten jest w stanie wywołać pełną odpowiedź cytogenetyczną u 20-30% pacjentów, w szczególności zakłócając translację sygnałów proliferacyjnych w komórkach Ph+ i hamując namnażanie komórek progenitorowych. Interferon-alfa działa również pośrednio na przeżycie komórek białaczkowych, zmniejszając ich adhezję komórkową i wzmacniając aktywność komórek układu odpornościowego.
Ograniczeniem w stosowaniu tego leku jest jego znaczna toksyczność.Skutki uboczne interferonu obejmują zmęczenie, gorączkę i utratę wagi. W celu poprawy uzyskanych wyników interferon połączono z innymi środkami cytotoksycznymi.Wykazano, że jedynie połączenie interferonu z arabinozydem cytozyny (ARA-C) zapewnia lepsze wyniki niż sam interferon, jednak bez wyraźnej korzyści w zakresie przeżywalności.
Allogeniczny przeszczep szpiku kostnego
Przeszczep komórek macierzystych od zdrowego dawcy zgodnego z biorcą (przeszczep allogeniczny) jest od lat najczęstszym wskazaniem terapeutycznym i do dziś stanowi jedyną terapię zdolną do definitywnego zwalczenia nowotworu.
Ta procedura, wykonywana w fazie przewlekłej, może skutkować pięcioletnim przeżyciem bez choroby w około 50% przypadków.
Allogeniczny przeszczep szpiku kostnego obejmuje pierwszą fazę niszczenia wszystkich (lub prawie wszystkich) komórek Ph+ poprzez terapię kondycjonującą (chemioterapia w połączeniu z napromienianiem całego ciała), a następnie rekonstytucję szpiku krwiotwórczego przez podane w infuzji komórki macierzyste dawcy. Ponadto limfocyty szpiku dawcy przyczyniają się do kontroli i/lub eliminacji wszelkich komórek Ph+ z efektem immunologicznym zwanym efektem „przeszczep przeciw białaczce” (przeszczep przeciw białaczce). Odpowiedź na terapię można monitorować, oceniając, czy zmiany molekularne typowe dla przewlekłej białaczki szpikowej zniknęły. Allogeniczny przeszczep szpiku kostnego stanowi leczenie, które jest w stanie „wyleczyć" CML, ale niestety wiąże się z częstością niepowodzeń z powodu śmiertelnej toksyczności i/lub nawrotu. Procedura ta jest w rzeczywistości bardzo wymagająca i może na nią wpływać wiek pacjenta. pacjent, pacjent i przedwczesne przeszczepienie (miesiące lub lata od rozpoznania fazy przewlekłej): ze względu na potencjalne niebezpieczeństwo jest wykonalne tylko u pacjentów poniżej 55 roku życia, bez dalszych współistniejących patologii. Dlatego przeszczep allogeniczny stanowi realną szansę terapeutyczną tylko dla mniejszości pacjentów z CML (również biorąc pod uwagę trudności w znalezieniu zgodnego dawcy komórek macierzystych).
Niedawno u pacjentów z przewlekłą białaczką szpikową niekwalifikujących się do przeszczepu allogenicznego (wiek, brak dawcy, odmowa itp.) zaproponowano autotransplantację. Szpik kostny pacjenta, poddany reinfuzji po „celowo odpowiedniej terapii cytobójczej dla komórek Ph+ (z interferonem antyblastycznym +), odtworzyłby się z przeważającą ponowną ekspansją komórek Ph-.
Mesylan imatinibu (Glivec ®)
Historia leczenia przewlekłej białaczki szpikowej została zrewolucjonizowana przez wprowadzenie pierwszego inhibitora kinazy tyrozynowej (mesylanu imatinibu), który w znacznym stopniu przyczynił się do poprawy jakości życia pacjentów.
Imatinib jest swoistym inhibitorem BCR/ABL, zaprojektowanym po zrozumieniu biologii molekularnej choroby i stosowanym w leczeniu przewlekłej białaczki szpikowej Ph+.
Lek jest w stanie wywołać całkowitą remisję cytogenezy molekularnej u 80-90% pacjentów, a także jest aktywny w nowotworach szpiku z eozynofilią i udziałem PDGRF (płytkowy czynnik wzrostu, mitogen surowicy zaangażowany w wiele stanów patologicznych, co sprzyja chemotaksji i proliferacji). Pojemność).
Imatinib selektywnie blokuje aktywność kinazy tyrozynowej BCR/ABL poprzez mechanizm hamujący ATP: lek wiąże cząsteczkę wysokoenergetyczną (ATP) dostępną w specyficznej domenie kinazy BCR/ABL, zapobiegając fosforylacji innych substratów i blokując kaskadę reakcji, które byłyby odpowiedzialne za proces generowania klonów Ph + białaczkowych. Stosowana dawka tej cząsteczki (metysylan imatynibu) waha się od 400 mg/dobę do 800 mg/dobę w zależności od fazy choroby i odpowiedzi. Obecnie jest lekiem z wyboru w leczeniu CML ze względu na jego niezwykłą skuteczność. Działania niepożądane, odwracalne po zawiesinie i/lub zmniejszeniu dawki, mogą być różne (zwiększona aktywność aminotransferaz, nudności, wysypki skórne, zatrzymanie płynów itp.).
Zaobserwowano przypadki wykazujące oporność na lek w czasie (na przykład pacjenci z zaawansowaną chorobą) i zidentyfikowano biologiczno-kliniczne kryteria określające rodzaj odpowiedzi na leczenie. Wydaje się, że mechanizmy odpowiedzialne za tę oporność są wielorakie (mutacje domeny kinazy, amplifikacja/nadekspresja BCR/ABL, ewolucja klonalna…). W takich przypadkach kontynuacja leczenia imatinibem nie jest już odpowiednia.
W przypadku pacjentów z tymi schorzeniami możliwe opcje to:
- Przeszczep allogeniczny;
- Terapia konwencjonalna (hydroksymocznik, busulfan itp.);
- L ”interferon;
- Terapia eksperymentalna (inhibitorami kinazy tyrozynowej II generacji).
Inhibitory kinazy tyrozynowej drugiej generacji
Niepowodzenie terapii Imatinibem wiąże się z postępem przyspieszonej i/lub blastycznej przewlekłej białaczki szpikowej i niesie ze sobą szczególnie złe rokowania. W ostatnich latach badania farmakologiczne pozwoliły na zastosowanie w praktyce klinicznej inhibitorów kinazy tyrozynowej drugiej generacji, aktywnych u pacjentów, u których rozwinęła się oporność na imatinib: u pacjentów z fazą przewlekłą stosuje się Dasatynib (Sprycel®) i Nilotynib (Tasigna®). i/lub progresji CML opornej na Glivec® i są zdolne do ponownego wywołania pełnej i trwałej odpowiedzi hematologicznej, cytogenetycznej i molekularnej.Liczne badania wykazały jednak, że klon Ph+ - ze względu na swoją niestabilność genetyczną - może rozwinąć mutacje domeny kinazy BCR/ABL i wykazują oporność na różne leki hamujące.Inne cząsteczki w fazie eksperymentalnej (inhibitory III generacji) są skierowane na określone cele przewlekłej białaczki szpikowej, w szczególności są zdolne do uwrażliwiania komórek białaczkowych Ph+ określonymi mutacjami (przykład: Mk-0457 dla opornej CML i z mutacją T315I, która bezpośrednio wpływa t miejsce wiązania imatinibu).
Inne artykuły na temat „Terapia przewlekłej białaczki szpikowej”
- Przewlekła białaczka szpikowa: przewlekła białaczka szpikowa: diagnoza
- Przewlekła białaczka szpikowa: definicja, przyczyny, objawy


-cosa-significa-quando-preoccuparsi.jpg)