Składniki aktywne: gestoden, etynyloestradiol
TRIMINULET tabletki powlekane
Dlaczego używany jest Triminulet? Po co to jest?
Grupa farmakoterapeutyczna: ogólnoustrojowe doustne środki antykoncepcyjne; Naprawiono asocjacje estrogenowo-progestagenowe
Wskazania terapeutyczne: Zapobieganie zapłodnieniu.
Decyzja o przepisaniu produktu TRIMINULET powinna uwzględniać indywidualne czynniki ryzyka występujące u kobiety, szczególnie te związane z żylną chorobą zakrzepowo-zatorową (ŻChZZ) oraz porównanie ryzyka ŻChZZ związanego ze stosowaniem produktu TRIMINULET i innych złożonych hormonalnych środków antykoncepcyjnych zawierających złożone doustne środki antykoncepcyjne (patrz punkt „Przeciwwskazania ”, „Środki ostrożności dotyczące” stosowania „i„ Specjalne ostrzeżenia ”).
Przeciwwskazania Kiedy nie należy stosować Triminulet
Złożonych hormonalnych środków antykoncepcyjnych (COC) nie należy stosować w następujących stanach. Jeśli są one obecne, ważne jest, aby poinformować o tym lekarza.
- Obecność lub ryzyko żylnej choroby zakrzepowo-zatorowej (ŻChZZ) lub żylnej choroby zakrzepowo-zatorowej
- Bieżąca (z antykoagulantem) lub przebyta ŻChZZ (np. zakrzepica żył głębokich [ZŻG] lub zatorowość płucna [ZP])
- Rozpoznana dziedziczna lub nabyta predyspozycja do żylnej choroby zakrzepowo-zatorowej, taka jak oporność na aktywowane białko C (w tym czynnik V Leiden), niedobór antytrombiny III, niedobór białka C, niedobór białka S
- Poważny zabieg chirurgiczny z przedłużonym unieruchomieniem (patrz rozdziały „Środki ostrożności” i „Ostrzeżenia specjalne”)
- Wysokie ryzyko żylnej choroby zakrzepowo-zatorowej ze względu na obecność wielu czynników ryzyka (patrz punkty „Środki ostrożności dotyczące stosowania” i „Specjalne ostrzeżenia”)
- Obecność lub ryzyko tętniczej choroby zakrzepowo-zatorowej (ATE)
- Tętnicza choroba zakrzepowo-zatorowa - obecna lub przebyta tętnicza choroba zakrzepowo-zatorowa (np. zawał mięśnia sercowego) lub stany zwiastujące (np. dławica piersiowa)
- Choroba naczyń mózgowych - obecny lub przebyty udar lub stany zwiastujące (np. przemijający napad niedokrwienny (TIA)
- Znana dziedziczna lub nabyta predyspozycja do tętniczej choroby zakrzepowo-zatorowej, taka jak hiperhomocysteinemia i przeciwciała antyfosfolipidowe (przeciwciała antykardiolipinowe, antykoagulant toczniowy)
- Historia migreny z ogniskowymi objawami neurologicznymi
- Wysokie ryzyko tętniczej choroby zakrzepowo-zatorowej ze względu na obecność wielu czynników ryzyka (patrz punkty „Środki ostrożności dotyczące stosowania” i „Specjalne ostrzeżenia”) lub obecność poważnego czynnika ryzyka, takiego jak:
- cukrzyca z objawami naczyniowymi
- ciężkie nadciśnienie
- ciężka dyslipoproteinemia
- Żółtaczka (zażółcenie skóry) lub ciężka choroba wątroby, obecna lub przeszła.
- Obecne lub przebyte zapalenie trzustki, jeśli jest związane z ciężką hipertriglicerydemią
- Nowotwór piersi lub narządów płciowych (rak endometrium), obecny lub przeszły.
- Łagodny lub złośliwy guz wątroby, obecny lub przeszły.
- Krwawienie z pochwy niewiadomego pochodzenia.
- Znana lub podejrzewana ciąża
- Nadciśnienie, nadciśnienie w wywiadzie, choroby związane z nadciśnieniem lub choroba nerek.
- Połączenie z Ritonavirem.
- Nadwrażliwość na substancje czynne lub na którąkolwiek substancję pomocniczą.
Jeśli którykolwiek z tych stanów pojawi się po raz pierwszy podczas stosowania produktu, należy natychmiast przerwać jego stosowanie i skonsultować się z lekarzem. W międzyczasie stosuj niehormonalne metody antykoncepcji. Zobacz także „Uwagi ogólne”.
Środki ostrożności dotyczące stosowania Informacje ważne przed przyjęciem leku Triminulet
Ogólne notatki
W tej ulotce opisano niektóre sytuacje, w których konieczne jest przerwanie stosowania produktu lub w których może wystąpić zmniejszenie skuteczności samego produktu. W takich sytuacjach nie należy odbyć stosunku płciowego lub zastosować dodatkowe niehormonalne środki antykoncepcyjne, takie jak stosowanie prezerwatyw lub innych metod barierowych.Nie należy stosować metod pomiaru rytmu i temperatury podstawowej, które mogą być zawodne, ponieważ zmiany temperatury i śluzu szyjkowego, które występują podczas cyklu miesiączkowego.
Przed rozpoczęciem lub wznowieniem przyjmowania pigułki wskazane jest przeprowadzenie dokładnego badania lekarskiego.
Ponadto wskazane jest przeprowadzanie okresowych wizyt kontrolnych, przynajmniej raz w roku, w trakcie stosowania produktu.
Częstotliwość i rodzaj wizyt zostaną ustalone przez lekarza i będą miały na celu w szczególności kontrolę ciśnienia krwi, badanie piersi, wątroby, kończyn, brzucha i ginekologię ogólną, w tym badanie cytologiczne i względne badania krwi.
Pierwsza wizyta kontrolna powinna odbyć się 3 miesiące po rozpoczęciu COC. Badania wymagane na pierwszej wizycie i opisane powyżej powinny być przeprowadzane podczas każdej corocznej wizyty.
Podobnie jak wszystkie tabletki antykoncepcyjne, TRIMINULET nie chroni przed zakażeniem wirusem HIV (AIDS) ani innymi chorobami przenoszonymi drogą płciową.
TRIMINULET jest przeznaczony do użytku osobistego i nie może być dostępny dla kilku osób jednocześnie.
Środki ostrożności
W przypadku wystąpienia któregokolwiek z wymienionych poniżej stanów, stosowanie tabletki złożonej może wymagać ścisłego nadzoru lekarza, dlatego przed rozpoczęciem stosowania należy ostrzec lekarza o wystąpieniu któregokolwiek z powyższych stanów. może zalecić zupełnie inną (niehormonalną) metodę antykoncepcji.
- Palić;
- cukrzyca;
- nadwaga;
- nadciśnienie; (patrz „Ostrzeżenia specjalne”);
- wady zastawek serca lub niektóre zaburzenia rytmu serca;
- zapalenie żył powierzchownych (zapalenie żył);
- żylaki;
- migrena; (patrz „Ostrzeżenia specjalne”);
- depresja; (patrz „Ostrzeżenia specjalne”);
- padaczka;
- wysoki poziom cholesterolu i trójglicerydów (tłuszczów) we krwi, obecny lub w przeszłości, nawet u bliskich członków rodziny; (patrz „Ostrzeżenia specjalne”);
- guzki piersi;
- historia raka piersi u bliskich krewnych;
- choroba wątroby lub pęcherzyka żółciowego; (patrz „Ostrzeżenia specjalne”);
- choroba Leśniowskiego-Crohna lub wrzodziejące zapalenie jelita grubego (przewlekła choroba zapalna jelit);
- toczeń rumieniowaty układowy (choroba atakująca skórę całego ciała);
- zespół hemolityczno-mocznicowy (zaburzenie krzepnięcia krwi powodujące niewydolność nerek);
- anemia sierpowata;
- porfiria;
- obecna lub przebyta ostuda (żółtawo-brązowe pigmentowe plamy na skórze, szczególnie na twarzy). W takim przypadku unikaj długotrwałej ekspozycji na słońce lub promienie ultrafioletowe;
- poprzednia opryszczka ciążowa;
- niektóre stany patologiczne charakteryzujące się opornością na aktywowane białko C, hiperhomocysteinemią, niedoborem antytrombiny III, niedoborem białka C, niedoborem białka S, zespołem przeciwciał antyfosfolipidowych (przeciwciała antykardiolipinowe, antykoagulant toczniowy), które predysponują do wystąpienia zakrzepicy żylnej lub tętniczej;
- pląsawica Sydenhama (choroba ośrodkowego układu nerwowego);
- utrata słuchu spowodowana otosklerozą.
W przypadku pierwszego pojawienia się, nawrotu lub pogorszenia któregokolwiek z powyższych stanów podczas stosowania pigułki należy skonsultować się z lekarzem.
Preparatów hypericum perforatum nie należy przyjmować jednocześnie z produktami leczniczymi zawierającymi doustne środki antykoncepcyjne, digoksynę, teofilinę, karbamazepinę, fenobarbital, fenytoinę ze względu na ryzyko zmniejszenia stężenia w osoczu i zmniejszonej skuteczności terapeutycznej doustnych środków antykoncepcyjnych, digoksynę, teofilinę, karbamazepinę, fenobarbital (patrz rozdział „Interakcje”).
Interakcje Jakie leki lub pokarmy mogą zmienić działanie Triminuletu?
Poinformuj swojego lekarza lub farmaceutę, że ostatnio przyjmowałeś jakiekolwiek inne leki, nawet te bez recepty.
Niektóre leki mogą zapobiegać „skutecznemu działaniu pigułki. Należą do nich prymidon, fenytoina, barbiturany, karbamazepina (stosowana w leczeniu padaczki), ryfampicyna (stosowana w leczeniu gruźlicy), ampicylina, tetracykliny, gryzeofulwina (antybiotyki stosowane w leczeniu chorób zakaźnych) , rytonawir, modafinil, flunaryzyna, niektóre inhibitory proteazy i newirapina.
Inne leki przeciwpadaczkowe (oksykarbamazepina, topiramat, felbamat) również mogą zmniejszać skuteczność pigułki.
Preparaty na bazie hypericum perforatum nie powinny być stosowane jednocześnie z doustnymi środkami antykoncepcyjnymi, ponieważ może to prowadzić do utraty skuteczności antykoncepcji.Zgłaszano niepożądane ciąże i wznawianie cyklu miesiączkowego.Jest to spowodowane indukcją enzymów odpowiedzialnych za metabolizm leki z preparatów na bazie hypericum perforatum. Efekt indukcji może utrzymywać się przez co najmniej 2 tygodnie po zaprzestaniu leczenia produktami Hypericum perforatum.
Zawsze informuj lekarza przepisującego o wszelkich lekach, które już przyjmujesz, a także poinformuj innych lekarzy lub dentystów przepisujących inne leki, że stosujesz TRIMINULET, aby mogli ustalić, czy i na jak długo jest to potrzebne. Substancje, które mogą zwiększać stężenie produktu leczniczego w surowicy:
- Atorwastatyna.
- Konkurencyjne inhibitory siarczanowania w ścianie przewodu pokarmowego, takie jak kwas askorbinowy (witamina C) i paracetamol (acetaminofen).
- Substancje hamujące izoenzymy cytochromu P450 3A4, takie jak indynawir, flukonazol, worykonazol i troleandomycyna.
Troleandomycyna może zwiększać ryzyko cholestazy wewnątrzwątrobowej podczas jednoczesnego podawania z doustnymi środkami antykoncepcyjnymi.
Etynyloestradiol może zaburzać metabolizm innych leków poprzez hamowanie wątrobowych enzymów mikrosomalnych lub indukowanie sprzęgania wątrobowego leków, szczególnie glukurono-koniugacji lub przez inne mechanizmy. zmniejszone (np. lamotrygina, lewotyroksyna, walproinian).
Stosowanie pigułki może wpływać na wyniki niektórych badań krwi, ale zmiany te zwykle mieszczą się w normalnym zakresie. Dlatego wskazane jest poinformowanie lekarza, który zlecił wykonanie badań, że przyjmujesz pigułkę.
Ostrzeżenia Ważne jest, aby wiedzieć, że:
W przypadku wystąpienia któregokolwiek z wymienionych poniżej warunków lub czynników ryzyka, należy omówić z kobietą przydatność preparatu TRIMINULET.
W przypadku pogorszenia się lub pierwszego pojawienia się któregokolwiek z tych czynników ryzyka lub stanów, kobieta powinna skonsultować się z lekarzem w celu ustalenia, czy należy przerwać stosowanie preparatu TRIMINULET.
Atak serca
Stosowanie złożonych doustnych środków antykoncepcyjnych wiąże się ze zwiększonym ryzykiem wystąpienia zawału mięśnia sercowego.Ryzyko występuje głównie u palaczy lub kobiet z innymi czynnikami ryzyka choroby niedokrwiennej serca, takimi jak nadciśnienie tętnicze, hipercholesterolemia, olbrzymia otyłość, cukrzyca oraz u kobiet palących Ryzyko jest bardzo niskie poniżej 30 roku życia.
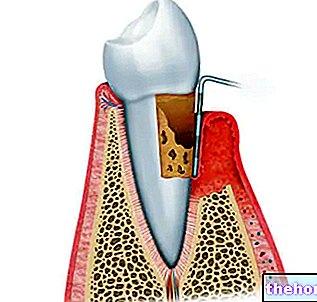
Ryzyko żylnej choroby zakrzepowo-zatorowej (ŻChZZ)
Stosowanie jakichkolwiek złożonych hormonalnych środków antykoncepcyjnych (COC) powoduje zwiększone ryzyko żylnej choroby zakrzepowo-zatorowej (ŻChZZ) w porównaniu z niestosowaniem. Produkty zawierające lewonorgestrel, norgestymat lub noretysteron są związane z niższym ryzykiem VTE. Ryzyko związane z innymi produktami. taki jak TRIMINULET może być dwojaki.Decyzja o zastosowaniu produktu innego niż ten, który wiąże się z niższym ryzykiem VTE, powinna zostać podjęta wyłącznie po rozmowie z kobietą, aby upewnić się, że rozumie ona ryzyko VTE związane z TRIMINULET, sposób, w jaki pacjent obecne czynniki ryzyka wpływają na to ryzyko i fakt, że ryzyko rozwoju ŻChZZ jest największe w pierwszym roku stosowania.Istnieją również dowody na to, że ryzyko wzrasta, gdy przyjmowanie COC zostanie wznowione po przerwie 4 lub więcej tygodni.
Około 2 na 10 000 kobiet, które nie stosują CHC i nie są w ciąży, rozwinie ŻChZZ w okresie jednego roku. Jednak u jednej kobiety ryzyko może być znacznie wyższe, w zależności od jej podstawowych czynników ryzyka (patrz poniżej).
Szacuje się, że na 10 000 kobiet stosujących złożone hormonalne środki antykoncepcyjne zawierające gestoden, między 9 a 12 rokiem życia rozwinie się żylna choroba zakrzepowo-zatorowa w ciągu jednego roku; w porównaniu z około 6 kobietami stosującymi COC zawierający lewonorgestrel.
W obu przypadkach liczba żylnych chorób zakrzepowo-zatorowych w ciągu roku jest mniejsza niż przewidywana w ciąży lub w okresie poporodowym.ŻChZZ może być śmiertelna w 1-2% przypadków.
Zakrzepica to tworzenie się skrzepu krwi, który może zablokować żylne lub tętnicze naczynie krwionośne.
Czasami dotyka żył głębokich nóg (zakrzepica żył głębokich). Jeśli skrzep oderwie się od żyły, w której się utworzył, może dosięgnąć i zatkać tętnice płucne, powodując tak zwaną „zatorowość płucną”. Zakrzepica żył głębokich jest rzadkim zjawiskiem i może wystąpić niezależnie od tego, czy bierzesz pigułkę, czy nie; może również wystąpić w czasie ciąży. Ryzyko jest większe u kobiet stosujących pigułkę niż u tych, które jej nie stosują, ale mniejsze niż w czasie ciąży.
W bardzo rzadkich przypadkach zakrzepy mogą również tworzyć się w naczyniach krwionośnych serca (gdzie powodują zawał serca) lub mózgu (gdzie powodują udar). Bardzo rzadko u osób stosujących złożone hormonalne środki antykoncepcyjne zgłaszano zakrzepicę innych naczyń krwionośnych, np. żył i tętnic wątrobowych, krezkowych, nerkowych lub siatkówki.
W niektórych przypadkach zakrzepica może spowodować ciężkie trwałe kalectwo lub nawet doprowadzić do śmierci.
Ryzyko wystąpienia zawału serca lub udaru mózgu wzrasta wraz z wiekiem i liczbą wypalanych papierosów.Kobiety przyjmujące pigułkę, zwłaszcza te powyżej 35 roku życia, muszą rzucić palenie.
W przypadku wzrostu ciśnienia krwi podczas stosowania pigułki może być konieczne przerwanie stosowania produktu.
W przypadku zauważenia możliwych objawów zakrzepicy należy przerwać przyjmowanie tabletek i natychmiast zgłosić się do lekarza (patrz także „Kiedy należy zgłosić się do lekarza”).
Czynniki ryzyka ŻChZZ
Ryzyko żylnych powikłań zakrzepowo-zatorowych u osób stosujących złożone hormonalne środki antykoncepcyjne może znacznie wzrosnąć, jeśli występują dodatkowe czynniki ryzyka, zwłaszcza jeśli występuje więcej niż jeden czynnik ryzyka (patrz tabela).
TRIMINULET jest przeciwwskazany, jeśli u kobiety występuje kilka czynników ryzyka, które zwiększają jej ryzyko zakrzepicy żylnej (patrz punkt „Przeciwwskazania”). Jeśli u kobiety występuje więcej niż jeden czynnik ryzyka, możliwe jest, że zwiększone ryzyko jest większe niż suma poszczególnych czynników; w takim przypadku należy wziąć pod uwagę całkowite ryzyko ŻChZZ. , nie należy przepisywać COC (patrz punkt „Przeciwwskazania”).
Nie ma zgody co do możliwej roli żylaków i zakrzepowego zapalenia żył powierzchownych w powstawaniu i progresji zakrzepicy żylnej.
Należy wziąć pod uwagę zwiększone ryzyko wystąpienia choroby zakrzepowo-zatorowej w ciąży, szczególnie w 6-tygodniowym okresie połogu (informacje dotyczące „Ciąża i laktacja” patrz punkt „Ciąża i laktacja”).
Objawy ŻChZZ (zakrzepica żył głębokich i zatorowość płucna)
Jeśli wystąpią tego typu objawy, kobiety powinny natychmiast zwrócić się o pomoc lekarską i poinformować je, że przyjmują CHC.
Objawy zakrzepicy żył głębokich (DVT) mogą obejmować:
- jednostronny obrzęk nogi i / lub stopy lub wzdłuż żyły w nodze;
- ból lub tkliwość w nodze, która może być odczuwana tylko podczas stania lub chodzenia;
- zwiększone uczucie ciepła w dotkniętej nodze; czerwona lub przebarwiona skóra na nodze.
Objawy zatorowości płucnej (PE) mogą obejmować:
- nagły i niewyjaśniony początek duszności i szybkiego oddechu;
- nagły kaszel, który może być związany z krwiopluciem;
- ostry ból w klatce piersiowej;
- silne zawroty głowy lub zawroty głowy;
- szybkie lub nieregularne bicie serca.
Niektóre z tych objawów (takie jak „duszność” i „kaszel”) są niespecyficzne i mogą być błędnie interpretowane jako częstsze lub mniej poważne zdarzenia (np. infekcje dróg oddechowych).
Inne objawy niedrożności naczyń mogą obejmować: nagły ból, obrzęk lub bladoniebieskie przebarwienie jednej „kończyny”.
Jeśli okluzja ma miejsce w oku, objawy mogą obejmować bezbolesne niewyraźne widzenie lub utratę wzroku. Czasami utrata wzroku następuje niemal natychmiast.
Ryzyko tętniczej choroby zakrzepowo-zatorowej (ATE)
Badania epidemiologiczne wiążą stosowanie złożonych hormonalnych środków antykoncepcyjnych ze zwiększonym ryzykiem tętniczej choroby zakrzepowo-zatorowej (zawału mięśnia sercowego) lub incydentów naczyniowo-mózgowych (np. przemijający napad niedokrwienny, udar).Tętnicze zdarzenia zakrzepowo-zatorowe mogą być śmiertelne.
Czynniki ryzyka ATE
Ryzyko wystąpienia tętniczych powikłań zakrzepowo-zatorowych lub incydentów naczyniowo-mózgowych u osób stosujących złożone hormonalne środki antykoncepcyjne wzrasta w obecności czynników ryzyka (patrz tabela). TRIMINULET jest przeciwwskazany, jeśli u kobiety występuje jeden poważny czynnik lub wiele czynników ryzyka wystąpienia ATE, które zwiększają jej ryzyko zakrzepicy tętniczej (patrz punkt „Przeciwwskazania”). Jeśli u kobiety występuje więcej niż jeden czynnik ryzyka, możliwe jest, że wzrost ryzyka jest większy niż suma poszczególnych czynników; w takim przypadku należy wziąć pod uwagę całkowite ryzyko. nie należy przepisywać COC (patrz punkt „Przeciwwskazania”).
Objawy ATE
Jeśli wystąpią tego typu objawy, kobiety powinny natychmiast skontaktować się z pracownikiem służby zdrowia i poinformować go, że przyjmują CHC.
Objawy udaru naczyniowo-mózgowego mogą obejmować:
- nagłe drętwienie lub osłabienie twarzy, ręki lub nogi, zwłaszcza po jednej stronie ciała;
- nagłe trudności w chodzeniu, zawroty głowy, utrata równowagi lub koordynacji;
- nagłe splątanie, trudności w mówieniu lub rozumieniu;
- nagła trudność widzenia w jednym lub obu oczach;
- nagła, ciężka lub przedłużająca się migrena bez znanej przyczyny;
- utrata przytomności lub omdlenia z drgawkami lub bez drgawek.
Tymczasowe objawy sugerują, że jest to przejściowy atak niedokrwienny (TIA).
Objawy zawału mięśnia sercowego (MI) mogą obejmować:
- ból, dyskomfort, ucisk, ciężkość, uczucie ściskania lub pełności w klatce piersiowej, ramieniu lub poniżej mostka;
- dyskomfort promieniujący do pleców, szczęki, gardła, ramion, żołądka;
- uczucie pełności, niestrawności lub zadławienia;
- pocenie się, nudności, wymioty lub zawroty głowy;
- skrajne osłabienie, niepokój lub duszność;
- szybkie lub nieregularne bicie serca.
Badania / wizyty lekarskie
Przed rozpoczęciem lub wznowieniem stosowania preparatu TRIMINULET należy zebrać pełny wywiad chorobowy (w tym wywiad rodzinny) i wykluczyć ciążę, zmierzyć ciśnienie krwi i przeprowadzić badanie kliniczne, kierując się przeciwwskazaniami (patrz punkt „Przeciwwskazania”). ) i ostrzeżenia (patrz sekcje „Środki ostrożności” i „Ostrzeżenia specjalne”). Ważne jest, aby zwrócić uwagę kobiety na informacje dotyczące zakrzepicy żylnej lub tętniczej, w tym ryzyko związane ze stosowaniem preparatu TRIMINULET w porównaniu z innymi złożonymi hormonalnymi środkami antykoncepcyjnymi, objawy żylnej choroby zakrzepowo-zatorowej i zakrzepicy żył głębokich, znane czynniki ryzyka oraz postępowanie w przypadku podejrzenia zakrzepicy.
Należy również poinformować kobietę o konieczności uważnego przeczytania ulotki dołączonej do opakowania i zastosowania się do jej zaleceń. Częstotliwość i rodzaj badań powinna opierać się na ustalonych wytycznych i powinna być dostosowana do indywidualnej kobiety.
Należy poinformować kobiety, że hormonalne środki antykoncepcyjne nie chronią przed zakażeniem wirusem HIV (AIDS) i innymi chorobami przenoszonymi drogą płciową.
Guzy
Rozpoznanie raka piersi jest nieco częstsze u kobiet stosujących pigułkę niż u kobiet w tym samym wieku, które tego nie robią. Niewielki wzrost liczby rozpoznań raka piersi stopniowo zanika w ciągu 10 lat od przerwania leczenia. Potwierdzone czynniki ryzyka zachorowania na raka piersi obejmują podeszły wiek, wywiad rodzinny, otyłość, brak porodu i starszy wiek w przypadku pierwszej donoszonej ciąży.
Łagodne guzy wątroby, a jeszcze rzadziej złośliwe guzy wątroby, zgłaszano u kobiet przyjmujących pigułki antykoncepcyjne. Takie guzy mogą powodować krwawienie wewnętrzne. Natychmiast skonsultuj się z lekarzem w przypadku silnego bólu brzucha.Najważniejszym czynnikiem ryzyka raka szyjki macicy jest uporczywe zakażenie wirusem brodawczaka ludzkiego. Odnotowano, że rak szyi (szyjki macicy) występuje częściej u kobiet, które stosują pigułkę przez długi czas. Może to nie zależeć od pigułki, ale od zachowań seksualnych i innych czynników ogólnie biorących udział w powstawaniu nowotworów.
Funkcja wątroby
Ostre lub przewlekłe zaburzenia czynności wątroby mogą wymagać przerwania leczenia COC do czasu powrotu parametrów czynności wątroby do normy Powrót żółtaczki cholestatycznej już występującej w ciąży lub podczas wcześniejszego leczenia steroidami płciowymi wymaga przerwania złożonych doustnych środków antykoncepcyjnych.
Kobiety z historią cholestazy związanej z COC lub u których rozwinęła się cholestaza podczas ciąży są bardziej narażone na rozwój cholestazy podczas stosowania COC.
Tych pacjentów przyjmujących COC należy ściśle monitorować, a w przypadku nawrotu cholestazy należy odstawić COC.
Ostre lub przewlekłe zaburzenia czynności wątroby mogą wymagać odstawienia złożonych doustnych środków antykoncepcyjnych do czasu powrotu czynności wątroby do normy. Wczesne rozpoznanie związanego z lekiem uszkodzenia komórek wątroby może zmniejszyć nasilenie hepatotoksyczności po odstawieniu leku.W przypadku rozpoznania uszkodzenia komórek wątroby pacjentki powinny odstawić COC, zastosować niehormonalną metodę kontroli urodzeń i skonsultować się z lekarzem.
Migrena
Pojawienie się lub zaostrzenie migreny lub rozwój bólu głowy o cechach nawracających, uporczywych i ciężkich to sytuacje, które wymagają odstawienia złożonego doustnego środka antykoncepcyjnego i oceny przyczyny. Kobiety z migreną (szczególnie migreną z aurą) przyjmujące złożone doustne środki antykoncepcyjne mogą być narażone na zwiększone ryzyko udaru (patrz „Przeciwwskazania”).
Obrzęk naczynioruchowy
Egzogenne estrogeny mogą wywoływać lub nasilać objawy obrzęku naczynioruchowego, szczególnie u kobiet z dziedzicznym obrzękiem naczynioruchowym.
Wpływ na metabolizm lipidów i węglowodanów
U pacjentek stosujących złożone doustne środki antykoncepcyjne odnotowano „nietolerancję glukozy”.
Chociaż złożone doustne środki antykoncepcyjne mogą wpływać na obwodową oporność na insulinę i tolerancję glukozy, nie ma dowodów na potrzebę dostosowania schematu leczenia u pacjentów z cukrzycą stosujących złożone doustne środki antykoncepcyjne. Pacjenci z cukrzycą lub pacjenci z „nietolerancją glukozy” powinni być uważnie obserwowani (patrz „Środki ostrożności dotyczące stosowania”).
U niektórych kobiet mogą wystąpić zmiany wartości lipidów podczas przyjmowania COC.U kobiet z niekontrolowaną dyslipidemią należy rozważyć niehormonalną metodę zapobiegania porodom.Utrzymująca się hipertriglicerydemia może wystąpić u niewielkiego odsetka kobiet stosujących złożone doustne środki antykoncepcyjne. Zwiększone stężenie triglicerydów w osoczu u osób stosujących COC może prowadzić do zapalenia trzustki i innych powikłań.
Estrogen zwiększa lipoproteinę o wysokiej gęstości w osoczu (cholesterol HDL), podczas gdy w przypadku wielu progestagenów odnotowano spadek poziomu cholesterolu HDL.
Niektóre progestageny mogą podwyższać stężenie lipoprotein o małej gęstości (LDL) i utrudniać kontrolowanie hiperlipidemii.
Wynikowy efekt złożonego doustnego środka antykoncepcyjnego zależy od równowagi osiągniętej pomiędzy działaniem poszczególnych dawek estrogenu i progestagenu oraz rodzaju i całkowitej ilości progestagenów stosowanych w środku antykoncepcyjnym.Zawartość obu hormonów musi być uwzględniona w wybór złożonych doustnych środków antykoncepcyjnych Kobiety leczone z powodu hiperlipidemii powinny być uważnie obserwowane, jeśli zdecydują się na stosowanie złożonych doustnych środków antykoncepcyjnych.
Poziom kwasu foliowego
Stężenie kwasu foliowego w surowicy można zmniejszyć przez skojarzoną doustną terapię antykoncepcyjną. Może to mieć znaczenie kliniczne, jeśli kobieta zajdzie w ciążę wkrótce po odstawieniu COC.
Ciśnienie krwi
Stosowanie doustnych środków antykoncepcyjnych jest przeciwwskazane u kobiet z nadciśnieniem, wysokim ciśnieniem krwi, z nadciśnieniem związanym z chorobą nerek lub z nadciśnieniem w wywiadzie. Chociaż u wielu kobiet przyjmujących złożone doustne środki antykoncepcyjne odnotowano niewielki wzrost ciśnienia krwi, klinicznie istotny wzrost ciśnienia krwi występuje rzadko. Nie ustalono związku między stosowaniem COC a nadciśnieniem, jednak jeśli podczas stosowania COC wystąpi klinicznie istotne nadciśnienie, lekarz powinien, jako środek ostrożności, przerwać przyjmowanie COC i leczyć pacjenta.
Zaburzenia sfery emocjonalnej
Kobiety, które popadają w znaczną depresję podczas przyjmowania złożonych doustnych środków antykoncepcyjnych, powinny przerwać leczenie i zastosować alternatywną metodę antykoncepcji, aby ustalić, czy ten objaw jest związany z narkotykami.Kobiety z depresją w wywiadzie i przyjmujące doustne środki antykoncepcyjne powinny być ściśle monitorowane, aw przypadku wystąpienia ciężkiej depresji leczenie należy przerwać.
Nieregularne krwawienie
Nieregularne krwawienie (plamienie lub krwawienie śródcykliczne) może wystąpić podczas przyjmowania jakichkolwiek doustnych środków antykoncepcyjnych, szczególnie w pierwszych miesiącach leczenia. Dlatego ocena każdego nieregularnego krwawienia z pochwy ma sens dopiero po fazie stabilizacji trwającej około 3 miesięcy. Cykle leczenia Jeśli nieregularne krwawienie utrzymuje się lub występuje po wcześniej regularnych cyklach, należy rozważyć niehormonalną etiologię i wdrożyć odpowiednie środki diagnostyczne, które mogą obejmować łyżeczkowanie, aby wykluczyć nowotwór złośliwy lub ciążę.
U niektórych kobiet krwawienie z odstawienia może nie wystąpić podczas przerwy w przyjmowaniu tabletek. Jeśli COC był przyjmowany zgodnie z opisem w punkcie „Dawka, sposób i czas podawania" jest mało prawdopodobne, aby kobieta była w ciąży. Jednak ciąża jest mało prawdopodobna , jeśli COC nie został prawidłowo przyjęty przed pominięciem krwawienia z odstawienia lub jeśli nie wystąpiły dwa krwawienia z odstawienia, przed kontynuacją przyjmowania COC należy wykluczyć ciążę. (z możliwym brakiem owulacji) lub oligomenorrhea, zwłaszcza jeśli ten stan istniał wcześniej.
Testy laboratoryjne
Stosowanie steroidów antykoncepcyjnych może wpływać na wyniki niektórych badań laboratoryjnych, w tym testów czynnościowych wątroby (m.in. spadek stężenia bilirubiny i fosfatazy alkalicznej), tarczycy (wzrost całkowitej T3 i T4 ze względu na wzrost TBG, zmniejszenie wchłaniania żywicy wolnej T3 ), nadnerczy (wzrost kortyzolu w osoczu, wzrost globuliny wiążącej kortyzol, spadek siarczanu dehydroepiandrosteronu) i nerek (wzrost kreatyniny w osoczu i spadek klirensu kreatyniny), poziomy białek transportowych w osoczu, na przykład globuliny wiążącej kortykosteroidy i lipidów/ frakcje lipoproteinowe, parametry metabolizmu glukozy, krzepnięcia i fibrynolizy, obniżenie poziomu kwasu foliowego w surowicy. Zmiany na ogół mieszczą się w zakresie normalnych wartości laboratoryjnych.
Ciąża i karmienie piersią
Przed zażyciem jakiegokolwiek leku należy zasięgnąć porady lekarza lub farmaceuty.
TRIMINULET nie powinien być stosowany w przypadku ciąży lub podejrzenia ciąży.
Jeśli ciąża zajdzie podczas stosowania COC, leczenie należy przerwać.Nie ma jednoznacznych dowodów na to, że estrogeny i progestageny zawarte w COC mogą uszkodzić płód, jeśli zapłodnienie nastąpi przypadkowo podczas stosowania złożonego COC (patrz „Przeciwwskazania”).
Zwiększone ryzyko wystąpienia choroby zakrzepowo-zatorowej w okresie poporodowym należy wziąć pod uwagę w przypadku ponownego rozpoczęcia stosowania preparatu Triminulet (patrz punkty „Dawka, sposób i czas podawania”, „Środki ostrożności dotyczące stosowania” i „Specjalne ostrzeżenia”).
TRIMINULET nie jest zalecany w okresie karmienia piersią.
Zastosowanie pediatryczne
Bezpieczeństwo i skuteczność złożonych doustnych środków antykoncepcyjnych ustalono u kobiet w wieku rozrodczym.Stosowanie tych leków przed pierwszą miesiączką nie jest wskazane.
Zastosowanie geriatryczne
COC nie są wskazane u kobiet po menopauzie.
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Nie zaobserwowano wpływu na zdolność prowadzenia pojazdów i obsługiwania maszyn.
Ważne informacje o niektórych substancjach pomocniczych
TRIMINULET zawiera sacharozę i laktozę, dlatego w przypadku zdiagnozowania przez lekarza nietolerancji niektórych cukrów, przed przyjęciem tego leku należy skontaktować się z lekarzem.
KIEDY NALEŻY SKONSULTOWAĆ SIĘ Z LEKARZEM
Kontrole okresowe
Podczas stosowania pigułki lekarz zleci pacjentowi okresowe badania kontrolne, zwykle co roku.
Jak najszybciej skontaktuj się z lekarzem:
- jeśli zaobserwujesz jakąkolwiek zmianę swojego stanu zdrowia, szczególnie związaną z tym, co opisano w tej ulotce (patrz także „Przeciwwskazania” i „Środki ostrożności dotyczące” stosowania ”. Nie zapomnij o odniesieniach do bliskich członków rodziny);
- jeśli czujesz guzek w piersi;
- jeśli mają być stosowane inne leki (patrz także „Interakcje”);
- jeśli jesteś unieruchomiony lub musisz przejść operację (skonsultuj się z lekarzem co najmniej cztery tygodnie wcześniej);
- jeśli masz ciężkie i nietypowe krwawienie z pochwy;
- w przypadku pominięcia tabletek w pierwszym tygodniu stosowania i odbycia stosunku płciowego w ciągu siedmiu dni poprzedzających zapomnienie;
- jeśli nie masz miesiączki przez dwa kolejne cykle lub jeśli podejrzewasz ciążę, nie rozpoczynaj nowego opakowania bez zgody lekarza.
Należy przerwać przyjmowanie tabletek i natychmiast skonsultować się z lekarzem, jeśli zauważysz możliwe objawy zakrzepicy:
- kaszel, który zaczyna się nagle;
- silny ból w klatce piersiowej, który może promieniować do lewego ramienia;
- nagła duszność;
- nietypowy, silny, przedłużający się ból głowy lub napad migreny;
- częściowa lub całkowita utrata wzroku lub podwójne widzenie;
- niewyraźna mowa lub niemożność mówienia;
- nagłe zmiany słuchu, zapachu i smaku;
- zawroty głowy lub omdlenia;
- osłabienie lub drętwienie jakiejkolwiek części ciała;
- silny ból brzucha;
- silny ból lub obrzęk jednej nogi;
Powyższe sytuacje i objawy są zilustrowane i wyjaśnione bardziej szczegółowo w innych częściach tej ulotki.
Dawkowanie i sposób użycia Jak stosować Triminulet: Dawkowanie
Jak zażywać TRIMINULET?
Opakowanie kalendarza TRIMINULET zawiera trzy rodzaje tabletek w różnych kolorach: sześć beżowych tabletek ponumerowanych od 1 do 6, pięć ciemnobrązowych tabletek ponumerowanych od 7 do 11, dziesięć białych tabletek ponumerowanych od 12 do 21.
Należy przyjmować jedną tabletkę dziennie przez 21 kolejnych dni, zaczynając od tabletki oznaczonej cyfrą 1 (znajdującą się obok słowa „ROZPOCZNIJ”), po czym następuje 7-dniowa przerwa od zażywania. Następnie należy kontynuować przyjmowanie jednej tabletki następnego dnia kolejność liczbową wskazaną strzałkami, aż do końca opakowania (tabletka 21).
Istotne jest, aby tabletki były przyjmowane dokładnie w kolejności wskazanej przez numerację i strzałki.
Na blistrze należy nakłuć dzień tygodnia, w którym rozpoczyna się przyjmowanie tabletek. Ten sam dzień tygodnia będzie dniem rozpoczęcia każdego kolejnego opakowania; ponadto będzie to ten sam dzień tygodnia, w którym tabletki 1, 8 i 15. Pomoże to sprawdzić i upewnić się, że tabletki są przyjmowane prawidłowo.
Tabletki należy połykać bez rozgryzania, regularnie, możliwie zawsze o tej samej porze, najlepiej po wieczornym posiłku.
Kolejne cykle
Po zażyciu wszystkich 21 tabletek należy odstawić je na 7 dni.W ciągu tych 7 dni wystąpi krwawienie, zwykle 2-3 dni po przyjęciu ostatniej tabletki. Rozpocznij kolejne opakowanie TRIMINULET w dniu 8, nawet jeśli krwawienie nadal trwa. Oznacza to, że druga paczka TRIMINULET zostanie uruchomiona dokładnie w tym samym dniu tygodnia, w którym pierwsza paczka została rozpoczęta cztery tygodnie wcześniej.
Początek pierwszej paczki
Brak antykoncepcji hormonalnej w poprzednim miesiącu.
Rozpocznij przyjmowanie leku TRIMINULET w pierwszym dniu cyklu, czyli w pierwszym dniu miesiączki, przyjmując tabletkę oznaczoną cyfrą 1 (patrz punkt „Jak stosować TRIMINULET”). cyklu, ale w takim przypadku należy stosować dodatkową metodę antykoncepcji (metodę barierową) przez pierwsze siedem dni przyjmowania tabletek TRIMINULET w pierwszym cyklu.
Przejście z innej pigułki „typu złożonego”.
Możesz rozpocząć przyjmowanie leku TRIMINULET następnego dnia po przyjęciu ostatniej pigułki poprzedniego środka antykoncepcyjnego (tj. bez zachowania przerw).Jeżeli poprzednie opakowanie antykoncepcyjne zawiera również tabletki nieaktywne, możesz zażyć TRIMINULET dzień po ostatniej aktywnej tabletce (w razie wątpliwości , zapytaj lekarza). Można ją również rozpocząć później, ale nie później niż dzień po przerwie w przyjmowaniu tabletek (lub dzień po ostatniej nieaktywnej tabletce) poprzedniego środka antykoncepcyjnego.
Zmiana z pigułki zawierającej tylko progestagen (minipigułka).
Możesz przerwać przyjmowanie minipigułki dowolnego dnia i rozpocząć przyjmowanie TRIMINULET następnego dnia o tej samej porze. Jednak przez pierwsze siedem dni przyjmowania tabletek należy stosować dodatkową metodę antykoncepcji (metodę barierową) podczas stosunku.
Zmiana z zastrzyku, implantu lub środka antykoncepcyjnego wewnątrzmacicznego.
Rozpocznij stosowanie preparatu TRIMINULET w dniu, w którym ma nastąpić kolejna iniekcja zawierająca wyłącznie progestagen lub w dniu usunięcia implantu zawierającego wyłącznie progestagen lub wkładki wewnątrzmacicznej zawierającej wyłącznie progestagen.Jednak w ciągu pierwszych siedmiu dni przyjmowania tabletek TRIMINULET należy zastosować dodatkową metodę antykoncepcji (metoda barierowa) podczas uprawiania seksu.
Po porodzie.
Rozpoczęcie stosowania pigułki po porodzie musi ustalić lekarz, który podejmie decyzję o rozpoczęciu leczenia w okresie od 21 do 28 dnia lub później.W tym ostatnim przypadku wskazane jest zastosowanie dodatkowej metody mechanicznej pierwszych 7 dni przyjmowania tabletek TRIMINULET. Jeśli jednak w międzyczasie doszło do stosunku płciowego, należy wykluczyć ciążę lub poczekać na pierwszą miesiączkę przed rozpoczęciem przyjmowania TRIMINULET.
Jeśli karmisz piersią i chcesz zażywać TRIMINULET, najpierw porozmawiaj z lekarzem.
Po aborcji spontanicznej lub indukowanej.
Postępuj zgodnie z zaleceniami lekarza.
Rozwiązanie stosunku pracy
Możesz przerwać stosowanie TRIMINULET w dowolnym momencie.Jeśli nie chcesz zajść w ciążę, skonsultuj się z lekarzem w sprawie innych metod antykoncepcji.
Jeśli chcesz przerwać stosowanie TRIMINULET, ponieważ chcesz mieć macierzyństwo, porozmawiaj ze swoim lekarzem.W takim przypadku zaleca się, aby przed próbą poczęcia poczekać, aż miesiączka znów będzie regularna.
CO ZROBIĆ, JEŚLI...
zapomniałeś wziąć tabletki
- Jeśli od zwykłego spożycia minęło mniej niż 12 godzin, wiarygodność pigułki zostaje zachowana. Pominiętą tabletkę należy przyjąć natychmiast po przypomnieniu sobie i kontynuować leczenie jak zwykle.
- Jeśli od zwykłej pory przyjmowania leku upłynęło więcej niż 12 godzin lub jeśli nie zażyłeś 2 lub więcej aktywnych tabletek, skuteczność pigułki może być zmniejszona. Im większa liczba kolejnych pominiętych tabletek, tym większe ryzyko osłabienia działania antykoncepcyjnego.Ryzyko zajścia w ciążę jest szczególnie wysokie, jeśli pominięto tabletki na początku i na końcu opakowania. Postępuj zgodnie z poniższymi instrukcjami (patrz również poniższy diagram).
Więcej niż jedna zapomniana tabletka w jednym opakowaniu
Skonsultuj się z lekarzem.
Zapomniana jedna tabletka w pierwszym tygodniu
Zażyj tabletkę, gdy tylko sobie o tym przypomnisz (nawet jeśli oznacza to przyjęcie dwóch tabletek jednocześnie) i kontynuuj jak zwykle. Stosować dodatkowe metody antykoncepcji (metoda barierowa) przez kolejne 7 dni.
Jeśli stosunek seksualny miał miejsce w tygodniu poprzedzającym zapomnienie, istnieje możliwość zajścia w ciążę. Natychmiast poinformuj swojego lekarza.
Zapomniano o jednej tabletce w drugim tygodniu
Pominiętą tabletkę należy przyjąć, gdy tylko sobie o tym przypomnisz (nawet jeśli oznacza to przyjęcie dwóch tabletek jednocześnie) i kontynuować jak zwykle. Niezawodność pigułki jest zachowana i nie są wymagane żadne dodatkowe środki antykoncepcyjne.
Jedna tabletka zapomniana w trzecim tygodniu
Można wybrać jedną z poniższych alternatyw, bez konieczności stosowania dodatkowych środków antykoncepcyjnych.
- Pominiętą tabletkę należy przyjąć, gdy tylko sobie o tym przypomnisz (nawet jeśli oznacza to przyjęcie dwóch tabletek jednocześnie) i kontynuować jak zwykle. Rozpocznij nową paczkę, gdy tylko skończy się bieżąca, bez przerwy między dwoma paczkami. Krwawienie z odstawienia może wystąpić dopiero po zakończeniu drugiego opakowania, ale krwawienie międzymiesiączkowe (plamienie) może wystąpić w dniach przyjmowania leku.
- Odstaw tabletki z dotychczasowego opakowania, zachowaj odstęp 7 dni lub mniej (licz także dzień pominiętej pigułki) i kontynuuj z nowym opakowaniem. Jeśli wybierzesz tę alternatywę, zawsze możesz rozpocząć nowy pakiet w tym samym dniu tygodnia, w którym zwykle zaczynasz.
Jeśli zapomnisz przyjąć jedną lub więcej tabletek i nie będziesz mieć miesiączki w pierwszej przerwie bez tabletek, możliwe jest, że jesteś w ciąży. Skonsultuj się z lekarzem przed rozpoczęciem nowego opakowania.
W przypadku wymiotów i/lub biegunki
Jeśli w ciągu 3-4 godzin od przyjęcia leku TRIMINULET wystąpią wymioty lub biegunka, wchłanianie substancji czynnej może być niepełne. To tak, jakby zapomniano o tablecie. Wymagane jest stosowanie tabletek z nowego opakowania, jak opisano powyżej. Dlatego należy postępować zgodnie z instrukcjami podanymi w przypadku pominięcia tabletek.
W przypadku nieoczekiwanego krwawienia
W przypadku wszystkich doustnych środków antykoncepcyjnych krwawienie z pochwy może wystąpić w pierwszych miesiącach stosowania między miesiączkami.Zazwyczaj nieregularne krwawienie ustępuje po przyzwyczajeniu się organizmu do pigułki (zwykle po około 3 cyklach przyjmowania). Zawsze wskazane jest skonsultowanie się z lekarzem, ale zwłaszcza jeśli te krwawienia utrzymują się, nasilają się lub nawracają w pewnych odstępach czasu.
W przypadku braku miesiączki
Jeśli wszystkie tabletki zostały przyjęte prawidłowo, nie wystąpiły wymioty ani nie zostały zażyte inne leki, zajście w ciążę jest bardzo mało prawdopodobne. Kontynuuj używanie produktu jak zwykle.
Jeśli twój okres nie występuje dwa razy z rzędu, możliwe, że jesteś w ciąży. Natychmiast skonsultuj się z lekarzem. Nie należy rozpoczynać nowego opakowania, dopóki lekarz nie wykluczy ciąży.
Przedawkowanie Co zrobić w przypadku przyjęcia zbyt dużej dawki leku Triminulet
W przypadku przypadkowego połknięcia/przyjmowania przedawkowania TRIMINULET należy natychmiast powiadomić lekarza lub udać się do najbliższego szpitala. W przypadku jakichkolwiek pytań dotyczących stosowania leku TRIMINULET, należy zwrócić się do lekarza lub farmaceuty.Objawy przedawkowania po przyjęciu złożonych doustnych środków antykoncepcyjnych u dorosłych i dzieci obejmują nudności, tkliwość piersi, splątanie, ból brzucha, senność/zmęczenie, krwawienie z pozbawienia.
Nie ma swoistych odtrutek, a dalsze leczenie musi być objawowe.
Skutki uboczne Jakie są skutki uboczne Triminuletu?
Jak każdy lek, TRIMINULET może powodować działania niepożądane, chociaż nie u każdego one wystąpią
Jeśli wystąpią jakiekolwiek skutki uboczne, zwłaszcza jeśli są ciężkie i uporczywe, lub zmiana stanu zdrowia, która może być spowodowana przez pigułkę, skonsultuj się z lekarzem.
Istnieje zwiększone ryzyko żylnej choroby zakrzepowo-zatorowej (ŻChZZ) u wszystkich kobiet stosujących złożone doustne środki antykoncepcyjne. Aby uzyskać informacje na temat różnic w ryzyku między COC, zobacz sekcję Specjalne ostrzeżenia.
Poważne skutki uboczne
- Poważne reakcje związane ze stosowaniem pigułki i związane z nią objawy, które wymagają przerwania leczenia opisano również w punkcie „Środki ostrożności dotyczące stosowania”: „Zakrzepica” i „Nowotwory”:
- tętnicze zdarzenia zakrzepowo-zatorowe (w szczególności zawał mięśnia sercowego, udar naczyniowy mózgu, przemijający atak niedokrwienny);
- żylne zdarzenia zakrzepowo-zatorowe (zapalenie żył, zator płucny);
- nadciśnienie, choroba wieńcowa serca;
- hiperlipidemia (hipertriglicerydemia i/lub hipercholesterolemia);
- ciężka mastodynia, łagodna mastopatia;
- intensywne i nietypowe bóle głowy, migreny, zawroty głowy, zmiany widzenia;
- zaostrzenie padaczki;
- rak wątrobowokomórkowy, żółtaczka cholestatyczna, uszkodzenie komórek wątrobowych (np. zapalenie wątroby, upośledzenie czynności wątroby);
- ostuda;
- zapalenie nerwu wzrokowego, zakrzepica naczyń siatkówki.
Opis niektórych działań niepożądanych
Zwiększone ryzyko:
- Tętnicze i żylne zdarzenia zakrzepowe i zakrzepowo-zatorowe, w tym zawał mięśnia sercowego, udar, przemijające napady niedokrwienne, zakrzepica żylna i zatorowość płucna, a ryzyko to omówiono bardziej szczegółowo w rozdziałach „Środki ostrożności dotyczące stosowania” i „Ostrzeżenia specjalne”.
- Śródnabłonkowa neoplazja szyjki macicy i rak szyjki macicy
- diagnoza raka piersi.
- łagodne nowotwory wątroby (np. ogniskowy przerost guzkowy, gruczolak wątroby)
Aby uzyskać więcej informacji, przeczytaj te akapity i natychmiast skonsultuj się z lekarzem.
Inne skutki uboczne
U kobiet stosujących pigułkę zgłaszano następujące działania niepożądane:
Najczęstsze skutki uboczne:
- napięcie piersi, powiększenie, ból i wydzielina
- ból głowy, migrena
- zmiany pożądania seksualnego, obniżony nastrój, drażliwość
- nietolerancja soczewek kontaktowych
- nudności, wymioty i złe samopoczucie
- nerwowość
- zmiany w wydzielinie pochwy
- reakcje skórne
- zatrzymanie płynów / obrzęk
- zmiany masy ciała (wzrost lub spadek), zmiany apetytu (wzrost lub spadek)
- reakcje nadwrażliwości
- skąpe miesiączki, brak miesiączki, bolesne miesiączkowanie
- udręka międzymiesiączkowa
- zapalenie pochwy, w tym kandydoza.
Rzadkie skutki uboczne:
- wymioty, ból brzucha i skurcze brzucha
- depresja
- zaburzenia skórne (trądzik, łysienie, łojotok, nadmierne owłosienie, wysypka, rumień guzowaty, rumień wielopostaciowy)
- reakcje nadwrażliwości, w tym bardzo rzadkie przypadki pokrzywki, obrzęku naczynioruchowego i ciężkich reakcji z objawami ze strony układu oddechowego i krążenia. Pogorszenie tocznia rumieniowatego układowego
- pogorszenie żylaków
- uczucie wzdęcia
- zapalenie trzustki
- niedokrwienne zapalenie jelita grubego
- kamica żółciowa
- nieswoiste zapalenie jelit (choroba Chrona, wrzodziejące zapalenie jelita grubego)
- spadek poziomu kwasu foliowego w surowicy
COC mogą pogorszyć istniejącą wcześniej chorobę pęcherzyka żółciowego i mogą przyspieszyć rozwój tej choroby u wcześniej bezobjawowych kobiet. Przestrzeganie instrukcji zawartych w ulotce dołączonej do opakowania zmniejsza ryzyko wystąpienia działań niepożądanych.
Zgłaszanie skutków ubocznych
Jeśli wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie możliwe działania niepożądane niewymienione w tej ulotce, należy porozmawiać z lekarzem lub farmaceutą. Działania niepożądane można również zgłaszać bezpośrednio za pośrednictwem krajowego systemu zgłaszania pod adresem www.agenziafarmaco.it/it/responsabili Zgłaszanie działań niepożądanych może pomóc w uzyskaniu dodatkowych informacji na temat bezpieczeństwa stosowania tego leku.
Wygaśnięcie i przechowywanie
Termin ważności: patrz data ważności podana na opakowaniu.
Termin ważności dotyczy produktu w nienaruszonym opakowaniu, prawidłowo przechowywanego.
UWAGA: NIE STOSOWAĆ PRODUKTU LECZNICZEGO PO TERMINIE WAŻNOŚCI PODANYM NA OPAKOWANIU.
Przechowywać w temperaturze nieprzekraczającej 25°C.
Leków nie należy wyrzucać do kanalizacji ani domowych pojemników na odpadki. Należy zapytać farmaceutę, jak usunąć leki, których się już nie używa, co pomoże chronić środowisko.
Lek należy przechowywać w miejscu niedostępnym i niewidocznym dla dzieci.
Inne informacje
Kompozycja
Każde opakowanie TRIMINULET zawiera 21 tabletek powlekanych, w tym 6 beżowych tabletek powlekanych, 5 ciemnobrązowych tabletek powlekanych i 10 białych tabletek powlekanych.
Aktywne zasady:
Każda beżowa tabletka powlekana zawiera: 0,050 mg gestodenu, 0,03 mg etynyloestradiolu; każda ciemnobrązowa tabletka drażowana zawiera: 0,070 mg gestodenu, 0,04 mg etynyloestradiolu; każda biała tabletka powlekana zawiera: 0,100 mg gestodenu, 0,03 mg etynyloestradiolu.
Substancje pomocnicze: laktoza, skrobia kukurydziana, powidon 25 000, talk, wersenian wapniowo-sodowy, stearynian magnezu, sacharoza, powidon 700 000, makrogol 6000, węglan wapnia, dwutlenek tytanu, gliceryna, wosk E, żółty tlenek żelaza, czekoladowo-brązowy tlenek żelaza.
Forma i treść farmaceutyczna
Tabletki powlekane do stosowania doustnego.
Pudełko tekturowe zawierające 1 opakowanie kalendarzowe zawierające 21 tabletek powlekanych
Ulotka pakietu źródłowego: AIFA (Włoska Agencja Leków). Treść opublikowana w styczniu 2016 r. Przedstawione informacje mogą być nieaktualne.
Aby mieć dostęp do najbardziej aktualnej wersji, warto wejść na stronę AIFA (Włoskiej Agencji Leków). Zastrzeżenie i przydatne informacje.
01.0 NAZWA PRODUKTU LECZNICZEGO
TABLETKI POWLEKANE TRIMINULETEM
02.0 SKŁAD JAKOŚCIOWY I ILOŚCIOWY
Każda beżowa tabletka powlekana zawiera: 0,050 mg gestodenu, 0,03 mg etynyloestradiolu.
Każda ciemnobrązowa tabletka powlekana zawiera: 0,070 mg gestodenu, 0,04 mg etynyloestradiolu.
Każda biała tabletka powlekana zawiera: 0,100 mg gestodenu; etynyloestradiol 0,03 mg.
Substancje pomocnicze: laktoza, sacharoza.
Pełny wykaz substancji pomocniczych, patrz punkt 6.1.
03.0 POSTAĆ FARMACEUTYCZNA
Tabletki powlekane do stosowania doustnego.
04.0 INFORMACJE KLINICZNE
04.1 Wskazania terapeutyczne
Zapobieganie poczęciu.
04.2 Dawkowanie i sposób podawania
SPOSÓB REKRUTACJI
Opakowanie kalendarza TRIMINULET zawiera trzy rodzaje tabletek w różnych kolorach:
- sześć beżowych tabletek ponumerowanych od 1 do 6
- pięć ciemnobrązowych tabletek ponumerowanych od 7 do 11
- dziesięć białych tabletek od 12 do 21.
Należy przyjmować jedną tabletkę dziennie przez 21 kolejnych dni, zaczynając od tabletki oznaczonej „1”, po czym należy wstrzymać przyjmowanie na 7 dni. Następnie należy przyjmować jedną tabletkę dziennie zgodnie z kolejnością wskazaną strzałkami, aż do koniec opakowania (tabletka 21).
Istotne jest, aby tabletki były przyjmowane dokładnie w kolejności wskazanej przez numerację i strzałki.
Tabletki należy połykać bez rozgryzania, codziennie, możliwie zawsze o tej samej porze, najlepiej po wieczornym posiłku.
Po zażyciu wszystkich 21 tabletek należy zaprzestać ich przyjmowania na 7 dni.
Krwawienie z odstawienia zwykle rozpoczyna się 2 lub 3 dni po ostatniej tabletce i może nie zakończyć się przed rozpoczęciem kolejnego opakowania.
Każde kolejne opakowanie rozpoczyna się dzień po przerwie bez tabletek.
Oznacza to, że druga paczka TRIMINULET zostanie uruchomiona dokładnie w tym samym dniu tygodnia, w którym rozpoczęto pierwszą paczkę, cztery tygodnie wcześniej.
JAK ROZPOCZĄĆ LECZENIE
Brak antykoncepcji hormonalnej w poprzednim miesiącu
Przyjmowanie tabletek TRIMINULET należy rozpocząć w 1. dniu naturalnego cyklu miesiączkowego (tj. w pierwszym dniu miesiączki). zaleca się również stosowanie niehormonalnej barierowej metody antykoncepcji (np. prezerwatywa lub środek plemnikobójczy) w ciągu pierwszych siedmiu dni przyjmowania tabletek TRIMINULET.
Zmiana z innego złożonego doustnego środka antykoncepcyjnego
Pierwszą tabletkę leku TRIMINULET najlepiej przyjąć dzień po ostatniej tabletce zawierającej substancję czynną poprzedniego środka antykoncepcyjnego lub najpóźniej dzień po zwykłej przerwie bez tabletek lub dzień po ostatniej tabletce placebo poprzedniego doustnego środka antykoncepcyjnego.
Zmiana ze środka antykoncepcyjnego zawierającego wyłącznie progestagen (minipigułka, implant, wkładka domaciczna lub preparat do wstrzyknięcia)
Istnieje możliwość zmiany w dowolnym momencie, jeśli zamierzasz przyjąć minipigułkę, a przyjmowanie TRIMINULET powinno rozpocząć się następnego dnia. We wszystkich tych przypadkach należy również zalecić kobiecie stosowanie niehormonalnej metody antykoncepcji przez pierwsze siedem dni przyjmowania tabletek TRIMINULET.
Po aborcji w pierwszym trymestrze
Leczenie preparatem TRIMINULET można rozpocząć natychmiast, bez konieczności stosowania dodatkowych środków antykoncepcyjnych.
Po porodzie lub aborcji w drugim trymestrze
Ponieważ bezpośredni okres poporodowy wiąże się ze zwiększonym ryzykiem wystąpienia choroby zakrzepowo-zatorowej, TRIMINULET nie należy rozpoczynać przed 21-28 dniem po porodzie u matek niekarmiących piersią lub po poronieniu w drugim trymestrze. Należy również zalecić stosowanie niehormonalnych metody antykoncepcji w ciągu pierwszych siedmiu dni przyjmowania leku TRIMINULET. Jeśli jednak w międzyczasie doszło do stosunku płciowego, należy wykluczyć ciążę lub odczekać na pierwszą miesiączkę przed faktycznym rozpoczęciem stosowania leku Triminulet (patrz punkty 4.4 „Zakrzep z zatorami” i 4.6).
NIEREGULARNE SPOŻYCIE TABLETEK
Ochrona antykoncepcyjna może ulec zmniejszeniu, jeśli zapomni się przyjąć tabletki, szczególnie jeśli pominięcie nastąpi w pierwszych dniach cyklu leczenia.
• Jeśli opóźnienie w przyjęciu tabletki w stosunku do zwykłej pory wynosi mniej niż 12 godzin, ochrona antykoncepcyjna nie jest zmniejszona. Pominiętą tabletkę należy przyjąć natychmiast po pominięciu tabletki, a kolejne tabletki należy przyjmować o zwykłej porze.
• Jeśli opóźnienie w przyjęciu jakiejkolwiek tabletki wynosi więcej niż 12 godzin od zwykłej pory lub jeśli 2 lub więcej aktywnych tabletek nie zostanie przyjętych, ochrona antykoncepcyjna nie jest już zapewniona. W związku z tym w codziennej praktyce można podać następujące sugestie.
Pierwszy tydzień
Ostatnią pominiętą tabletkę należy przyjąć natychmiast po zauważeniu pominiętej tabletki, nawet jeśli oznacza to przyjęcie dwóch tabletek tego samego dnia.Następne tabletki należy przyjąć o zwykłej porze. Ponadto przez kolejne 7 dni należy stosować niehormonalną metodę antykoncepcji (np. prezerwatywy) Jeśli stosunek płciowy miał miejsce w poprzednim tygodniu, należy rozważyć możliwość zajścia w ciążę. Im większa liczba pominiętych tabletek i im krótszy okres bez tabletek, tym większe ryzyko zajścia w ciążę.
Drugi tydzień
Ostatnią pominiętą tabletkę należy przyjąć natychmiast po zauważeniu pominiętej tabletki, nawet jeśli oznacza to przyjmowanie dwóch tabletek jednego dnia o tej samej porze.Kolejne tabletki należy przyjmować o zwykłej porze. Stosowanie jakiejkolwiek metody antykoncepcji nie jest konieczne, pod warunkiem, że w ciągu 7 dni poprzedzających pierwszą pominiętą tabletkę tabletki były przyjmowane prawidłowo; jeśli jednak nie lub jeśli pominięto więcej niż jedną tabletkę, należy zalecić dodatkowe środki ostrożności przez 7 dni.
Trzeci tydzień
Biorąc pod uwagę zbliżający się okres bez tabletek, ryzyko zmniejszonej skuteczności antykoncepcji jest większe. Jednak modyfikacja schematu przyjmowania tabletek może nadal zapobiegać zmniejszeniu ochrony antykoncepcyjnej. Przyjmując jedną z dwóch poniższych opcji, nie ma zatem potrzeby stosowania dodatkowych metod antykoncepcji, o ile w ciągu 7 dni poprzedzających pierwszą pominiętą tabletkę wszystkie tabletki były przyjmowane prawidłowo. W przeciwnym razie zaleca się przestrzeganie pierwszej z dwóch opcji, a także stosowanie dodatkowych środków ostrożności przez następne 7 dni.
1. Ostatnią pominiętą tabletkę należy przyjąć natychmiast po zauważeniu pominiętej tabletki, nawet jeśli oznacza to przyjęcie dwóch tabletek tego samego dnia, a kolejne tabletki należy przyjmować o zwykłej porze. Kolejne opakowanie należy rozpocząć natychmiast po zakończeniu poprzedniego, tj. bez zachowania odstępu bez tabletek między dwoma opakowaniami. W takim przypadku krwawienie z odstawienia jest mało prawdopodobne przed końcem drugiego opakowania; jednak podczas przyjmowania tabletek może wystąpić plamienie lub krwawienie śródcykliczne.
2. Można również zalecić zaprzestanie przyjmowania tabletek z aktualnego opakowania.W związku z tym należy zachować odstęp do 7 dni bez tabletek, łącznie z tymi, w których pominięto tabletki, a następnie kontynuować stosowanie nowego opakowania.
Jeśli pominięto tabletki i nie ma krwawienia z odstawienia w pierwszej regularnej przerwie w przyjmowaniu tabletek, należy rozważyć możliwość zajścia w ciążę.
ZALECENIA W PRZYPADKU WYMIOTÓW I/LUB GŁOWÓW
Jeśli w ciągu 3-4 godzin od przyjęcia tabletki wystąpią wymioty lub biegunka, wchłanianie tabletek może być niepełne. wymaga użycia tabletek z nowego opakowania, jak opisano powyżej. Należy zapoznać się z zaleceniami przedstawionymi w punkcie „NIEPRAWIDŁOWE PRZYJMOWANIE TABLETEK”. Jeśli nie chcesz zmieniać zwykłego schematu dawkowania, musisz przyjąć jedną lub więcej dodatkowych tabletek nowy pakiet.
04.3 Przeciwwskazania
Złożonych doustnych środków antykoncepcyjnych nie należy stosować w następujących przypadkach:
• nadwrażliwość na substancje czynne lub na którąkolwiek substancję pomocniczą;
• tętnicze incydenty zakrzepowo-zatorowe lub tętnicza patologia zakrzepowo-zatorowa w historii (w szczególności zawał mięśnia sercowego, udar naczyniowy mózgu);
• żylne incydenty zakrzepowo-zatorowe lub żylna patologia zakrzepowo-zatorowa w wywiadzie (zakrzepica żył głębokich, zator tętnicy płucnej), z czynnikami wyzwalającymi lub bez nich;
• obecne lub wcześniejsze zwiastuny zakrzepicy (na przykład przemijający napad niedokrwienny, dusznica bolesna);
• zaburzenia sercowo-naczyniowe: nadciśnienie, nadciśnienie w wywiadzie, choroby związane z nadciśnieniem lub chorobą nerek, choroba wieńcowa, zastawka, zaburzenia rytmu mogące powodować zakrzepy;
• dziedziczna lub nabyta predyspozycja do zakrzepicy żylnej lub tętniczej
• ból głowy z ogniskowymi objawami neurologicznymi, takimi jak aura
• cukrzyca powikłana mikro- lub makroangiopatią;
• patologia okulistyczna pochodzenia naczyniowego;
• ciężka choroba wątroby, obecna lub przeszła, do czasu powrotu wartości czynności wątroby do normy;
• obecne lub przebyte zapalenie trzustki, jeśli jest związane z ciężką hipertriglicerydemią
• nowotwory wątroby, obecne lub przeszłe, łagodne lub złośliwe;
• rozpoznane lub podejrzewane złośliwe patologie narządów płciowych (rak endometrium) lub piersi, jeśli są zależne od hormonów;
• żółtaczka cholestatyczna ciąży lub żółtaczka po wcześniejszym stosowaniu złożonych doustnych środków antykoncepcyjnych;
• krwawienie z pochwy o nieokreślonym charakterze;
• stwierdzona lub podejrzewana ciąża;
• związek z rytonawirem.
Obecność jednego lub więcej czynników ryzyka zakrzepicy żylnej lub tętniczej może stanowić przeciwwskazanie do stosowania (patrz punkt 4.4).
Jeżeli którykolwiek z tych stanów wystąpi po raz pierwszy podczas stosowania doustnego środka antykoncepcyjnego, preparat należy natychmiast przerwać.
04.4 Specjalne ostrzeżenia i odpowiednie środki ostrożności dotyczące stosowania
ŚRODKI OSTROŻNOŚCI D „UŻYWANIE
BADANIE LEKARSKIE
Przed rozpoczęciem lub wznowieniem podawania COC należy przeprowadzić dokładną historię medyczną, osobistą i rodzinną oraz badanie fizykalne (w tym oznaczenie ciśnienia krwi), jak wskazano w „Przeciwwskazaniach” (pkt 4.3) i „Ostrzeżeniach” (pkt 4.4). .2); badanie należy powtarzać w trakcie stosowania COC co najmniej raz w roku Badanie PAP należy wykonać, jeśli pacjent ma/miał rozwiązłą aktywność seksualną lub w inny sposób. Ważne jest również przeprowadzanie okresowej oceny, ponieważ niektóre przeciwwskazania (na przykład przemijający napad niedokrwienny itp.) lub czynniki ryzyka (na przykład „zakrzepica żylna lub tętnicza w wywiadzie rodzinnym) mogą pojawić się po raz pierwszy podczas stosowania złożony doustny środek antykoncepcyjny. Częstotliwość i rodzaj tych ocen muszą być indywidualnie dostosowane do pacjenta, ale ogólnie należy zwracać szczególną uwagę na ciśnienie krwi, piersi, wątrobę, kończyny, brzuch i miednicę, w tym cytologię szyjki macicy (test PAP) i powiązane badania laboratoryjne.
Pierwsza wizyta kontrolna powinna odbyć się 3 miesiące po rozpoczęciu COC. Badania wymagane na pierwszej wizycie i opisane powyżej powinny być przeprowadzane podczas każdej corocznej wizyty.
Należy poinformować kobiety, że doustne środki antykoncepcyjne nie chronią przed zakażeniem wirusem HIV (AIDS) lub innymi chorobami przenoszonymi drogą płciową.
SPECJALNE OSTRZEŻENIA
Palenie papierosów zwiększa ryzyko poważnych sercowo-naczyniowych skutków ubocznych związanych ze stosowaniem złożonych doustnych środków antykoncepcyjnych. Ryzyko to wzrasta wraz z wiekiem i liczbą wypalanych papierosów (15 lub więcej papierosów dziennie) i jest bardziej widoczne u kobiet powyżej 35 roku życia. Kobietom stosującym złożone doustne środki antykoncepcyjne należy zdecydowanie odradzać palenie.
Ważne informacje o niektórych substancjach pomocniczych
TRIMINULET zawiera laktoza Dlatego też Pacjenci z rzadką dziedziczną nietolerancją galaktozy, niedoborem laktazy typu Lapp lub zespołem złego wchłaniania glukozy/galaktozy nie powinni przyjmować tego leku.
TRIMINULET zawiera sacharozę, dlatego pacjenci z rzadką dziedziczną nietolerancją fruktozy, zespołem złego wchłaniania glukozy/galaktozy lub niedoborem sacharazy-izomaltazy nie powinni przyjmować tego leku.
ZABURZENIA ZAPOROWE I INNE PROBLEMY SERCOWO-NACZYNIOWE
Atak serca
Stosowanie COC wiąże się ze zwiększonym ryzykiem zawału mięśnia sercowego, które występuje przede wszystkim u palaczy lub kobiet z innymi czynnikami ryzyka choroby niedokrwiennej serca, takimi jak nadciśnienie tętnicze, hipercholesterolemia, olbrzymia otyłość, cukrzyca.Ryzyko to jest bardzo niskie. poniżej 30 roku życia.
Ryzyko tętniczej i żylnej choroby zakrzepowo-zatorowej
Przed przepisaniem złożonych doustnych środków antykoncepcyjnych konieczne jest przeprowadzenie systematycznych badań dotyczących obecności czynników ryzyka tętniczej i żylnej choroby zakrzepowo-zatorowej oraz rozważenie przeciwwskazań i środków ostrożności dotyczących stosowania.
Terapię należy przerwać w przypadku wystąpienia objawów ostrzegawczych zbliżających się powikłań: nietypowych intensywnych bólów głowy, zaburzeń widzenia, podwyższonego ciśnienia tętniczego, klinicznych objawów zapalenia żył i zatorowości płucnej.
Ograniczenie ekspozycji na estrogen i progestagen w jak największym stopniu jest zgodne z zasadami Dobrej Praktyki Terapeutycznej.Dla każdej kombinacji estrogenowo-progestagenowej zalecany schemat dawkowania powinien być taki, który zawiera minimalną ilość estrogenu i progestagenu zgodną z niskim wskaźnikiem niepowodzenia oraz z indywidualnymi potrzebami pacjentki Kobietom stosującym złożone doustne środki antykoncepcyjne po raz pierwszy należy przepisać preparaty zawierające mniej niż 50 mg estrogenu.
Ryzyko żylnej choroby zakrzepowo-zatorowej (ŻChZZ)
Stosowanie jakichkolwiek złożonych doustnych środków antykoncepcyjnych niesie ze sobą zwiększone ryzyko zakrzepicy żylnej i zdarzeń zakrzepowo-zatorowych, takich jak zakrzepica żył głębokich i zatorowość płucna, w porównaniu z niestosowaniem. Nadmierne ryzyko jest największe w pierwszym roku stosowania u kobiety rozpoczynającej COC po raz pierwszy, jednak to zwiększone ryzyko jest mniejsze niż ryzyko zakrzepicy i żylnej choroby zakrzepowo-zatorowej związanej z ciążą, które szacuje się na 60 przypadków na 100 000 kobiet w ciąży kobieta lat Żylna choroba zakrzepowo-zatorowa jest śmiertelna w 1-2% przypadków.
Badania epidemiologiczne wykazały, że częstość występowania żylnej choroby zakrzepowo-zatorowej u osób stosujących złożone doustne środki antykoncepcyjne o niskiej zawartości estrogenów (estradiolu) waha się od 20 do 40 przypadków na 100 000 kobieto-lat; to oszacowanie ryzyka różni się w zależności od progestagenu. lat u osób niebędących użytkownikami.
Kilka badań epidemiologicznych wykazało, że stosujące złożone doustne środki antykoncepcyjne zawierające etynyloestradiol, głównie w dawce 30 mikrogramów, oraz progestagen, taki jak gestoden, mają zwiększone ryzyko wystąpienia incydentów zakrzepowych i żylnej choroby zakrzepowo-zatorowej w porównaniu do kobiet stosujących złożone doustne środki antykoncepcyjne zawierające mniej niż 50 mikrogramów. mcg etynyloestradiolu i lewonorgestrelu progestagenowego. Jednak dane z innych badań nie wykazały tego zwiększonego ryzyka.
W przypadku produktów zawierających 30 mikrogramów etynyloestradiolu w skojarzeniu z dezogestrelem lub gestodenem, w porównaniu z produktami zawierającymi mniej niż 50 mikrogramów etynyloestradiolu i lewonorgestrelu, całkowite względne ryzyko żylnych zdarzeń zakrzepowo-zatorowych oszacowano na 1,5-2,0. Częstość występowania zdarzeń zakrzepowych i żylnej choroby zakrzepowo-zatorowej w przypadku złożonych doustnych środków antykoncepcyjnych zawierających lewonorgestrel i mniej niż 50 mcg etynyloestradiolu wynosi około 20 przypadków na 100 000 kobieto-lat.W przypadku preparatu TRIMINULET częstość występowania wynosi około 30-40 przypadków na 100 000 lat. 20 dodatkowych przypadków na 100 000 kobietolat. Liczba ta jest porównywalna z 5 do 10 przypadkami na 100 000 kobietolat dla osób niekorzystających. Wpływ względnego ryzyka na liczbę dodatkowych przypadków byłby największy w pierwszym roku, w którym kobieta stosuje złożony doustny środek antykoncepcyjny po raz pierwszy.W pierwszym roku stosowania jest największe ryzyko zakrzepicy i żylnej choroby zakrzepowo-zatorowej. złożone doustne środki antykoncepcyjne.
Wszystkie te informacje muszą być brane pod uwagę podczas przepisywania. Oceniając wybór metody antykoncepcji, należy wziąć pod uwagę wszystkie powyższe informacje.
Bardzo rzadko u kobiet stosujących złożone doustne środki antykoncepcyjne zgłaszano zakrzepicę innych obszarów naczyniowych, np. tętnicy lub żyły wątrobowej, krezkowej, nerkowej lub siatkówkowej. Nie ma zgody, że występowanie tych zdarzeń jest związane ze stosowaniem złożonych doustnych środków antykoncepcyjnych.
Objawy zakrzepicy żylnej lub tętniczej mogą obejmować: ból i/lub obrzęk jednej nogi; nagły silny ból w klatce piersiowej, promieniujący lub nie do lewego ramienia; nagła duszność; kaszel, który zaczyna się nagle; niezwykły, silny, przedłużający się ból głowy; nagła częściowa lub całkowita utrata wzroku; podwójne widzenie; niewyraźna mowa lub afazja; zawroty głowy; zapaść z napadem ogniskowym lub bez; osłabienie lub wyraźne drętwienie nagle dotykające jednej strony lub części ciała; zaburzenia motoryczne; ostry brzuch.
Ryzyko wystąpienia choroby zakrzepowo-zatorowej (żylnej i/lub tętniczej) wzrasta wraz z:
- wiek;
- nałóg palenia;
- otyłość (wskaźnik masy ciała powyżej 30 kg/m2);
- dyslipoproteinemia;
- nadciśnienie;
- wada zastawki serca;
- migotanie przedsionków;
- długotrwałe unieruchomienie, poważna operacja, każda operacja nogi lub ciężki uraz. W takich okolicznościach zaleca się zaprzestanie stosowania złożonego doustnego środka antykoncepcyjnego (w przypadku planowego zabiegu chirurgicznego zwiększającego ryzyko zakrzepicy) co najmniej 4 tygodnie przed operacją i wznowienie jej nie wcześniej niż 2 tygodnie po całkowitym wyzdrowieniu.
- niedawny poród lub aborcja w drugim trymestrze ciąży, ponieważ bezpośredni okres poporodowy wiąże się ze zwiększonym ryzykiem wystąpienia choroby zakrzepowo-zatorowej, COC należy rozpocząć nie wcześniej niż 28 dni po porodzie u kobiety niekarmiącej piersią lub po poronieniu w drugim trymestrze ciąży.
Zakrzepica tętnicza i choroba zakrzepowo-zatorowa
Stosowanie złożonych doustnych środków antykoncepcyjnych zwiększa ryzyko wystąpienia tętniczych epizodów zakrzepowych i zakrzepowo-zatorowych.
Zgłaszane epizody obejmują „zawał mięśnia sercowego i zdarzenia naczyniowo-mózgowe (udar niedokrwienny i krwotoczny, przemijający napad niedokrwienny). Więcej informacji na temat zakrzepicy naczyniowej siatkówki można znaleźć w punkcie „Uszkodzenie oka”.
Ryzyko wystąpienia tętniczych incydentów zakrzepowych i zakrzepowo-zatorowych jest dodatkowo zwiększone u kobiet z podstawowymi czynnikami ryzyka.
Należy zachować ostrożność przepisując złożone doustne środki antykoncepcyjne kobietom z czynnikami ryzyka epizodów zakrzepowych i zakrzepowo-zatorowych.
Nie ma zgody co do możliwej roli żylaków i zakrzepowego zapalenia żył powierzchownych w żylnej chorobie zakrzepowo-zatorowej.
Należy wziąć pod uwagę zwiększone ryzyko wystąpienia choroby zakrzepowo-zatorowej w okresie połogu (informacje, patrz punkt 4.6).
Inne schorzenia, które są związane z krążeniowymi zdarzeniami niepożądanymi, obejmują cukrzycę, toczeń rumieniowaty układowy, zespół hemolityczno-mocznicowy, przewlekłą chorobę zapalną jelit (choroba Crohna lub wrzodziejące zapalenie jelita grubego) i niedokrwistość sierpowatokrwinkową.
Zwiększenie częstości lub nasilenia migren podczas stosowania COC (co może być zwiastunem incydentu naczyniowo-mózgowego) może być powodem do natychmiastowego zaprzestania przyjmowania COC.
Czynniki biochemiczne, które mogą wskazywać na dziedziczną lub nabytą predyspozycję do zakrzepicy żylnej lub tętniczej, obejmują oporność na aktywowane białko C, hiperhomocysteinemię, niedobór antytrombiny III, niedobór białka C, niedobór białka S, zespół przeciwciał antyfosfolipidowych (przeciwciała antykardiolipinowe, antykoagulant toczniowy).
Rozważając stosunek ryzyka do korzyści, lekarze powinni pamiętać, że odpowiednie leczenie stanu klinicznego może zmniejszyć związane z tym ryzyko zakrzepicy, a ryzyko związane z ciążą jest wyższe niż związane ze stosowaniem złożonych doustnych środków antykoncepcyjnych.
RAKI
Rak narządów rodnych i piersi
Najważniejszym czynnikiem ryzyka raka szyjki macicy jest uporczywe zakażenie wirusem brodawczaka ludzkiego.
W niektórych badaniach epidemiologicznych zgłaszano zwiększone ryzyko raka szyjki macicy (śródnabłonkowej neoplazji szyjki macicy i inwazyjnego raka szyjki macicy) u kobiet długotrwale leczonych złożonymi doustnymi środkami antykoncepcyjnymi; jednak nadal nie ma zgody co do zakresu, w jakim odkrycie to można przypisać mylącym skutkom spowodowanym zachowaniami seksualnymi i innymi czynnikami, takimi jak wirus brodawczaka ludzkiego (HPV).
Metaanaliza 54 badań epidemiologicznych wykazała, że kobiety stosujące złożone doustne środki antykoncepcyjne mają nieznacznie zwiększone względne ryzyko raka piersi (1,24) i że zwiększone ryzyko stopniowo zanika w ciągu 10 lat po odstawieniu leku. Ponieważ rak piersi występuje rzadko u kobiet poniżej 40 roku życia, dodatkowa liczba nowotworów piersi zdiagnozowanych u kobiet stosujących lub niedawno stosujących złożone doustne środki antykoncepcyjne jest niska w porównaniu z ryzykiem raka piersi. Występuje przez całe życie kobiety. Czynnikami rozwoju raka piersi są: wiek, poufałość, otyłość, brak porodu i zaawansowany wiek pierwszej donoszonej ciąży.
W przypadku niezdiagnozowanego nieprawidłowego krwawienia z narządów płciowych wskazane są odpowiednie środki diagnostyczne.
Neoplazja wątroby
U kobiet przyjmujących złożone doustne środki antykoncepcyjne rzadko zgłaszano łagodne guzy wątroby, a jeszcze rzadziej złośliwe guzy wątroby. W pojedynczych przypadkach nowotwory te powodowały zagrażający życiu krwotok do jamy brzusznej. Jeśli u kobiety stosującej złożone doustne środki antykoncepcyjne wystąpi silny ból w nadbrzuszu, powiększenie wątroby lub objawy wskazujące na krwotok śródbrzuszny, podczas stawiania diagnozy należy wziąć pod uwagę możliwość raka wątroby.
INNE WARUNKI
Choroba naczyń mózgowych
Wykazano, że złożone doustne środki antykoncepcyjne zwiększają ryzyko epizodów naczyniowo-mózgowych (udar zakrzepowy i krwotoczny). Ryzyko jest wyższe wśród kobiet z nadciśnieniem powyżej 35 roku życia, a także palaczy.
Stwierdzono, że nadciśnienie jest czynnikiem ryzyka obu rodzajów udaru mózgu zarówno u kobiet stosujących antykoncepcję, jak i niestosujących antykoncepcji, podczas gdy palenie tytoniu wydaje się zwiększać ryzyko udaru krwotocznego.
Funkcja wątroby
Ostre lub przewlekłe zaburzenia czynności wątroby mogą wymagać przerwania leczenia COC do czasu powrotu wskaźników czynności wątroby do normy Powrót żółtaczki cholestatycznej już występującej w ciąży lub podczas wcześniejszego leczenia steroidami płciowymi wymaga przerwania złożonych doustnych środków antykoncepcyjnych.
Kobiety z historią cholestazy związanej z COC lub kobiety, u których rozwinęła się cholestaza w czasie ciąży, częściej doświadczają tego stanu podczas stosowania złożonych doustnych środków antykoncepcyjnych.
Tych pacjentów przyjmujących COC należy ściśle monitorować, a w przypadku nawrotu cholestazy należy odstawić COC.
Ostre lub przewlekłe zaburzenia czynności wątroby mogą wymagać przerwania COC do czasu powrotu czynności wątroby do normy.
Urazy oczu
Podczas stosowania COC zgłaszano przypadki zakrzepicy siatkówki. COC należy odstawić i natychmiast zbadać przyczynę.
Migrena
Pojawienie się lub zaostrzenie migreny lub rozwój bólu głowy o cechach nawracających, uporczywych i ciężkich to sytuacje, które wymagają odstawienia złożonego doustnego środka antykoncepcyjnego i oceny przyczyny.
Kobiety z migreną (zwłaszcza migreną z aurą) przyjmujące złożone doustne środki antykoncepcyjne mogą być narażone na zwiększone ryzyko udaru (patrz punkt 4.3).
Obrzęk naczynioruchowy
Egzogenne estrogeny mogą wywoływać lub nasilać objawy obrzęku naczynioruchowego, szczególnie u kobiet z dziedzicznym obrzękiem naczynioruchowym.
Wpływ na metabolizm lipidów i węglowodanów
U pacjentek stosujących złożone doustne środki antykoncepcyjne odnotowano „nietolerancję glukozy”.
Chociaż złożone doustne środki antykoncepcyjne mogą wpływać na obwodową oporność na insulinę i tolerancję glukozy, nie ma dowodów na potrzebę dostosowania schematu leczenia u pacjentów z cukrzycą stosujących złożone doustne środki antykoncepcyjne. Pacjenci z cukrzycą lub z nietolerancją glukozy powinni być uważnie monitorowani (patrz punkt 4.4 „Specjalne ostrzeżenia i środki ostrożności” posługiwać się ")
Niewielki odsetek kobiet przyjmujących COC doświadcza zmian w wartościach lipidów.U kobiet z niekontrolowaną dyslipidemią należy rozważyć niehormonalną metodę antykoncepcji.Utrzymująca się hipertriglicerydemia może wystąpić u niewielkiego odsetka kobiet stosujących złożone doustne środki antykoncepcyjne. Zwiększone stężenie triglicerydów w osoczu u osób stosujących COC może prowadzić do zapalenia trzustki i innych powikłań.
Estrogen zwiększa lipoproteinę o wysokiej gęstości w osoczu (cholesterol HDL), podczas gdy w przypadku wielu progestagenów odnotowano spadek poziomu cholesterolu HDL.
Niektóre progestageny mogą podwyższać stężenie lipoprotein o małej gęstości (LDL) i utrudniać kontrolowanie hiperlipidemii.
Wynik działania złożonego doustnego środka antykoncepcyjnego zależy od równowagi uzyskanej pomiędzy dawkami estrogenu i progestyny oraz rodzaju i całkowitej ilości progestagenów stosowanych w środku antykoncepcyjnym.Zawartość obu hormonów należy wziąć pod uwagę przy wyborze środka antykoncepcyjnego. połączone ustne.
Kobiety leczone z powodu hiperlipidemii powinny być ściśle monitorowane, jeśli zdecydują się na stosowanie złożonych doustnych środków antykoncepcyjnych.
Poziom kwasu foliowego
Stężenie kwasu foliowego w surowicy można zmniejszyć przez skojarzoną doustną terapię antykoncepcyjną. Może to mieć znaczenie kliniczne, jeśli kobieta zajdzie w ciążę wkrótce po odstawieniu COC.
Zatrzymanie płynów
COC należy przepisywać ostrożnie kobietom, których stan zdrowia może ulec pogorszeniu w wyniku zatrzymania płynów.
Ciśnienie krwi
Stosowanie doustnych środków antykoncepcyjnych jest przeciwwskazane u kobiet z nadciśnieniem tętniczym, chorobą związaną z nadciśnieniem, chorobą nerek lub nadciśnieniem tętniczym w wywiadzie (patrz punkt 4.3).
Chociaż u wielu kobiet stosujących złożone doustne środki antykoncepcyjne zgłaszano niewielki wzrost ciśnienia krwi, wzrost ciśnienia krwi rzadko występuje klinicznie. Nie ustalono związku między stosowaniem COC a nadciśnieniem. Jeśli jednak podczas stosowania COC wystąpi klinicznie istotne nadciśnienie, lekarz powinien, jako środek ostrożności, przerwać przyjmowanie COC i leczyć nadciśnienie.
Patologie jelita
Choroba Leśniowskiego-Crohna i wrzodziejące zapalenie jelita grubego zgłaszano w związku ze stosowaniem złożonych doustnych środków antykoncepcyjnych.
Zaburzenia sfery emocjonalnej
Kobiety, u których wystąpiła znaczna depresja psychiczna podczas przyjmowania złożonych doustnych środków antykoncepcyjnych, powinny przerwać leczenie i zastosować alternatywną metodę antykoncepcji w celu ustalenia, czy objaw ten ma związek z przyjmowaniem leku.Kobiety z depresją w wywiadzie i przyjmujące doustne środki antykoncepcyjne powinny być ściśle monitorowane, a leczenie należy przerwać jeśli wystąpi ciężka depresja.
Nieregularne krwawienie
Podczas przyjmowania jakichkolwiek doustnych środków antykoncepcyjnych, zwłaszcza w pierwszych miesiącach leczenia, mogą wystąpić nieregularne krwawienia (plamienie lub krwawienie międzymiesiączkowe), dlatego ocena nieregularnych krwawień z pochwy ma sens dopiero po około 3 cyklach leczenia.
Jeśli nieregularne krwawienie utrzymuje się lub występuje po wcześniej regularnych cyklach, należy rozważyć niehormonalną etiologię i wdrożyć odpowiednie środki diagnostyczne, w tym łyżeczkowanie, aby wykluczyć nowotwór złośliwy lub ciążę.
U niektórych kobiet krwawienie z odstawienia może nie wystąpić w okresie przerwy w przyjmowaniu pigułek. prawidłowo lub jeśli nie wystąpiły dwa krwawienia z odstawienia, przed kontynuowaniem przyjmowania COC należy wykluczyć ciążę.
Podczas przyjmowania złożonych doustnych środków antykoncepcyjnych może czasami wystąpić ostuda, zwłaszcza u kobiet z ostuda gravidarum w wywiadzie; pacjenci z tendencją do ostudy powinni unikać ekspozycji na słońce lub promieniowanie ultrafioletowe.
Wystąpienie lub pogorszenie wymienionych poniżej stanów zgłaszano zarówno w czasie ciąży, jak i podczas przyjmowania złożonych doustnych środków antykoncepcyjnych; jednak nie ma jednoznacznych dowodów dotyczących korelacji między tymi stanami a złożonymi doustnymi środkami antykoncepcyjnymi: żółtaczka i/lub świąd spowodowany cholestazą, tworzeniem kamieni żółciowych, porfirią, układem toczeń rumieniowaty, zespół mocznicowo-hemolityczny, pląsawica Sydenhama, opryszczka ciężarnych, utrata słuchu spowodowana otosklerozą.
Zastosowanie pediatryczne
Bezpieczeństwo i skuteczność złożonych doustnych środków antykoncepcyjnych są stabilne u kobiet w wieku rozrodczym.Stosowanie tych leków przed pierwszą miesiączką nie jest wskazane.
Zastosowanie geriatryczne
COC nie są wskazane u kobiet po menopauzie.
REDUKCJA LUB UTRATA EFEKTYWNOŚCI
Skuteczność złożonych doustnych środków antykoncepcyjnych może ulec zmniejszeniu w przypadku pominięcia przyjmowania tabletek (patrz punkt 4.2. „Nieregularne przyjmowanie tabletek”), w przypadku wymiotów i (lub) biegunki (patrz punkt 4.2 „Zalecenia w przypadku wymiotów i (lub) biegunki”). lub przyjmowanie innych leków w tym samym czasie (patrz punkt 4.5).
Preparatów Hypericum perforatum nie należy przyjmować jednocześnie z produktami leczniczymi zawierającymi doustne środki antykoncepcyjne, digoksynę, teofilinę, karbamazepinę, fenobarbital, fenytoinę ze względu na ryzyko obniżenia stężenia w osoczu i zmniejszonej skuteczności terapeutycznej doustnych środków antykoncepcyjnych, digoksynę, teofilinę, karbamazepinę, fenobarbital ( patrz punkt 4.5).
04.5 Interakcje z innymi produktami leczniczymi i inne formy interakcji
INTERAKCJE
Interakcje z innymi lekami skutkujące zwiększonym klirensem hormonów płciowych mogą prowadzić do krwawienia międzymiesiączkowego lub zmniejszać skuteczność doustnego środka antykoncepcyjnego.
Substancje, które mogą zmniejszać stężenie produktu leczniczego w surowicy:
Skojarzenia przeciwwskazane
Rytonawir: ryzyko zmniejszonej skuteczności antykoncepcji z powodu obniżonego poziomu estrogenów w osoczu.
Stowarzyszenia niezalecane
Induktory enzymów: leki przeciwdrgawkowe (fenobarbital, fenytoina, prymidon, karbamazepina), ryfabutyna, ryfampicyna, gryzeofulwina: ryzyko zmniejszonej skuteczności antykoncepcji z powodu zwiększonego metabolizmu wątrobowego podczas leczenia oraz w cyklu po przerwaniu leczenia.
Modafinil: ryzyko zmniejszonej skuteczności antykoncepcji podczas leczenia i przez cykl po przerwaniu leczenia.
Topiramat, niektóre inhibitory proteazy, modafinil i prawdopodobnie także oksykarbazepina, felbamat i newirapina.
Hypericum perforatum (ziele dziurawca) prawdopodobnie przez indukcję wątrobowych enzymów mikrosomalijskich.
Stowarzyszenia do oceny
Niektóre antybiotyki (np. ampicylina, tetracyklina): ryzyko zmniejszenia skuteczności antykoncepcji z powodu zmniejszenia krążenia jelitowo-wątrobowego estrogenów.
Substancje, które mogą zwiększać stężenie produktu leczniczego w surowicy:
- atorwastatyna.
- kompetycyjne inhibitory siarczanowania w ścianie przewodu pokarmowego, takie jak kwas askorbinowy (witamina C) i paracetamol (acetaminofen).
- substancje hamujące izoenzymy cytochromu P450 3A4, takie jak indynawir, flukonazol, worykonazol i troleandomycyna.
Troleandomycyna może zwiększać ryzyko cholestazy wewnątrzwątrobowej podczas jednoczesnego podawania z doustnymi środkami antykoncepcyjnymi.
Etynyloestradiol może zaburzać metabolizm innych leków poprzez hamowanie wątrobowych enzymów mikrosomalnych lub indukcję sprzęgania leków w wątrobie, zwłaszcza sprzęgania z glukuronomi, lub przez inne mechanizmy.
W konsekwencji stężenie w osoczu i tkankach może być zwiększone (np. cyklosporyna, teofilina, kortykosteroidy) lub zmniejszone (np. lamotrygina, lewotyroksyna, walproinian).
Kobiety poddawane krótkotrwałemu leczeniu jednym lub kilkoma lekami należącymi do którejkolwiek z wymienionych klas muszą tymczasowo stosować, oprócz złożonego doustnego środka antykoncepcyjnego, metodę barierową przez cały okres jednoczesnego przyjmowania leku oraz przez kolejne 7 dni. przerwanie terapii. W przypadku leczenia ryfampicyną łącznie ze złożonym doustnym środkiem antykoncepcyjnym, przez cały okres przyjmowania ryfampicyny oraz przez 28 dni po zakończeniu leczenia należy stosować metodę barierową. Jeśli jednoczesne podawanie leku będzie kontynuowane po zakończeniu jednego opakowania COC, kolejne opakowanie COC należy rozpocząć bez zachowania zwyczajowej przerwy w przyjmowaniu tabletek.
W przypadku długotrwałego leczenia induktorami enzymów wątrobowych zaleca się zwiększenie dawki steroidów antykoncepcyjnych. Jeżeli duża dawka doustnego środka antykoncepcyjnego nie jest wskazana lub wydaje się niezadowalająca lub niewiarygodna, np. w przypadku nieregularnych miesiączek, należy zalecić zastosowanie innej metody antykoncepcji.
Flunaryzyna: ryzyko mlekotoku z powodu zwiększonej wrażliwości tkanki piersi na prolaktynę w wyniku działania flunaryzyny.
Preparatów na bazie Hypericum perforatum nie wolno stosować jednocześnie z doustnymi środkami antykoncepcyjnymi, ponieważ może to prowadzić do utraty skuteczności antykoncepcji.Zgłaszano niepożądane ciąże i wznawianie cyklu miesiączkowego.Jest to spowodowane indukcją enzymów odpowiedzialnych za metabolizm leki z preparatów na bazie Hypericum perforatum. Efekt indukcji może utrzymywać się przez co najmniej 2 tygodnie po zaprzestaniu leczenia produktami Hypericum perforatum.
EGZAMINY LABORATORYJNE
Stosowanie steroidów antykoncepcyjnych może wpływać na wyniki niektórych badań laboratoryjnych, w tym testów czynnościowych wątroby (m.in. spadek stężenia bilirubiny i fosfatazy alkalicznej), tarczycy (wzrost całkowitej T3 i T4 z powodu wzrostu TBG, zmniejszenie wchłaniania żywicy wolnej T3 ), kory nadnerczy (wzrost kortyzolu w osoczu, wzrost globuliny wiążącej kortyzol, zmniejszenie siarczanu dehydroepiandrosteronu) i nerek (wzrost klirensu kreatyniny i kreatyniny w osoczu), poziomy białek transportowych w osoczu, na przykład globuliny wiążącej kortykosteroidy i frakcje lipidów / lipoprotein , metabolizm glukozy, krzepnięcie i fibrynoliza, zmniejszenie stężenia kwasu foliowego w surowicy. Zmiany na ogół mieszczą się w zakresie normalnych wartości laboratoryjnych.
04.6 Ciąża i laktacja
Ciąża
Produkt nie jest wskazany w okresie ciąży.
W przeciwieństwie do dietylostilbestrolu, aktualne dane kliniczne i wyniki licznych badań epidemiologicznych pozwalają na rozważenie ryzyka wystąpienia wad rozwojowych związanych z podawaniem estrogenu we wczesnej ciąży, samodzielnie lub w skojarzeniu.
Ponadto zagrożeń związanych z różnicowaniem płci płodu (zwłaszcza żeńskiego), które opisano dla pierwszych wysoce androgenomimetycznych progestagenów, nie można ekstrapolować na nowsze progestageny (takie jak stosowane w tym produkcie leczniczym), które są wyraźnie mniej lub wcale androgenomimetyki.
W konsekwencji wykrycie ciąży u pacjentki przyjmującej „kombinację estrogenowo-progestagenową” nie uzasadnia przerwania ciąży.
Jeśli podczas stosowania złożonych doustnych środków antykoncepcyjnych zajdzie w ciążę, leczenie należy przerwać.Nie ma jednoznacznych dowodów na to, że estrogeny i progestageny zawarte w złożonych doustnych środkach antykoncepcyjnych mogą uszkodzić płód, jeśli zapłodnienie nastąpi przypadkowo podczas stosowania złożonych doustnych środków antykoncepcyjnych (patrz punkt 4.3 „Przeciwwskazania”).
Czas karmienia
COC mogą mieć wpływ na karmienie piersią, ponieważ mogą zmniejszać ilość i zmieniać skład mleka kobiecego.Dlatego należy odradzać stosowanie COC do końca karmienia piersią.Niewielkie ilości steroidów.środki antykoncepcyjne i/lub ich metabolity mogą być wydalane mleko, ale nie ma dowodów na to, że wpływa to niekorzystnie na zdrowie dziecka.
04.7 Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Nie przeprowadzono badań dotyczących zdolności prowadzenia pojazdów i obsługiwania maszyn.
04.8 Działania niepożądane
Istnieje zwiększone ryzyko żylnej choroby zakrzepowo-zatorowej (ŻChZZ) u wszystkich kobiet stosujących złożone doustne środki antykoncepcyjne. Informacje na temat różnic w ryzyku pomiędzy złożonymi doustnymi środkami antykoncepcyjnymi, patrz punkt 4.4.
U kobiet stosujących złożone doustne środki antykoncepcyjne zgłaszano następujące działania niepożądane:
Stosunkowo rzadkie powikłania, które jednak wymagają przerwania leczenia:
• tętnicze incydenty zakrzepowo-zatorowe (w szczególności zawał mięśnia sercowego, udar naczyniowy mózgu, przemijający napad niedokrwienny);
• żylne incydenty zakrzepowo-zatorowe (zapalenie żył, zator tętnicy płucnej);
• nadciśnienie, choroba wieńcowa;
• hiperlipidemia (hipertriglicerydemia i/lub hipercholesterolemia)
• ciężka mastodynia, łagodna mastopatia;
• intensywne i nietypowe bóle głowy, migreny, zawroty głowy, zaburzenia widzenia;
• zaostrzenie padaczki;
• rak wątrobowokomórkowy z żółtaczką cholestatyczną;
• ostuda.
• zapalenie nerwu wzrokowego, zakrzepica naczyń siatkówki.
Częstsze powikłania, które na ogół nie wymagają przerwania leczenia, ale w przypadku których można rozważyć zastosowanie alternatywnego doustnego połączenia antykoncepcyjnego:
• nudności, lekkie bóle głowy, zmiany masy ciała (wzrost lub spadek), drażliwość, nerwowość, uczucie ciężkości w nogach;
• tkliwość piersi, tkliwość w dotyku, powiększenie, wydzielina;
• krwawienie międzymiesiączkowe, zmiany w wydzielinie z pochwy, skąpe miesiączki, brak miesiączki, bolesne miesiączkowanie, zmiany libido;
• podrażnienie oczu przy użyciu soczewek kontaktowych.
Rzadko:
• zaburzenia skórne (łysienie, trądzik, łojotok, nadmierne owłosienie, wysypka, rumień guzowaty, rumień wielopostaciowy).
• depresyjny nastrój
• wymioty, ból brzucha i skurcze brzucha
• reakcje nadwrażliwości, w tym bardzo rzadkie przypadki pokrzywki, obrzęku naczynioruchowego i ciężkie reakcje z objawami ze strony układu oddechowego i krążenia. Pogorszenie tocznia rumieniowatego układowego.
• pogorszenie żylaków
• uczucie wzdęcia
• nietolerancja glukozy i nasilenie porfirii
• zapalenie trzustki.
• niedokrwienne zapalenie jelita grubego
• kamica żółciowa
• choroba zapalna jelit (choroba Chrona, wrzodziejące zapalenie jelita grubego)
• spadek poziomu kwasu foliowego w surowicy
Inne działania niepożądane, które mogą występować często:
• zatrzymanie płynów/obrzęk, zmiany apetytu (wzrost lub spadek), zapalenie pochwy, w tym kandydoza.
Stosowanie COC wiąże się ze zwiększonym ryzykiem:
• tętnicze i żylne zdarzenia zakrzepowe i zakrzepowo-zatorowe, w tym zawał mięśnia sercowego, udar, przemijający napad niedokrwienny, zakrzepica żylna i zatorowość płucna
• śródnabłonkowa neoplazja szyjki macicy i rak szyjki macicy
• diagnoza raka piersi.
• łagodne guzy wątroby (np. ogniskowy przerost guzkowy, gruczolak wątroby)
COC mogą pogorszyć istniejącą wcześniej chorobę pęcherzyka żółciowego i mogą przyspieszyć rozwój tej choroby u wcześniej bezobjawowych kobiet.
Wpływ na przerwanie leczenia: brak miesiączki po leczeniu.
Brak miesiączki bez owulacji (występujący częściej u kobiet z wcześniejszymi nieprawidłowościami cyklu) może być obserwowany po przerwaniu leczenia. Zwykle ustępuje samoistnie. Jeśli to się utrzyma, wskazane jest zbadanie możliwości wystąpienia zaburzeń przysadki przed jakąkolwiek kolejną receptą.
04.9 Przedawkowanie
Objawy przedawkowania COC u dorosłych i dzieci obejmują nudności, tkliwość piersi, splątanie, ból brzucha, senność/zmęczenie; krwotok z deprywacji.
Nie ma swoistych odtrutek, a dalsze leczenie musi być objawowe.
05.0 WŁAŚCIWOŚCI FARMAKOLOGICZNE
05.1 Właściwości farmakodynamiczne
Grupa farmakoterapeutyczna: ogólnoustrojowe doustne środki antykoncepcyjne; Naprawiono asocjacje estrogenowo-progestagenowe
Kod ATC: G03AB06
COC działają poprzez tłumienie gonadotropin. Chociaż głównym mechanizmem tego działania jest hamowanie owulacji, inne zmiany obejmują zmiany śluzu szyjkowego (co zwiększa trudność przedostawania się plemników do macicy) oraz zmiany w endometrium (co zmniejsza prawdopodobieństwo „rośliny”).
Gdy COC są przyjmowane konsekwentnie i prawidłowo, prawdopodobny wskaźnik niepowodzenia wynosi 0,1%; jednak w powszechnej praktyce wskaźnik niepowodzenia wszystkich doustnych środków antykoncepcyjnych wynosi 5%. Skuteczność większości metod antykoncepcji zależy od ich prawidłowego stosowania, a niepowodzenie metody jest bardziej prawdopodobne w przypadku zapomnienia złożonych doustnych tabletek antykoncepcyjnych.
Następujące korzyści niezwiązane z antykoncepcją związane ze stosowaniem COC są poparte badaniami epidemiologicznymi, w których szeroko stosowano preparaty zawierające dawki większe niż 35 mcg etynyloestradiolu lub 50 mcg mestranolu.
WPŁYW NA CYKL MENSTRUACYJNY
Poprawa regularności cyklu miesiączkowego.
Zmniejszenie utraty krwi i zmniejszenie częstości występowania niedokrwistości z niedoboru żelaza.
Zmniejszenie częstości występowania bolesnego miesiączkowania.
EFEKTY ZWIĄZANE Z „HAMOWANIEM” OWULACJI
Zmniejszenie częstości występowania czynnościowych torbieli jajników.
Zmniejszenie częstości występowania ciąż pozamacicznych.
INNE EFEKTY
Zmniejszona częstość występowania gruczolakowłókniaków i choroby włóknisto-torbielowatej piersi.
Zmniejszenie częstości występowania ostrego zapalenia narządów miednicy mniejszej.
Zmniejszenie zachorowalności na raka endometrium.
Zmniejszenie zachorowalności na raka jajnika.
Zmniejszone nasilenie trądziku.
05.2 Właściwości farmakokinetyczne
Gestoden jest całkowicie i szybko wchłaniany w przewodzie pokarmowym. Maksymalne poziomy we krwi osiągane są po około 1 godzinie. Nie podlega silnemu „efektowi pierwszego przejścia”; ma okres półtrwania w fazie końcowej raczej krótki i krótszy niż lewonorgestrelu. Eliminacja następuje głównie przez nerki, a okres półtrwania wynosi około 24 h. W ciągu 7 dni od jednorazowego podania, wydalanie z moczem lub kałem jest praktycznie zakończone. „Etynyloestradiol jest szybko i całkowicie wchłaniany w przewodzie pokarmowym; szczyt krwi osiąga się po około 1 godzinie. Poziom krwi spada stosunkowo szybko w pierwszej fazie i wolniej w drugiej fazie (okres półtrwania 26 godzin). L” 40% wydalanie następuje z moczem, a 60% z kałem.
05.3 Przedkliniczne dane o bezpieczeństwie
Toksyczność
Toksyczność ostra tych dwóch składników jest niska:
• gestoden DL50:
• mysz >4 g/kg; sc > 5g/kg; dootrzewnowo 1,54 (1,14-2,03) g / kg;
• u szczurów > 4 g/kg; dootrzewnowo 1,50 (1,0 - 1,7) g / kg;
• os królika > 1 g/kg;
• u małp > 0,5 mg/kg; dożylnie > 0,05 mg/kg.
• etynyloestradiol LD50:
• u szczurów > 5 g/kg;
• topo os i s.c. 2,5 g/kg.
Podobnie toksyczność kombinacji dwóch steroidów jest niska, w proporcjach 1:0,60, 1:0,57 i 1:0,30 toksyczność ostra zawsze wynosiła >4 g/kg u myszy i szczurów doustnie.
Badania toksyczności przewlekłej połączenia dwóch składników czynnych przeprowadzone na szczurach (26-27 tygodni) i psach (27-28 tygodni) nie wykazały żadnego działania organotoksycznego nawet przy wyższych dawkach.Jedyne zaobserwowane zmiany (zanik jąder oraz prostaty i piersi i modyfikacje endometrium) z najwyższymi dawkami (4,75 mg/kg dla progestyny i 47,5 mg/kg dla estrogenu) to te związane z farmakodynamicznym działaniem składników.
Badania na szczurach wykazały wyraźną ingerencję w płodność aż do jej zahamowania w stosunku do zastosowanych dawek estrogenu-progestagenu.
Odpowiednie badania wykazały brak działania teratogennego, embriotoksycznego oraz toksyczności około- i poporodowej.
Testy mutagenności były negatywne, a testy rakotwórczości prowadzone na myszach i szczurach przez 24 miesiące dały wyniki podobne do tych, które stwierdzono dla podobnych związków.
06.0 INFORMACJE FARMACEUTYCZNE
06.1 Zaróbki
Laktoza Skrobia kukurydziana Powidon 25 000 Talk Wersenian wapniowo-sodowy Magnezu stearynian Sacharoza Powidon 700 000 Makrogol 6000 Węglan wapnia Dwutlenek tytanu Gliceryna
06.2 Niekompatybilność
Nieistotne
06.3 Okres ważności
3 lata
06.4 Specjalne środki ostrożności przy przechowywaniu
Przechowywać w temperaturze nieprzekraczającej 25°C.
06.5 Rodzaj opakowania bezpośredniego i zawartość opakowania
1 blister (PCW) w opakowaniu kalendarzowym zawierającym 21 tabletek powlekanych.
Każde opakowanie kalendarzowe leku TRIMINULET zawiera 21 tabletek powlekanych, w tym 6 beżowych tabletek, 5 ciemnobrązowych tabletek i 10 tabletek białych.
06.6 Instrukcje użytkowania i obsługi
Brak specjalnych instrukcji
07.0 PODMIOT POZWOLENIA NA DOPUSZCZENIE DO OBROTU
Pfizer Italia Srl, via Isonzo, 71 - 04100 Latina
08.0 NUMER POZWOLENIA NA DOPUSZCZENIE DO OBROTU
AIC 027359013
09.0 DATA PIERWSZEGO ZEZWOLENIA LUB PRZEDŁUŻENIA ZEZWOLENIA
1 grudnia 1992/1 grudnia 2007
10.0 DATA ZMIAN TEKSTU
Ustalenie AIFA z dnia 26.02.2013 r.
11.0 W PRZYPADKU RADIOLEKÓW KOMPLETNE DANE DOTYCZĄCE WEWNĘTRZNEJ DOZYMETRII PROMIENIOWANIA
11.0 W PRZYPADKU RADIOLEKÓW KOMPLETNE DANE DOTYCZĄCE WEWNĘTRZNEJ DOZYMETRII PROMIENIOWANIA
12.0 DLA RADIOLEKÓW, DALSZE SZCZEGÓŁOWE INSTRUKCJE DOTYCZĄCE PRZYGOTOWAWCZEGO PRZYGOTOWANIA I KONTROLI JAKOŚCI
LISTA KONTROLNA DLA LECZĄCYCH - ZŁOŻONE HORMONALNE ŚRODKI ANTYKONCEPCYJNEProsimy o korzystanie z tej listy kontrolnej wraz z Charakterystyką Produktu Leczniczego podczas wszelkich konsultacji dotyczących złożonych hormonalnych środków antykoncepcyjnych (COC).
• Ten choroba zakrzepowo-zatorowa (np. zakrzepica żył głębokich, zatorowość płucna, zawał serca i udar) stanowią istotne ryzyko związane ze stosowaniem złożonych doustnych środków antykoncepcyjnych.
• Ryzyko wystąpienia choroby zakrzepowo-zatorowej z CHC jest wyższe:
- podczas pierwszy rok d „zatrudnienie;
- kiedy odchodzi wznowić użytkowanie po przerwie w spożyciu 4 lub więcej tygodni.
• COC zawierające etynyloestradiol w połączeniu z lewonorgestrel, norgestymat lub noretisteron mieć mniejsze ryzyko spowodować żylną chorobę zakrzepowo-zatorową (VTE).
• Ryzyko dla kobiety zależy również od jej podstawowego ryzyka wystąpienia choroby zakrzepowo-zatorowej. Decyzja o zastosowaniu COC musi zatem uwzględniać: przeciwwskazania i indywidualne czynniki ryzyka, szczególnie te związane z chorobą zakrzepowo-zatorową – patrz ramki poniżej oraz odpowiednia Charakterystyka Produktu Leczniczego.
• Decyzję o zastosowaniu dowolnego złożonego CHC, a nie takiego o najniższym ryzyku żylnej choroby zakrzepowo-zatorowej (ŻChZZ), należy podejmować wyłącznie po rozmowie z kobietą, aby upewnić się, że rozumie:
- ten ryzyko choroba zakrzepowo-zatorowa związana z COC;
- efekt jakikolwiek czynnik ryzyka nieodłącznie związane z jego ryzykiem zakrzepicy;
- na co należy zwrócić szczególną uwagę Symptomy i objawy zakrzepicy.
Pamiętaj, że czynniki ryzyka kobiety mogą się zmieniać w czasie. Dlatego ważne jest, aby korzystać z tej listy kontrolnej podczas każdej konsultacji.
• Potrzebujesz operacji;
• Niezbędne jest długotrwałe unieruchomienie (np. w przypadku wypadku, choroby, gipsu w kończynie dolnej).
? W takich przypadkach lepiej byłoby ponownie rozważyć, czy zastosować niehormonalny środek antykoncepcyjny, dopóki ryzyko nie wróci do normy..
• Podróż przez dłuższy czas (> 4 godziny);
• Opracuj jakiekolwiek przeciwwskazania lub czynniki ryzyka dla złożonych środków antykoncepcyjnych;
• Urodziła w ciągu ostatnich kilku tygodni.
? W takich sytuacjach pacjent powinien zwrócić szczególną uwagę, aby wychwycić wszelkie oznaki i objawy choroby zakrzepowo-zatorowej.
Zachęcaj kobiety do zapoznania się z ulotką dołączaną do każdego opakowania COC, zawierającą objawy zakrzepicy, na które powinny zwracać szczególną uwagę.
Prosimy o zgłaszanie wszelkich podejrzewanych działań niepożądanych ze strony COC właściwym terytorialnie Urzędom ds. Nadzoru nad Bezpieczeństwem Farmakoterapii lub AIFA zgodnie z obowiązującymi przepisami
WAŻNE INFORMACJE DOTYCZĄCE ZŁOŻONYCH DOUSTNYCH ŚRODKÓW ANTYKONCEPCYJNYCH (COCS) I RYZYKU ZAKRZEPÓW KRWIWszystkie złożone środki antykoncepcyjne zwiększają ryzyko powstania zakrzepów krwi. Ogólne ryzyko powstania zakrzepów krwi w wyniku przyjmowania złożonych hormonalnych środków antykoncepcyjnych (COC) jest niewielkie., ale skrzepy mogą stanowić poważny stan, a w bardzo rzadkich przypadkach nawet śmiertelne.
Bardzo ważne jest, aby wiedzieć, kiedy możesz być bardziej narażony na wystąpienie zakrzepów krwi, na jakie oznaki i objawy należy uważać i jakie działania należy podjąć.
W jakich sytuacjach ryzyko powstania zakrzepów krwi jest wyższe?
- w pierwszym roku stosowania COC (w tym po wznowieniu stosowania po przerwie 4 lub więcej tygodni)
- jeśli masz nadwagę
- jeśli masz powyżej 35 lat
- jeśli masz członka rodziny, który miał zakrzep krwi w stosunkowo młodym wieku (tj. poniżej 50 lat)
- jeśli urodziłaś w ciągu ostatnich kilku tygodni
Samego siebie pali w wieku powyżej 35 lat zdecydowanie zaleca się rzucenie palenia lub stosowanie niehormonalnej metody antykoncepcji.
Natychmiast skontaktuj się z lekarzem, jeśli wystąpi którykolwiek z następujących objawów:
• Silny ból lub obrzęk jednej z nóg którym może towarzyszyć wiotkość, ucieplenie lub zmiany w kolorze skóry, takie jak bladość, zaczerwienienie lub niebieskawy kolor. Może mieć zakrzepicę żył głębokich.
• Nagły i niewyjaśniona duszność lub początek przyspieszonego oddechu; silny ból w klatce piersiowej, który może nasilać się przy głębokim oddychaniu; nagły kaszel bez wyraźnej przyczyny (który może wytwarzać krew). Może to być poważne powikłanie zakrzepicy żył głębokich zwanej zatorowością płucną. Dzieje się tak, gdy skrzep krwi migruje z nogi do płuc.
• Ból w klatce piersiowej, często ostry, ale czasami występujący takie jak złe samopoczucie, uczucie ucisku, masy ciała, dyskomfort w górnej części ciała promieniujący do pleców, szczęki, gardła, ramienia z uczuciem pełności związanym z niestrawnością lub krztuszeniem się, poceniem się, nudnościami, wymiotami lub zawrotami głowy. To może być atak serca.
• Drętwienie lub uczucie słabości twarzy, ręki lub nogi, zwłaszcza po jednej stronie ciała; trudności w mówieniu lub rozumieniu; „nagła dezorientacja, nagła utrata wzroku lub niewyraźne widzenie; intensywny i gorszy niż zwykle ból głowy/migrena. Może to być udar.
Zwróć uwagę na objawy zakrzepu krwi, zwłaszcza jeśli:
• właśnie przeszedł operację
• byłeś unieruchomiony przez długi czas (np. z powodu wypadku, choroby lub z powodu założenia nogi w gipsie)
• przebył długą drogę (ponad 4 godziny)
Pamiętaj, aby poinformować lekarza, pielęgniarkę lub chirurga o przyjmowaniu złożonych hormonalnych środków antykoncepcyjnych, jeśli:
• przeszłaś lub planujesz operację
• Istnieje jakakolwiek sytuacja, w której pracownik służby zdrowia zapyta Cię, jakie leki przyjmujesz
W celu uzyskania dodatkowych informacji prosimy o uważne zapoznanie się z ulotką dla pacjenta dołączoną do leku i natychmiastowe zgłaszanie lekarzowi lub farmaceucie wszelkich działań niepożądanych związanych ze stosowaniem złożonego hormonalnego środka antykoncepcyjnego.







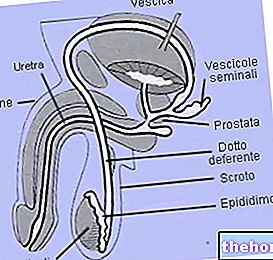
.jpg)