W okresie cyklu menstruacyjnego ta niewłaściwa tkanka endometrium (która przyjmuje nazwę ektopowa) ulega, pod wpływem estrogenów wytwarzanych przez jajnik, takim samym zmianom jak fizjologiczne endometrium macicy: to jest przyczyną objawów i objawów klinicznych które odróżniają endometriozę.
Choroba endometriotyczna, typowa dla kobiet w wieku rozrodczym, jest jednym z najczęstszych przyczyn przewlekłego bólu miednicy u kobiet w wieku rozrodczym.
Mimo ogromnego zainteresowania klinicznego, jakie wywołuje endometrioza, zwłaszcza w ostatnich latach, choroba ta do dziś pozostaje w dużej mierze nieznana, zwłaszcza jeśli chodzi o jej wpływ na płodność.
Tzw. nabłonek wyściełający, utworzony przez pojedynczą warstwę komórek rzęskowych kolumnowych (część najbardziej intymna) oraz tak zwaną blaszkę właściwą (zrębu), złożoną z silnie unaczynionej luźnej tkanki łącznej bogatej w gruczoły śluzowe (część granicząca z myometrium) .
Dzięki działaniu estrogenu i progesteronu - hormonów wydzielanych przez jajniki podczas cyklu miesiączkowego - endometrium jest regularnie odnawiane, co gwarantuje stałą obecność środowiska odpowiedniego do implantacji zarodka.
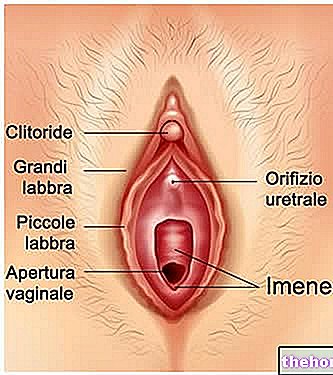
, charakteryzujący się obecnością endometrium tam, gdzie normalnie nie występuje, a więc poza macicą lub w nieodpowiednich jej częściach.W medycynie endometrium zlokalizowane tam, gdzie nie powinno być nazywane ektopowym endometrium lub ektopową tkanką endometrium.
Wracając do „endometriozy, ta ostatnia” jest stanem przewlekłym, czyli długotrwałym.
Endometrioza wewnętrzna i endometrioza zewnętrzna: różnice
Eksperci w dziedzinie chorób żeńskich narządów płciowych rozróżniają endometriozę na wewnętrzną i zewnętrzną; bardziej szczegółowo mówią o
- Endometrioza wewnętrzna (lub adenomioza), gdy ektopowe endometrium znajduje się w grubości myometrium,
i
- Endometrioza zewnętrzna w przypadku lokalizacji endometrium ektopowego
- Na poziomie miednicy(np. na jajnikach, odbytnicy, pochwie, sromie, jajowodach, pęcherzu moczowym, moczowodach, esicy okrężnicy, okrężnicy zstępującej i/lub więzadłach utrzymujących macicę) lub
- Poza miednicą (np. na brzuchu, wyrostku krętniczo-kątniczym, jelicie cienkim, nerkach i/lub płucach).
Między endometriozą wewnętrzną a endometriozą zewnętrzną zdecydowanie najczęstszą postacią endometriozy jest endometrioza zewnętrzna, w tym przypadku endometrioza zewnętrzna obejmująca jajniki.
(lub adenomioza)
Kiedy ektopowe endometrium „wpłynęło” na myometrium.
(lub właściwa endometrioza)
Epidemiologia: częstość występowania i dyfuzja endometriozy
Endometrioza może dotyczyć kobiet w każdym wieku, jednak okazuje się, że ma szczególną skłonność do osób w wieku rozrodczym między 30 a 40 rokiem życia.
Częstość występowania endometriozy jest dość wysoka: według najbardziej wiarygodnych badań statystycznych w rzeczywistości liczba kobiet cierpiących na endometriozę stanowiłaby 6-11% ogólnej populacji kobiet.
Na podstawie danych dotyczących częstości występowania endometriozy, endometrioza występuje znacznie częściej u niepłodnych kobiet z przewlekłym bólem miednicy.
We Włoszech kobiet z endometriozą jest ponad 3 miliony; w Unii Europejskiej około 14 mln; wreszcie około 150 000 000 na świecie.
Aby lepiej radzić sobie z chorobą, przydatne jest przestrzeganie określonej diety. W tym czasie dostępnych jest kilka jesiennych pokarmów, które pomagają kontrolować endometriozę i zmniejszać związany z nią ból.
Czy wiedziałeś, że ...
Niektóre badania kliniczne wykazały, że endometrioza może zacząć się rozwijać już w wieku 8 lat, a więc bardzo wcześnie.
Ciekawostka: czy istnieje endometrioza męska?
Ostatnio w niektórych badaniach opisano obecność tkanki endometrium również u mężczyzn, a dokładniej w prostacie.
Według ekspertów ta obecność byłaby embrionalną pozostałością szkiców żeńskich narządów płciowych, których rozwój został bardzo wcześnie przerwany, aby zrobić miejsce dla męskiego aparatu narządów płciowych.
Na poparcie tej hipotezy przemawia fakt, że miejscami o największej częstości występowania endometriozy są jajowody, jajniki i wykop Douglasa (tj. wgłębienie utworzone przez przestrzeń między tylną częścią macicy a przednią częścią odbytnicy), wszystkie anatomicznie elementy przedziału brzuszno-miednicy.
Teoria rozpowszechniania limfatycznego i krwionośnego
Zgodnie z tą teorią komórki endometrium mogłyby dotrzeć do innych narządów (np. płuc lub nerek) poprzez układ limfatyczny lub krew (przez żyły miedniczne).
Teoria rozsiewu limfy i krwi jest najbardziej uznaną hipotezą, wyjaśniającą całą obecność endometrium poza jamą miednicy, która nie może zależeć od transportu wstecznego.
Teoria metaplastyczna
Zgodnie z teorią metaplastyczną komórki otrzewnej ulegałyby z nieznanych przyczyn przekształceniu w komórki endometrium.
Jeśli to prawda, teoria metaplastyczna wyjaśniałaby wyjątkowe tworzenie się tkanki endometrium w pęcherzu i prostacie u mężczyzn.
Teoria hormonalna
Teoria ta głosi, że u niektórych osób endometrioza byłaby zależna od aktywności estrogenów, które w okresie dojrzewania płci żeńskiej indukowałyby przemianę w komórki endometrium niektórych komórek, które pierwotnie miały stać się czymś innym.
Ta teoria wywołała debatę na temat doustnych środków antykoncepcyjnych o niskiej i wysokiej zawartości progesteronu: tematem dyskusji jest to, czy takie leki mogą, czy nie, mieć działanie ochronne przeciwko endometriozie.
Genetyczna teoria predyspozycji
Ta teoria utrzymuje, że endometrioza jest rodzajem schorzenia dziedzicznego;
Teoria predyspozycji genetycznych opiera się na obserwacji, że znaczna liczba kobiet z endometriozą ma pierwszego krewnego (oczywiście kobietę) dotkniętego tą samą chorobą.
Teoria implantu jatrogennego
Teoria ta jest wynikiem wykazania, że istnieje możliwość implantacji tkanki endometrium na bliznach chirurgicznych po cięciu cesarskim lub usunięciu macicy (histerektomii).
Teoria zmian immunologicznych w obrębie otrzewnej
Normalnie układ odpornościowy rozpoznaje komórki endometrium, które napłynęły z powrotem do jamy brzusznej w czasie menstruacji, jako obce i je eliminuje.
Zgodnie z teorią „endotrzewnowej zmiany immunologicznej” nieprawidłowość wspomnianego mechanizmu odpornościowego, wywołana mutacją genetyczną, pozwoliłaby niektórym komórkom endometrium przeżyć i namnażać się.
Czynniki ryzyka: co sprzyja endometriozie?
Niektóre dowody sugerują, że ryzyko rozwoju endometriozy (i ogólniej zjawiska „endometriozy”) jest większe w przypadku:
- Nieparzystość. Jest to termin medyczny odnoszący się do kobiet, które nigdy nie rodziły;
- Menarca (czyli pierwsza miesiączka) w młodym wieku;
- Menopauza w bardzo podeszłym wieku;
- Krótkie cykle miesiączkowe (na przykład trwające krócej niż 27 dni);
- Bardzo przedłużona miesiączka (trwająca dłużej niż 7 dni);
- Wysoki poziom estrogenu w organizmie lub „ekspozycja na estrogen, która zwiększa ilość estrogenu normalnie produkowanego przez organizm”;
- Duże spożycie alkoholu;
- Historia rodzinna endometriozy;
- Obecność jakiegokolwiek schorzenia, które uniemożliwia normalne przejście menstruacji poza organizm;
- Obecność anomalii macicy.
Powikłania endometriozy
Krótko mówiąc, endometrioza może powodować powstawanie jednej lub więcej torbieli endometrialnych i/lub zrostów, ponadto może sprzyjać niepłodności (to znaczy wpływać na zdolność poczęcia), a w przypadku, gdy dotyczy jajników, zwiększać ryzyko raka jajnika (występuje u 3-8% pacjentek z endometriozą jajnika).
Aby dowiedzieć się więcej: Co to jest torbiel endometrialna?Bezpłodność w endometriozie
Kilka badań wykazało, że niepłodność (tj. niemożność poczęcia) jest powikłaniem endometriozy, które dotyka około 30-40% pacjentek; oznacza to, że jest to dość powszechne.
, badanie fizykalne, badanie ginekologiczne, diagnostyka obrazowa (USG przezpochwowe lub przezodbytnicze, rezonans magnetyczny, CT) i czasami minimalnie inwazyjny zabieg chirurgiczny, taki jak laparoskopia w celach diagnostycznych.Aby dowiedzieć się więcej o diagnostyce endometriozy
Więcej informacji na temat diagnozowania endometriozy można znaleźć tutaj.
Zachowawcze leczenie endometriozy w skrócie
Konserwatywne leczenie endometriozy ma zasadniczo na celu kontrolowanie bólu i innych objawów, które mają wpływ na jakość życia pacjentki.
Może obejmować:
- Terapia lekowa oparta na środkach przeciwbólowych i/lub
- Terapia hormonalna o działaniu antyestrogennym.