Definicja
Myasthenia gravis to przewlekła choroba autoimmunologiczna charakteryzująca się „zmianą w przekazywaniu sygnałów skurczowych, które nerwy wysyłają do mięśni.
Dokładniej, ta patologia wpływa na postsynaptyczne receptory cholinergiczne zlokalizowane w połączeniu nerwowo-mięśniowym.
Powoduje
Jako choroba autoimmunologiczna, myasthenia gravis jest wywoływana przez nieprawidłową odpowiedź układu odpornościowego na określone części ciała tego samego organizmu.
W przypadku myasthenia gravis układ odpornościowy wytwarza autoprzeciwciała skierowane przeciwko receptorom acetylocholiny zlokalizowanym w płytce nerwowo-mięśniowej, a dokładniej przeciwciała wiążą się z tymi receptorami, blokując je, a tym samym zapobiegając wiązaniu się z acetylocholiną.
Ponadto u niektórych osób wydaje się, że w etiologii miastenii występuje również grasica (gruczoł znajdujący się w klatce piersiowej biorący udział w rozwoju układu odpornościowego), jednak dokładny związek między grasicą a miastenia gravis nie została jeszcze w pełni wyjaśniona.
Objawy
Zmiana w przekazywaniu sygnałów skurczowych - spowodowana blokowaniem receptorów cholinergicznych przez autoprzeciwciała - zmniejsza zdolność mięśnia do skurczu, co przekłada się na silne osłabienie i duże uczucie zmęczenia podczas używania mięśni dobrowolnych.
W niektórych przypadkach osłabienie może być zlokalizowane tylko w niektórych mięśniach, takich jak mięśnie oczne (w związku z tym mówimy o miastenii ocznej); jednak w innych przypadkach patologia może objawiać się w bardziej uogólniony sposób.
W zależności od mięśni dotkniętych chorobą mogą wystąpić różne objawy, w tym: podwójne widzenie, niewyraźne widzenie, opadanie powiek, trudności w połykaniu i żuciu, problemy z chodem, zmiana wyrazu twarzy, dyzartria, duszność, kwasica oddechowa i ból pleców.
Ponadto w niektórych przypadkach mogą wystąpić kryzysy miasteniczne. Kryzysy te charakteryzują się zajęciem mięśni oddechowych, co może narazić życie pacjentów na poważne niebezpieczeństwo. W rzeczywistości kryzys miasteniczny wymaga natychmiastowego leczenia i hospitalizacji pacjenta.
Informacje na temat Myasthenia Gravis - Leki leczące Myasthenia Gravis nie mają na celu zastąpienia bezpośredniej relacji pomiędzy pracownikiem służby zdrowia a pacjentem. Zawsze skonsultuj się z lekarzem i / lub specjalistą przed przyjęciem leku Myasthenia Gravis - leki stosowane w leczeniu miastenii.
Leki
Niestety, nie ma prawdziwego lekarstwa na myasthenia gravis, ale niektóre rodzaje leczenia można podjąć, aby spróbować spowolnić przebieg choroby.
Lekami pierwszego wyboru są w tym przypadku inhibitory cholinoesterazy (szczególnego enzymu, którego zadaniem jest degradacja acetylocholiny), lekarz może również zdecydować o podaniu kortykosteroidów i leków immunosupresyjnych w celu zmniejszenia nadmiernej i nieprawidłowej odpowiedzi układu odpornościowego.
W innych przypadkach lekarz może jednak uznać za konieczne zastosowanie plazmaferezy lub chirurgicznego usunięcia grasicy.

Poniżej przedstawiono klasy leków najczęściej stosowanych w terapii przeciwko miastenii i kilka przykładów specjalności farmakologicznych; do lekarza należy wybór najbardziej odpowiedniej substancji czynnej i dawki dla pacjenta, w oparciu o ciężkość choroby, stan zdrowia pacjenta i jego reakcję na leczenie.
Inhibitory cholinesterazy
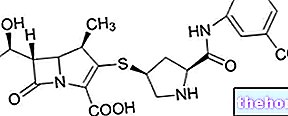
Jak wspomniano, leczeniem pierwszego wyboru miastenii jest podawanie leków z grupy inhibitorów cholinesterazy. Leki te bowiem poprzez hamowanie enzymu odpowiedzialnego za rozkład acetylocholiny pośrednio zwiększają jej biodostępność i zapewniają, że może ona konkurować z autoprzeciwciałami o wiązanie z własnymi receptorami umieszczonymi na złączu nerwowo-mięśniowym.
Wśród najczęściej używanych składników aktywnych pamiętamy:
- Neostygmina (Prostigmine®): Do leczenia miastenii gravis dostępna jest neostygmina do podawania doustnego i pozajelitowego.
Przy podawaniu doustnym zwykle stosowana dawka neostygminy wynosi 150 mg, podawana w dawkach podzielonych przez 24 h. W przypadku, gdy podanie doustne nie jest możliwe (jak np. w przypadku ostrych napadów miastenicznych), wówczas neostygmina można podawać domięśniowo lub podskórnie w dawce 0,5 mg.Kolejne dawki do podania pozajelitowego określa lekarz w zależności od odpowiedzi pacjenta na leczenie.Jednak nie należy jak najszybciej powrócić do podawania doustnego. - Pirydostygmina (Mestinon®, Pyridostigmine NRIM®): pirydostygmina jest również wskazana w leczeniu miastenii i jest dostępna w postaci tabletek (o przedłużonym uwalnianiu i nie) odpowiednich do podawania doustnego.
Dawka pirydostygminy zwykle stosowana w leczeniu miastenii wynosi 60-180 mg, przyjmowana 2-4 razy dziennie.
Dokładna ilość przyjmowanego leku i częstotliwość podawania musi być jednak ustalana indywidualnie przez lekarza.
Kortykosteroidy
Kortykosteroidy są silnymi lekami przeciwzapalnymi, które mogą zakłócać odpowiedź układu odpornościowego iz tego powodu mogą być przydatne w leczeniu miastenii.Jednak – ze względu na poważne skutki uboczne, jakie mogą powodować – stosowanie kortykosteroidów powinno odbywać się pod ścisłym nadzorem lekarskim i jeśli to możliwe, nie powinno być kontynuowane przez dłuższy czas.
Wśród składników aktywnych, które można zastosować, pamiętamy prednizon (Deltacortene®). Ten lek jest dostępny do podawania doustnego. Zwykle stosowane dawki prednizonu mogą wahać się od 5 mg do 15 mg substancji czynnej dziennie. Jednak dokładną dawkę leku musi ustalić lekarz dla każdego pacjenta.
Leki immunosupresyjne
Immunosupresanty – jak sama nazwa wskazuje – są lekami zdolnymi do tłumienia układu odpornościowego. Dzięki podawaniu tych leków możliwe jest zatem zmniejszenie odpowiedzi autoimmunologicznej, która charakteryzuje miastenia gravis i która jest wyzwalana przeciwko receptorom cholinergicznym na poziomie połączeń nerwowo-mięśniowych.
Wśród różnych rodzajów leków immunosupresyjnych, które można stosować w leczeniu miastenii, wymieniamy azatioprynę (Azafor®, Azatioprina Aspen®, Azatioprina Hexal®). Azatiopryna jest dostępna do podawania doustnego w postaci tabletek.Zazwyczaj stosowana dawka początkowa wynosi 1-3 mg/kg masy ciała na dobę.Jednak dokładna ilość podawanej azatiopryny różni się w zależności od stanu pacjenta i w zależności od na reakcję pacjenta na terapię, dlatego musi to być ustalane indywidualnie przez lekarza.