Czym są teleangiektazje?
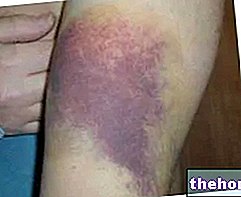
Teleangiektazje to nieszkodliwe poszerzenia drobnych naczyń krwionośnych (żyłek, naczyń włosowatych i tętniczek), widoczne poza naskórkiem.Teleangiektazje pojawiają się jako powierzchowne, faliste arborescencje, o niebiesko-czerwonym zabarwieniu, często będące następstwem chorób skóry o charakterze zwyrodnieniowo-zapalnym: nieprzypadkowo , teleangiektazje są częstym schorzeniem w dermatozach.

Pochodzenie terminu
Ciekawa jest etymologia terminu „teleangiektazje”, która wywodzi się od nazwy przypisywanej przez starożytnych Greków widocznemu uszkodzeniu drobnych naczyń krwionośnych. Telos (kończyć się), angejon (słoik), ektaza (poszerzenie) lub zmiana / poszerzenie końca naczynia = tele-ang-ektazja.
Zakres
Teleangiektazje występują u mężczyzn i kobiet, z tendencją do kobiet; ogólnie zaburzenie to jest związane z „zaawansowanym wiekiem”, ale zdarzają się również przypadki osób dotkniętych teleangiektazjami w młodym wieku. W wieku starszym teleangiektazje są bardziej widoczne: w rzeczywistości, jeśli u młodych osób średnica zaangażowanych naczyń krwionośnych wynosi od 2 do 3 milimetrów, u osób starszych wymiary te mogą się zwiększać, aż do przetoki mózgowej, płucnej lub tętniczo-żylnej. sercowy. Teleangiektazje mają zmienny przebieg na przestrzeni lat: ich liczba i wielkość mogą się nie tylko zmieniać, ale pojawienie się nowych teleangiektazji jest bardzo prawdopodobne.
Cechy
Teleangiektazje manifestują się jako mikrożylaki, które mogą przybierać różne formy: liniową, kolistą, siatkowatą, czubkową, niejednolitą lub pajęczą (pod tym względem teleangiektazje można pomylić z naczyniakami pająka). Podobnie teleangiektazje mogą przybierać różne kolory, od fioletu po niebieski i czerwony. Ponadto mogą występować w lekkim reliefie (grudki), z arboryzacjami lub bez (rozgałęzione ułożenie naczyń).
Zmiany mogą dotyczyć nie tylko naskórka, ale również błon śluzowych, zazwyczaj wydają się niewielkie, zwłaszcza na poziomie twarzy.Szczególnie teleangiektazje są często zlokalizowane na wewnętrznej powierzchni warg, w błonie śluzowej nosa i języka, na dziąsła, na małżowinach usznych, na podniebieniu, czasami także tułów, paznokcie, palce, podeszwy stóp i dłonie.
Objawy
Teleangiektazje są zwykle bezobjawowymi malformacjami żylnymi: zmianami naczyniowymi, które nie prowadzą do żadnych objawów ani skutków patologicznych, pomimo „wyraźnych zmian w wyglądzie skóry”. Ponadto czasami teleangiektazje mogą powodować swędzenie, w takich przypadkach dobrze jest ich nie lekceważyć i skontaktować się z lekarzem, aby wykluczyć obecność jakichkolwiek patologii, które nie zostały jeszcze zdiagnozowane.
W innych jednak przypadkach teleangiektazje są związane z krwawieniem, zwłaszcza jeśli zmiany - poważnej jednostki - dotyczą skóry, błon śluzowych i układu pokarmowego, niemniej jednak jest bardzo mało prawdopodobne, aby takie krwawienie spowodowało śmierć. i występują z określoną częstotliwością, dotknięty chorobą osobnik może nadal wykazywać postać anemiczną (niedobór żelaza), nawet ciężką.
Powoduje
Istnieje wiele przyczyn sprzyjających wystąpieniu teleangiektazji: rozszerzenie naczyń, nawracające procesy zapalne, predyspozycje genetyczne, zmiany hormonalne (np. ciąża) oraz zanik tkanek skóry, przyczyniają się do zarysowania obrazu etiopatologicznego teleangiektazji.
Jednak w większości przypadków teleangiektazje stanowią bezpośrednią konsekwencję rozszerzenia naczyń spowodowanego trudnym i niewystarczającym drenażem żylnym.

Klasyfikacja
Na podstawie obrazu klinicznego teleangiektazji wyróżnia się:
- Teleangiektazje spowodowane niewydolnością żylną: związane ze spowolnieniem przepływu krwi żylnej i żylakami (dotykającymi stóp, nóg i ud).
- Teleangiektazje ze zmianami hormonalnymi: typowe zaburzenie kobiet w okresie ciąży, menopauzy lub przyjmujących tabletki antykoncepcyjne (głównie dotyczące ud).
- Teleangiektazje żylakowo-siatkowe: często są objawami niewydolności żylnej.
- Teleangiektazje spowodowane osłabieniem naczyń włosowatych: spowodowane nadmiernym ciepłem lub zimnem, promieniami UV (głównie na nogach).
- Matowanie teleangiektazji: teleangiektazje powstają w wyniku zabiegów chirurgicznych lub po wstrzyknięciu środków obliterujących, zazwyczaj ustępują w ciągu kilku miesięcy i nie są konieczne ostateczne terapie.
Wreszcie istnieją szczególne rodzaje teleangiektazji spowodowane przyczynami genetycznymi: jest to przypadek teleangiektazji Oslera-Rendu-Webera lub dziedzicznej teleangiektazji krwotocznej.
Choroba Oslera-Rendu-Webera jest autosomalnie dominującą chorobą przenoszoną genetycznie, ze zmianami związanymi ze zmianą wielonarządowy naczynia krwionośne; dlatego wpływa na wiele narządów, takich jak wątroba, mózg, skóra, płuca i układ żołądkowo-jelitowy. Zwykle objawia się epitaksją (krew wyciekająca z otworów ciała, „krwotok zewnętrzny, który pochodzi z” wnętrza) .
Przyczyną krwotocznych dziedzicznych teleangiektazji jest mutacja trzech genów (Endoglin, ALK1, SMAD4). Zmiana genów wiąże się z pojawieniem się teleangiektazji: w oparciu o dotknięty gen, manifestacja teleangiektatyczna będzie prezentować pewne różnice kliniczne, wynikające z tego zaburzenia psychiczne i fizyczne (stosowanie leków przeciwdziałających utracie krwi, techniki embolizacji zapobiegające dramatycznemu postępowi choroby , nawilżenie i higiena błon śluzowych, laseroterapia).
Diagnoza

Powiązane patologie
W niektórych przypadkach teleangiektazje mogą występować w połączeniu z różnymi patologiami, których czasami są jednym z głównych objawów. Wśród nich pamiętamy:
- Couperose;
- Trądzik różowaty;
- twardzina skóry;
- Rogowacenie słoneczne;
- Ataksja-teleangiektazja (lub zespół Louis-Bar), choroba genetyczna charakteryzująca się tworzeniem teleangiektazji oczno-skórnych związanych z niedoborem odporności i ataksją mózgową;
- Xeroderma pigmentosum;
- zespół Sturge-Webera, rzadka wrodzona choroba nerwowo-skórna charakteryzująca się tworzeniem małych naczyń krwionośnych na twarzy i oczach;
- zespół Blooma, rzadka genetyczna choroba pęknięć chromosomów, która charakteryzuje się opóźnieniem wzrostu i pojawieniem się teleangiektatycznego rumienia twarzy;
- Zespół Klippela-Trenaunaya-Webera (lub zespół angio-osteohipertroficzny), rzadka wrodzona choroba charakteryzująca się wadami rozwojowymi naczyń krwionośnych kończyny.
Leczenie
Oczywiście leczenie, które należy przeprowadzić, zależy od rodzaju teleangiektazji, na które cierpi pacjent, a przede wszystkim od przyczyny, która je wywołała.
Dlatego też, jeśli teleangiektazje są objawem jakiejś choroby podstawowej, leczenie powinno być ukierunkowane na wyleczenie pierwotnej choroby, która dała początek tym mikrożylakom.
Niektóre osoby dotknięte chorobą, po konsultacji z lekarzem, stosują laseroterapię, jeden z najskuteczniejszych zabiegów eliminacji teleangiektazji.Oprócz lasera, zawsze po konsultacji lekarskiej, możliwe jest również skorzystanie z zabiegów światłem pulsacyjnym o dużym natężeniu, z częstotliwością radiową lub skleroterapią.
Najpoważniejsze konsekwencje wynikające z teleangiektazji dotyczą epitaksji, w tym przypadku leczenie obejmuje tampony, elektrokoagulację, embolizację i stosowanie miejscowych hemostatyków, które są możliwymi środkami zatrzymywania krwawienia.
Biorąc pod uwagę, że u niektórych dotkniętych chorobą pacjentów utrata krwi ma taką konsystencję, że powoduje anemię i niedobór żelaza, czasami zaleca się transfuzję krwi i „suplementację żelaza”.
Streszczenie
Aby naprawić koncepcje ...
- Teleangiektazje spowodowane niewydolnością żylną;
- Teleangiektazje zmian hormonalnych;
- teleangiektazje żylakowo-terikularne;
- Teleangiektazje spowodowane osłabieniem naczyń włosowatych;
- Matowanie teleangiektazji;
- Krwotoczne dziedziczne teleangiektazje.
- Couperose;
- Trądzik różowaty;
- twardzina skóry;
- Rogowacenie słoneczne;
- Ataksja telangiektazja;
- Xeroderma pigmentosum;
- zespół Sturge-Webera;
- zespół Blooma;
- Zespół Klippela-Trenaunaya-Webera.